Поможет ли пациенту отдых в палате
Вы проснетесь в палате реанимационного отделения. Анестезиолог и медсестра/медбрат будут следить за температурой вашего тела, пульсом, артериальным давлением и другими показателями. Во время операции Вам могут ввести катетер в мочевой пузырь для отслеживания количества выделяемой мочи. Вам также установят плевральную дренажную трубку, подсоединенную к дренажному устройству. После операции в течение первых часов/суток ваш голос может слегка отличаться от обычного, это нормально. Вы можете остаться в реанимационной палате в течение одних или нескольких суток, в зависимости от вашего состояния после операции. Затем вас переведут в палату на хирургическом отделении, где Вы лежали изначально.
Часто задаваемые вопросы
Буду ли я испытывать боль после операции?
Вы будете испытывать болевые ощущения после операции, это нормально. Ваш лечащий врач и медсестра/медбрат будут часто спрашивать вас о болевых ощущениях и давать обезболивающие лекарства по мере необходимости. Если боль не утихает, сообщите об этом врачу или медсестре/медбрату. Обезболивание крайне необходимо для того, чтобы вы могли откашливаться, глубоко дышать, а также вставать с постели и ходить. Помните, что прием обезболивающих препаратов может привести к возникновению запоров (задержка стула в сроке более 2-3 дней). В случае возникновения запора обратитесь к лечащему врачу. При выписке ваш лечащий врач даст рекомендации о приеме обезболивающих препаратов.
Что такое плевральный дренаж и зачем он мне?
Плевральная дренажная трубка представляет собой гибкую трубку для отвода крови, жидкости и воздуха, скапливающихся в плевральной полости после операции. Эта трубка устанавливается между ребрами в пространство между грудной клеткой и легкими (см. рисунок 1).
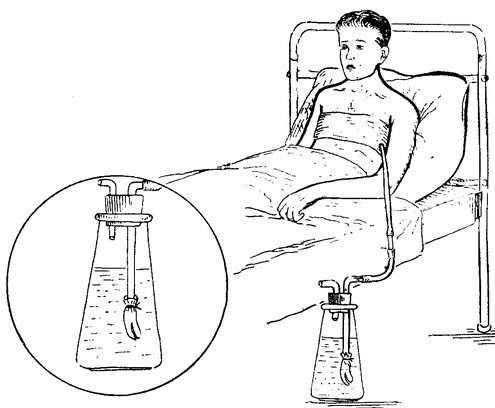
Плевральный дренаж и плевральная банка.
Сроки дренирования плевральной полости индивидуальны для каждого пациента. Удаление плеврального дренажа производится лечащим врачом при соблюдении 2х условий: 1) количество выделяемой жидкости не превышает 200мл/сутки 2) отсутствие поступления воздуха по дренажу
Почему важно ходить после операции?
Ходьба помогает предотвратить образование сгустков крови в ногах. Она также снижает риск возникновения других осложнений, например, пневмонии. Во время пребывания в больнице в послеоперационном периоде постарайтесь поставить себе задачу ежедневно проходить по 1,5-2км.
Смогу ли я принимать пищу после операции?
Вы постепенно вернетесь к привычному рациону питания, когда будете к этому готовы. Ваш лечащий врач предоставит вам дополнительную информацию.
Могу ли я принимать душ?
Вы можете принять душ через 48 часов после удаления плевральной дренажной трубки. Теплый душ расслабляет и помогает уменьшить мышечную боль. Старайтесь избегать контакта раны с водой, до момента ее полного заживления. В случае если вы все же намочили повязку – обратитесь к своему лечащему врачу для смены повязки.
Когда ко мне смогут прийти посетители?
Посетители могут навещать вас, как только вас переведут из реанимационной палаты на хирургическое отделение. Часы, в которые разрешено посещение вы можете узнать у вашего лечащего врача на отделении.
Когда меня выпишут из больницы?
Продолжительность вашего пребывания в больнице зависит от многих факторов, например, от вида перенесенной операции и успешности восстановления. Вы будете оставаться в больнице до тех пор, пока ваш лечащий врач не посчитает, что вы готовы вернуться домой. Ваш врач сообщит вам, в какой день и в какое время вы можете ожидать выписки. Ваш врач скажем вам, если вам будет необходимо остаться в больнице дольше запланированного времени. Ниже приводятся примеры причин, по которым вам может понадобиться остаться в больнице на более длительное время:
- продолжительный сброс воздуха по плевральному дренажу;
- проблемы с заживлением послеоперационных ран;
- проблемы с дыханием;
- повышение температуры в послеоперационном периоде (38,0 °C) и выше.
Длительность присутствия болевых ощущений и дискомфорта в области операционного доступа у каждого человека разная и зависит от большого количества факторов. Так, болезненные ощущения после открытых операций будут более сильными и длительными нежели чем после видеоторакоскопических и роботических операций. У некоторых людей боли в области послеоперационной раны, ощущение стянутости или ломота в мышцах могут продолжаться в течение 6 месяцев или дольше. Это не означает, что с вами что-то не так. Следуйте приведенным ниже рекомендациям. Принимайте обезболивающие лекарства в соответствии с указаниями врача и по мере необходимости. Позвоните вашему врачу, если назначенное лекарство не снимает боль. Не садитесь за руль и не употребляйте спиртные напитки, если вы принимаете рецептурное обезболивающее лекарство. По мере заживления послеоперационных ран боль будет становиться слабее, и вам будет требоваться все меньше обезболивающего лекарства. Для облегчения боли и дискомфорта подойдут легкие обезболивающие средства, нестероидные противовоспалительные препараты: кетанов, ибупрофен (нурофен-экспресс), найз (нимисулид), ксефокам (лорнаксикам), диклофенак, а также другие препараты этой группы. Обезболивающие лекарства должны помочь вам по мере возврата к привычному образу жизни. Принимайте достаточное количество лекарства, чтобы вы могли спокойно выполнять упражнения. Помните, что небольшое усиление боли при повышении уровня активности является нормальным. Следите за временем приема обезболивающих лекарств. Обезболивающие лекарства наиболее эффективны через 30–45 минут после их приема. Лучше принимать лекарство при первом появлении боли и не ждать ее усиления.
Как мне ухаживать за послеоперационными ранами?
После операции у вас останется несколько разрезов. Расположение разрезов будет зависеть от типа выполненной операции. Они будут выполнены в месте проведения операции и в месте стояния плевральной дренажной трубки. У вас может возникнуть некоторое онемение под и над разрезом, а также по ходу межреберья, где выполнен разрез. Вы также можете ощущать покалывание и повышенную чувствительность в зоне вокруг разрезов в процессе их заживления. Ко времени выписки из больницы послеоперационные раны начнут заживать.
Ежедневно меняйте повязку на ране и обрабатывайте рану с использованием кожных антисептиков/бриллиантового зеленого/бетадина (обратитесь к своему лечащему врачу для разъяснения принципов ухода за послеоперационными ранами).
При выписке вашим лечащим врачом будут даны рекомендации о сроках снятии швов с послеоперационных ран. Для этого вам необходимо будет обратиться к хирургу в поликлинику по месту жительства.
В случае если после выписки из стационара в ваших послеоперационных ранах появились выделения – свяжитесь с вашим лечащим врачом.
Чем мне следует питаться дома?
Соблюдение сбалансированной диеты с высоким содержанием белка поможет вам быстрее восстановиться после операции. Ваш рацион должен включать источник здорового белка при каждом приеме пищи, а также фрукты, овощи и цельные злаки.
Как я могу предотвратить возникновение запоров?
После операции ваш стул изменится. Возможны проблемы с опорожнением кишечника (отделением кала). Если можете, пейте по 8 стаканов (250-300 мл каждый, всего 2 л) жидкости ежедневно. Пейте воду, соки, супы, молочные коктейли и другие напитки без кофеина. Напитки с кофеином, такие как кофе и сладкая газированная вода, выводят жидкость из организма. Для лечения запоров применяются как рецептурные, так и безрецептурные лекарственные средства. В случае возникновения запоров начните с 1 из следующих безрецептурных препаратов: Докузат натрия (Норгалакс) 100 мг. Принимайте по 3 капсулы один раз в сутки. Это средство размягчает стул и вызывает лишь незначительные побочные эффекты. Сенна 2 таблетки перед сном. Это стимулирующее слабительное средство, которое может вызывать спазмы.
Как я могу ускорить процесс восстановления?
Выполняйте физические упражнения не менее 30 минут в день. Это позволит вам окрепнуть, улучшит ваше самочувствие и будет способствовать выздоровлению. Включите в расписание вашего дня ежедневную прогулку. Подойдут просто прогулки по улице, ходьба на тренажерной дорожке. Если погода не очень подходит для пеших прогулок, можно провести время в торговом центре. В качестве тренировки подойдет также подъем по лестнице. Вернувшись домой продолжайте делать глубокую дыхательную гимнастику и упражнения, стимулирующие откашливание. Пейте жидкости, чтобы мокрота не была густой и легко отхаркивалась. Спросите у своего врача, сколько жидкости вам следует выпивать ежедневно. Для большинства людей это будет не менее 8–10 стаканов (объемом 250-300 мл) воды или других жидкостей (например, соков) в день. В зимние месяцы включайте в спальне увлажнитель воздуха. Соблюдайте инструкции по очистке этого устройства. Часто меняйте в нем воду. Избегайте контактов с людьми, у которых болит горло или наблюдаются симптомы простудных заболеваний или гриппа. Все это может стать причиной развития инфекции.
Не употребляйте спиртные напитки, особенно если вы принимаете обезболивающее лекарство.
Могу ли я вернуться к обычным делам?
Очень важно, чтобы после операции вы вернулись к своим обычным делам. Распределите их выполнение на весь день. Пешие прогулки и подъемы по лестнице являются превосходной физической нагрузкой. Постепенно увеличивайте расстояние, которое вы проходите пешком. Поднимайтесь по лестнице медленно, отдыхая и останавливаясь по мере необходимости. Выполняйте легкую работу по дому. По мере сил старайтесь вытирать пыль, мыть посуду, готовить простые блюда и выполнять другие дела. Занимаясь делами, задействуйте ту руку и плечо, со стороны которых проводилась операция. Например, мойтесь, расчесывайте волосы, доставайте вещи с полки шкафа именно этой рукой. Это поможет восстановить функции руки и плеча в полном объеме.
Вы можете вернуться к привычной сексуальной жизни, как только заживут послеоперационные раны, и вы не будете испытывать при этом боль или слабость.
Ваш организм сам подскажет вам, когда вы переутомляетесь. Увеличивая интенсивность нагрузок, следите за реакцией организма. Вы можете заметить, что у вас больше сил по утрам или во второй половине дня. Планируйте свои дела на то время дня, когда вы чувствуете себя энергичнее.
Нормально ли чувствовать усталость после операции?
Обычно у человека после операции меньше сил, чем обычно. Продолжительность восстановления у всех разная. Повышайте активность с каждым днем по мере ваших возможностей. Всегда соблюдайте баланс между периодами активности и периодами отдыха. Отдых — это важный фактор вашего выздоровления. Возможно, вам потребуется некоторое время, чтобы вернуться к обычному режиму сна. Старайтесь не спать в течение дня. Вам также поможет душ перед сном и прием назначенных обезболивающих лекарств.
Когда я смогу водить машину?
Вы сможете снова сесть за руль после того, как: амплитуда движений руки и плеча, со стороны которых проводилась операция, восстановится в полном объеме; вы не будете принимать наркотические обезболивающие лекарства (которые вызывают у вас сонливость) в течение 24 часов.
Могу ли я лететь на самолете?
Не летайте на самолете, пока это не разрешит ваш лечащий врач, в первые месяцы после операции старайтесь воспользоваться другими видами транспорта или вовсе откажитесь от поездок на дальние расстояния.
Когда я смогу вернуться на работу?
Сроки возвращения на работу зависят от того, какая у вас работа, какую операцию вы перенесли, и как быстро восстанавливается ваш организм. Если для возвращения на работу вам необходима справка, обратитесь к вашему врачу.
Когда я смогу поднимать тяжести?
Прежде чем поднимать тяжести, проконсультируйтесь со своим врачом. Обычно не рекомендуется поднимать ничего тяжелее обычного пакета с продуктами (5 кг) в течение как минимум 1 месяца после операции. Спросите у своего врача, как долго вам следует воздерживаться от поднятия тяжестей. Это зависит от типа перенесенной операции.
К каким врачам мне нужно обратиться после операции?
Во время выписки из стационара ваш лечащий врач отдаст вам на руки выписной эпикриз с дальнейшими рекомендациями. В случае необходимости консультации каких-либо специалистов, в эпикризе будет это указано.
По каким вопросам стоит связываться с лечащим врачом?
Иногда в послеоперационном периоде пациента могут беспокоить следующие состояния:
- появилась или усугубилась одышка;
- отек грудной клетки, шеи или лица;
- резко изменился голос;
- повысилась температура (38,0 °C) или выше;
- резко усилилась боль, которая не проходит после приема обезболивающего лекарства;
- появилось покраснение или припухлость вокруг послеоперационной раны;
- появились выделения из послеоперационной раны, которые имеют неприятный запах, густую консистенцию или желтый цвет (похожие на гной);
- отсутствует стул в течение 3 дней или дольше;
- появились новые симптомы или физические изменения;
А также если у вас возникли любые вопросы или опасения, касательно вашего здоровья – свяжитесь со своим лечащим врачом.
Плачут ли пациенты в коме
— Что происходит в реанимации? Именно там прерывается связь с родными, это повод для множества переживаний…
— В реанимации постоянно горит свет, чтобы визуально лучше наблюдать за пациентом. Иногда мы его приглушаем, потому что есть пациенты, которые жалуются, что из-за яркого света не могут отдохнуть. Идем на уступки, чтобы обеспечить максимальный комфорт. Иначе это может привести к нервозности, а это плохо в таком состоянии.
— Если пациент нервничает, вы используете седацию?
— Это не очень хороший вариант в данной ситуации, он приводит к потере контроля над своим организмом пациента и большей непредсказуемости для врача. Лучше, когда пациент находится в ясном сознании.
Я не говорю про интубированных больных на искусственной вентиляции легких. Для них необходима медикаментозная седация.
— Что чувствуют пациенты в медикаментозной седации? Говорят, кто-то смеется, кто-то плачет…
— Никто не плакал и не улыбался. И думаю, что это невозможно, если это достаточная седация. Как правило, пациент после ничего не помнит. Это глубокий сон. Боли они тоже не чувствуют, так как по необходимости используется анальгетик. Есть препараты для седации, которые могут вызывать возбуждение и галлюцинации, но мы их не вводим.
— Как питаются пациенты на ИВЛ?
— Если используются маска или канюли — то обычное питание. Если инвазивная ИВЛ, то пациенту вводится назогастральный зонд, питание осуществляется через него. Есть специальные смеси, они обеспечивают сбалансированное питание по микроэлементам, по калоражу.
— Если бы была такая возможность сейчас, улучшило бы состояние пациентов общение с родными: по телефону, по видеосвязи или лично?
— Раньше такая практика существовала. Обычно я спрашивал пациентов, хотят ли они вообще видеть своих родных. Этот момент надо обязательно учитывать, потому что мы же не знаем, какие отношения у них. Но посещение реанимации не применительно к ковиду.
— Есть европейский опыт, когда медперсонал дает возможность пообщаться или попрощаться с родными по видеосвязи. Насколько это реально у нас?
— Для этого необходимо специальное оборудование и отдельные, на одного пациента, боксы. Если снимать на камеру пациента, то другие пациенты могут попасть в кадр, тут могут возникнуть и юридические нюансы.
— А, например, для тех пациентов, которые находятся на инвазивном ИВЛ? Они же уже не распространяют вирус, так как за них дышит аппарат?
— Теоретически, вирус распространяется с дыханием. Но пациент на ИВЛ требует санации, его периодически отключают от аппарата, потом подключают вновь. Требуется бронхоскопия, когда убирают излишки мокроты, которые мы не можем эвакуировать обычным санационным катетером. Пациент не всегда подключен.
«Внутренние правила» закону не противоречат
В то же время, другая статья того же самого закона предусматривает создание условий, «обеспечивающих возможность посещения пациента и пребывания родственников с ним в медицинской организации». Впрочем, это должно делаться «с учетом состояния пациента, соблюдения противоэпидемического режима и интересов иных лиц, работающих и (или) находящихся в медицинской организации».
Для пациентов детских отделений существует особое условие: один из членов семьи может постоянно находиться с ребенком в стационаре. Спальное место и питание взрослому предоставят бесплатно, если ребенку меньше четырех лет, или же если для совместного пребывания есть некие «медицинские показания».
Можно ли «отпроситься» из больницы?
Кто-то из пациентов хочет, чтобы близкие навещали его в палате, а кто-то не прочь и сам съездить домой на выходные. Этот вопрос активно обсуждается на форумах. Причем, мнения высказываются самые разные.
В любом случае, за разрешением покинуть больницу нужно обращаться к лечащему врачу или заведующему отделением.
Гудки из «красной зоны»
Сергей уверен , что «корону» он мог подхватить где угодно. По его словам , мало кто сидит дома и соблюдает изоляцию — люди ходят на работу. Поэтому поход в магазин , поездка в автобусе или посещение места работы могут стать причиной заражения.
«Руководство обязало носить средства индивидуальной защиты. Я выполнял предписания. Где-то прогадал. Сейчас уже и не поймешь , где именно», — признается Сергей.
По голосу в телефонной трубке понятно , что говорить ему трудно — слышна одышка , различимы чуть затяжные паузы между словами и предложениями. Но он продолжает рассказ , чтобы остальные его услышали и приняли к сведению.
Кому положен санаторий после коронавируса и как получить путевку
В 2020 году, отвечая на вопросы специального проекта «Социальный банк вопросов по COVID-19, С. Шкитин, рассказал о том, какие преференции положены владельцам полиса ОМС. Эксперт Всероссийского союза страховщиков, сообщил официальную точку зрения на насущную проблему – восстановление организма людей, которые перенесли заболевание в тяжелой форме.
Минздрав перечислил следующие группы населения, которым необходима реабилитация, как составная часть лечения (без нее невозможно возобновить полноценную жизнедеятельность):
людям, у которых в лечении инфекции была необходимость применения аппаратов искусственной вентиляции легких; тем, кому проводили экстракорпоральную мембранную оксигенацию; другим пациентам, у которых необходимость реабилитации подтверждается данными медицинских исследований, мнением лечащего врача или врачебного консилиума.
Учреждения санаторно-курортного типа по собственной инициативе стали разрабатывать программы реабилитации после COVID-19, выкладывать свои предложения, обращаться к туроператорам для продвижения готового продукта. Однако в методических рекомендациях по лечению и профилактике заболевания ничего не говорится о том, кому положен и есть ли вообще способ пройти оздоровление на льготных условиях, не говоря уже о бесплатной основе.
Три этапа оздоровления
В методических рекомендациях Минздрава указывается на необходимость прохождения восстановительного периода. Его предлагается проводить с учетом индивидуального состояния пациента как минимум в три этапа:
На первом больной находится на особом питании, получает все необходимые витамины, проходит курс дыхательной терапии и поддержку кислородом (при необходимости). Все это осуществляется в терапевтическом отделении и в отделении интенсивной терапии (на прикроватных велотренажерах и с помощью физиотерапии). Второй этап проводится в реабилитационном отделении, с использованием физиотерапии и массажа, специальных упражнений, ингаляций, психологической поддержки. На третьем этапе больного переводят на надомное прохождение восстановительных процедур, но они могут проходить в дневном отделении стационара или в поликлинике. С. Шкитин сообщил, что такое поэтапное восстановление может занимать от полутора до 4-х месяцев.
Продолжительность, последовательность и характер мероприятий определяет лечащий врач, у которого есть другие пациенты. На последнем этапе он мотивирует пациентов восстанавливаться самостоятельно, в домашних условиях. Санаторий после коронавируса, перенесенного в тяжелой форме, был бы идеальным вариантом, снявшим нагрузку с медучреждений, занятых лечением больных людей.
Еще в июне прошлого года Российский союз предпринимателей и промышленников направил Премьер-министру страны письмо. В нем содержалось сразу несколько конструктивных предложений:
Эксперт сообщает, что ни лечение, ни реабилитация в санатории после коронавируса не оговаривается временными методическими рекомендациями Минздрава. Граждане, которые считают это необходимым, могут приобрести путевку за собственные средства, благо, санаториев в России хватает, и во многих из них разработаны реабилитационные программы специально для тех, кто перенес коронавирус.
Есть рекомендации, как получить бесплатную путевку обладателям полиса ОМС, но для этого нужно относиться к льготным категориям граждан. Сюда входят:
инвалиды; ветераны; чернобыльцы; дети-сироты.
«КП» разместила разъяснения по поводу получения бесплатных путевок, в том числе и в здравницы Краснодарского края и Крыма. Путевки в эти санатории могут получить люди с патологиями сердечно-сосудистой и кровеносной системы, органов дыхания, с эндокринными, нервными или психологическими расстройствами.
Но если речь идет о восстановлении после перенесенного COVID-19, то придется найти санаторий самостоятельно и купить путевку за собственные деньги, как предлагает эксперт фонда ОМС.
Министерство здравоохранения России разработало поэтапную программу реабилитации пациентов после коронавируса. Она рассчитана на три группы пациентов, которые перенесли заболевание в тяжелой форме. Поездка в санаторий не входит в эти рекомендации.
В прошлом году было направлено письмо премьеру о выдаче сертификатов на реабилитацию для поддержки государством пострадавшего в период пандемии санаторно-курортного комплекса. Получить бесплатную путевку могут льготники или владельцы ОМС с определенными показаниями.
Кому принадлежит история болезни
27 ноября 2016 года вступил в силу приказ Минздрава, согласно которому пациент или его законный представитель может получить медицинскую документацию, например, историю болезни, «для ознакомления». Для этого нужно составить письменный запрос на имя главного врача или его заместителя. При этом медицинское учреждение вовсе не обязано немедленно откликаться на просьбу пациента – на это может уйти до 30 дней.
«Знакомиться» с информацией о состоянии собственного здоровья человек может только по предварительной записи, в специально отведенном для этого помещении. Впрочем, пациент может сразу прочитать записи, сделанные врачом непосредственно во время приема.
Если пациент унесет карту с собой, у медицинской организации будет «много проблем», пояснил Саверский: «Как доказать, что пациент у них был, как доказать, что его лечили, и лечили правильно, как получить за это деньги?».
Порядок госпитализации и выписки пациента
1. Госпитализация в стационар осуществляется в следующих формах:
- по направлению на плановую госпитализацию;
- по экстренным показаниям по направлению врачей медицинских учреждений и врачей скорой медицинской помощи;
- в порядке перевода из других медицинских учреждений;
- самостоятельное обращение больных.
2. Плановая госпитализация пациентов за счет средств ОМС осуществляется при предъявлении страхового полиса обязательного медицинского страхования.
3. При плановой госпитализации при себе необходимо иметь следующие документы:
- направление от врача поликлиники,
- свидетельство о рождении или паспорт (с 14 лет),
- страховой медицинский полис,
- паспорт законного представителя (для пациентов, не достигших возраста 14 лет).
4. Дети, поступающие на стационарное лечение, должны иметь сведения об отсутствии контактов с инфекционными больными в течение 21 дня до госпитализации.
5 . Прием больных в стационар производится:
- экстренная госпитализация больных – круглосуточно;
- плановых больных с 09:00 до 16:00, кроме субботы, воскресенья.
Госпитализация детей до 3х лет осуществляется с одним из родителей, старше 4х лет вопрос о госпитализации с законным представителем решается в зависимости от медицинских показаний.
6. Плановая госпитализация осуществляется по согласованию с заведующими отделениями.
7. В случае госпитализации больного в стационар врач приемного отделения обязан выяснить сведения об эпидемическом окружении, оформить информированное добровольное согласие пациента на лечение и обследование в условиях стационара в соответствие с требованиями действующего законодательства.
8. При госпитализации оформляется медицинская карта стационарного больного.
9. Вопрос о необходимости санитарной обработки решается дежурным врачом.
Санитарную обработку больного в установленном порядке проводит младший или средний медицинский персонал приемного отделения больницы.
При госпитализации больного дежурный персонал приемного отделения обязан проявлять к нему чуткость и внимание, осуществлять транспортировку с учетом тяжести состояния его здоровья и сопровождать пациента в соответствующие отделения с личной передачей его дежурной медицинской сестре. Средний медицинский персонал обязан ознакомить пациента и/или его родителей с правилами внутреннего распорядка для пациентов больницы под роспись, обратить особое внимание на запрещение курения и распитие спиртных напитков в больнице и на ее территории.
10. В случае отказа пациента от госпитализации дежурный врач оказывает больному неотложную медицинскую помощь и в журнале учета приема больных и отказов в госпитализации делает запись о состоянии больного, причинах отказа в госпитализации и принятых мерах.
11. Выписка производится ежедневно, кроме выходных и праздничных дней, лечащим врачом по согласованию с заведующим отделением. Выписка из больницы разрешается:
- при улучшении, когда по состоянию здоровья больной может без ущерба для здоровья продолжать лечение в амбулаторно-поликлиническом учреждении или домашних условиях;
- при необходимости перевода больного в другое учреждение здравоохранения;
- по письменному требованию родителей, либо другого законного представителя больного, если выписка не угрожает жизни и здоровью больного и не опасна для окружающих.
Выписная документация выдаётся пациенту в день выписки из стационара.
12. Медицинская карта стационарного больного после выписки пациента из стационара оформляется и сдается на хранение в архив больницы.
13. При необходимости получения справки о пребывании (сроках пребывания) на стационарном лечении, выписки (копии) из медицинских документов и других документов необходимо обратиться к заведующему отделением, в котором находился на лечении пациент, в установленные дни и часы приема. При этом пациенту необходимо заранее подать заявку в письменном виде и по истечении недели с момента подачи заявки пациент может получить запрашиваемый документ.
14. В случае доставки в организацию здравоохранения больных (пострадавших) в бессознательном состоянии без документов, удостоверяющих личность (свидетельства о рождении, паспорта), либо иной информации, позволяющей установить личность пациента, а также в случае их смерти, медицинские работники обязаны информировать правоохранительные органы по месту расположения больницы.
Зачем нужны правила
«11 ужасных дней и ночей»
Во вторник после обеда Сергея экстренно увезли в реанимационное отделение. Там он провел самые долгие и жуткие часы своего пребывания в больнице — 11 дней.

Сергей Подоленко,
пациент ковидного госпиталя:
В реанимации на лицо надели маску , она очень плотно прилегает к лицу. В ней ты дышишь. Через дня четыре , наверное , привезли новые аппараты. Давящая маска сменилась на провод , который «вводят» в нос. Через этот провод идет дистиллированная вода , которая содержит кислород. Наконец-то стало легче дышать и пропало ощущение тяжести на лице от постоянного присутствия кислородной маски.
После того , как мужчина пошел на поправку , он вернулся в палату. Сергей до сих пор находится там «с трубочкой в носу», зависимый от кислорода.
Сергей Подоленко,
пациент ковидного госпиталя:
Врачи не говорят о скорой выписке и выздоровлении. Мы лишний раз их не тревожим. Зачем надоедать? Они свое дело знают. Сейчас от них многое зависит. Но как я понял люди в госпитале лежат по 20 и 30 дней. Сам практически месяц тут нахожусь.
Как оказалось , супругу Сергея болезнь тоже не обошла стороной. Но женщине повезло больше — ей позволили проходить лечение на дому , так как подтвержденные пневмония и ковид протекали в более легкой форме.
После курса лечения , по словам пациента , повторный тест показал отрицательный результат. Но женщина до сих пор чувствует слабость , началось осложнение на уши.
Здесь вам не санаторий
Попав в больницу, мы вынуждены мириться с внутренними правилами – порой они напоминают тюремные. Встречи с близкими – по часам, на улицу – ни ногой. Зачем эти ограничения и обязаны ли мы им следовать?
В больнице или поликлинике человек обнаруживает, что его поведение строго регламентируется. Он должен придерживаться не им придуманного распорядка дня, получать процедуры по расписанию, готовиться к визитам врачей. Сотрудники учреждения ведут записи, но вовсе не обязательно показывают их пациенту.
Реаниматолог о том, что чувствуют люди в медикаментозной коме и о четвертой волне ковида после сезона отпусков

Анестезиолог-реаниматолог петербургского Госпиталя для ветеранов войн Михаил Дмитриев — в числе тех врачей, кого недавно наградили за самоотверженность при оказании помощи больным в условиях пандемии знаком отличия «За доблесть и отвагу». «Доктор Питер» расспросил у него, было ли страшно работать в самом начале эпидемии? Что происходит в реанимации? Поможет ли встреча с родными улучшить состояние больных?
Больница – не тюрьма, но режим имеется
Для встреч с близкими в стационарах отводится специальное время, как правило, не слишком продолжительное. Обычно это вечерние часы, примерно с 16.00 до 19.00 (плюс-минус час), к которым по выходным добавляется еще некоторое время, обычно с 11.00 до 13.00. Нарушать распорядок не позволяет пропускная система и охрана на входе.
В некоторых больницах отношение к соблюдению «внутренних правил» достаточно жесткое: никаких исключений. В других стараются более гибко учитывать потребности пациентов и их семей.
Например, в ГКБ № 68 в первые сутки после госпитализации родственникам разрешают приходить утром. В ГКБ № 29 есть предпочтительные часы для посещений, но, если родственники больных просят разрешить им прийти после работы, к семи вечера, это допускается, рассказал заведующий отделением реанимации и интенсивной терапии Алексей Эрлих.
Паллиативное отделение – это отделение для пациентов с тяжелыми неизлечимыми заболеваниями. К ним абсолютно индивидуальный подход. Посещение этих пациентов у нас круглосуточное. Если родственники либо знакомые захотят встретиться с пациентом, они могут прийти даже ночью. Охрана у нас предупреждена. Родственники записываются, проходят и свободно общаются без ограничений».
Способ получить медкарту на руки существует
Юрист Елена Могилевская уверена, что закон позволяет пациенту получить не только копию, но и сам медицинский документ, а доводы медиков о том, что собственником карты является учреждение, – «ничтожны».
Отказ выдать медкарту будет прямым нарушением закона, а значит, его можно обжаловать в судебном порядке, считает Могилевская. Вмешательство прокуратуры уже помогло получить медицинскую документацию, по крайней мере, одному пользователю интернета.
День сурка
Сутки в палате проходят по неизменному расписанию — процедуры , еда , сон , трудности с дыханием. Пациенты просыпаются. Врачи измеряют им давление , температуру , ставят уколы. Затем следует завтрак. Сергей рассказал , что кормят в больнице хорошо.

До обеда кому-то меняют капельницу , кому-то назначают процедуры. Потом до самого вечера у всех пациентов свободное время , которое они проводят в четырех стенах. Звонят родным и близким. Гуляют по палате. Полдник.
После ужина — снова процедуры , прием лекарств ( пациент не знает , каких именно) и подготовка ко сну. И весь день под кислородом , иначе невозможно дышать.

Сергей Подоленко,
пациент ковидного госпиталя:
С родными общаемся по телефону. Кто же их к нам пустит? Врачи приходят только в «облачении» ( в специальных костюмах, — прим. altapress). Да и многие из друзей заболели. В том числе — наши соседи. Раньше трудно было найти человека , у которого заболел кто-то из близких. Теперь таких много. Не верили — и вот как получилось.
После реанимации Сергей видит врачей реже. Конечно , они все еще приходят для проверки самочувствия больных. Медсестры — постоянные спутники в палатах. Но в реанимации лица в щитках для пациентов были «вечными ликами». По словам пациента , в реанимации лежали по пять «тяжелых», и над каждым тряслись врачи — не отходили ни на минуту.
Сергей Подоленко,
пациент ковидного госпиталя:
Они настоящий подвиг совершают. Я даже не знаю ходят ли они домой , такое ощущение , что они живут в больнице , как и мы. Они — настоящие герои сейчас , все остальное — ерунда. Очень плохо , что их труд мало ценят.
Сергей идет на поправку. Температуры уже нет , но есть проблемы с сатурацией. Пока мужчина неподвижен , она в норме. Как только прогуляется по комнате — падает на несколько процентов.
Он надеется , что как только сатурация придет в норму , то вернется домой к супруге. «Все плохое позади», — говорит он. И пусть это действительно будет так.
У мужа завтра операция. Нужно ли мне быть в палате, когда его привезут после наркоза?

Я тоже не понимаю зачем многие так резко отвечают. Есть люди, которые никогда не сталкивались с такими ситуациями. Мне вот 40 лет, я тоже не знала, что после операции человек лежит в реанимациии, а уже потом в палату привозят.
Автор, думаю ваш муж прав. Привезут в палату, позвонит вам и вы поедете.

Екатеринбург
автор -не надо. я своему сказала-как от наркоза отойдешь- позвони.сама звонила---не брал трубку сначала-потом сразу же туда летите для поддержки. на операции человеку ничего уже не надо. я сама была под наркозом -лежишь ,как пьяная- ничего не хочешь

Аноним 831
Екатеринбург
Аноним автор темы:
нечего делать. Придет в себя - позвонит, и я приеду.
правильно говорит, тем
Врач сказала, чтобы я обязательно присутствовала в момент, когда он будет отходить от наркоза, так как всякое бывает. Некоторых рвет, другие орут и рвутся куда-то бежать. А рядом никого нет.
более операции утром делают, а часы приема после 15.00 вроде, если правильно помню.
после операции на нос, анестезиолог рядом, когда пациент приходит в себя.

Или я вообще понятие наркоза не так понимаю?
Вообще ничего не понимаете.

Екатеринбург
просто посетитель
Когда человек отходит от наркоза, то он находится либо в реанимации, либо в ПИТе,
совсем не обязательно.
привозят в палату еще не пришедших толком в себя людей.
"сваливают" на кровать и уходят.
НИКТО не присматривает.
а может понадобиться и укрыть и шкошко закрыть-открыть и мало ли что.
Аноним ,
автор, если считаете нужным быть там - будьте
никто вас не выгонит из палаты.
иногда важно даже просто присутствие и моральная поддержка.

Екатеринбург
А какую еду возили ему? Операция завтра, я пока питьевые йогурты привезла. А потом?

Екатеринбург
Lakrima:Когда человек отходит от наркоза, то он находится либо в реанимации, либо в ПИТе,
совсем не обязательно.
привозят в палату еще не пришедших толком в себя людей.
"сваливают" на кровать и уходят.
НИКТО не присматривает.
а может понадобиться и укрыть и шкошко закрыть-открыть и мало ли что
У меня было 4 операции в разное время в разных больницах. Чтобы неотошедщую привезли в простую палату - такого не было. После наркоза - в реанимацию, после анестезии - в пит. Зимой было обследование, не операция, так всё равно 40 минут в операционной после обследования продержали, хотя анестезия была минимальная.

Екатеринбург
никто вас не выгонит из палаты.
ага, а пустят вне графика? :gy:
Не хочешь есть? Не мучай вилку

Екатеринбург
иногда важно даже просто присутствие и моральная поддержка.
Когда сын уже отошел от наркоза, то сказал, что сразу руку мою почувствовал, хотя на тот момент он еще ничего не отражал, как мне казалось. Вообще говорил, что он достаточно быстро стал соображать что к чему, но вот тело на тот момент еще не слушалось совсем: не мог сфокусировать взгляд, была нарушена координация.

Екатеринбург
А какую еду возили ему? Операция завтра, я пока питьевые йогурты привезла. А потом?
Мой муж лежал несколько с другой проблемой,по питанию после операции у него ограничений не было. Вроде только первые 2 часа есть нельзя было. Если что, смело идите в ординаторскую и задавайте вопросы лечащему врачу по питанию и пр.
Первый звоночек
17 октября мужчина почувствовал недомогание , у него начала подниматься температура. Терапевт диагностировал мужчине ОРВИ и отправил на больничный спустя сутки. 19 октября Сергей не вышел на работу. Температура продолжала расти и не покидала отметку в 39 градусов.
Сергей Подоленко,
пациент ковидного госпиталя:
Еще два дня после открытия больничного я пролежал дома. Становилось хуже и хуже — температура росла , и в какой-то момент не стало хватать воздуха. Жена вызвала скорую в субботу в 11 вечера. В два часа ночи меня увезли в больницу. Там диагностировали двухстороннюю пневмонию.
По прибытии в Травматологический центр на ул. Ляпидевского , на базе которого организовали ковидный госпиталь , мужчину сразу положили на койку с подведенным кислородом , сделали кардиограмму , измерили давление , взяли анализы и мазки для теста на ковид.
Сергея определили в палату , где находился еще один пациент. Там он провел три дня.
Эта комната на месяц станет для двух мужчин домом , который они ежедневно будут мечтать покинуть как можно скорее.
А вдруг пациент съест что-то не то?
Почему пациентам не разрешают выходить за пределы больницы, объяснил Виталий Чеглаков: «Как только пациент поступает в приемное отделение, и мы заводим на него историю болезни, мы берем на себя всю ответственность за пациента. Что бы с ним ни произошло, за него отвечаем мы. Вот как вы себе представляете: пациент поступает, мы за него берем ответственность, у него определенный режим дня, режим лечения, процедуры, а мы его отпускаем на два дня? Не дай Бог, за стенами больницы с ним что-то произойдет. Придет пациент, пообщавшись с инфицированным больным или съев что-то не то».
Кто не боится ковида
— Если человек «уходит», в какой момент вы останавливаете реанимацию?
— Существуют временные критерии оказания реанимационной помощи — 30 минут. Если это утопление в холодной воде или замерзание, реанимационные мероприятия можно проводить дольше. В обычных условиях — тридцать минут. Если в течение этого времени не удалось восстановить сердечную деятельность и самостоятельное дыхание, останавливаем реанимацию.
— Сейчас актуальная тема: «будет ли четвертый подъем». Стоит ли его ждать?
— Примерно 18 тысяч больных регистрируется ежедневно. Закончился период отпусков, многие непривитые выезжали за границу. Это отягчающий фактор. Необходимо вакцинироваться! Есть пример Китая, где фактически нет заболевших…
— Есть и другой пример, Швеция, которая не закрывалась, не вводила ограничения. А есть Израиль, в котором прививаются, однако заболевших становится больше…
— Чем в Израиле прививаются?
— Полагаю, что большинство Pfizer…
— А у нас — «Спутник V»! Я считаю, что это лучшая вакцина. Ее платформу создали еще в советское время. У нас в России одна из сильнейших школ иммунологии.
И у меня есть личное наблюдение, четверо моих знакомых привились, заболели, но перенесли всё в легкой форме, без пневмонии.
— Вы боитесь входить в реанимацию?
— Вначале было страшно, теперь — нет.
— Потому что вы переболели и привились?
СЮЖЕТ
— В том числе. Но хотелось бы сказать, что не боится только неумный человек, страх — чувство, которое заложено в нас природой. Есть бравада. А смелый человек характеризуется тем, как он может преодолевать свои страхи. Я считаю, что надо прививаться. Это и нам облегчит работу. И у людей будет меньше горя.
Зависимость от кислорода. Рассказ пациента , выжившего в алтайском ковидном госпитале

Привыкнуть жить со смертью
— Почему вы решились стать анестезиологом-реаниматологом?
— Все произошло не случайно. Когда я учился в медицинском училище, стал работать санитаром на станции скорой медицинской помощи. Меня, как молодого человека, пригласили в спецбригаду интенсивной терапии, потом в кардиореанимационную. Получается, что я уже с санитарской практики приобщился к интенсивной терапии. И не видел себя в другой отрасли, когда окончил институт. Другие специальности мне не кажутся такими же интересными. После окончания института, я получил специализацию по анестезиологи и реаниматологи и приступил к работе в отделении реанимации больницы имени Петра Великого.
— Вы привыкли к тому, что люди уходят?
— Не могу ответить за всех. Я привыкнуть не смог. Когда человек уходит, у тебя все равно остается ощущение, что ты чего-то не доделал. Всегда червь сомнения есть, и это, мне кажется, нормально.
— Из-за ковида это ощущение усиливается? Ведь, кажется, вот почти здоровый человек, а потом он резко ухудшается?
— В принципе, с респираторным дистресс-синдромом мы сталкивались очень давно. Но ковид дает больше непредсказуемости. Пациент дышит самостоятельно, вдруг он внезапно обрушивает сатурацию и начинает уходить. Прибегаем к вспомогательной вентиляции через маски или через носовые канюли. Многие пациенты хорошо реагируют, поднимают сатурацию, становятся лучше, рентгенологическая картина не вызывает опасения.
А потом у некоторых, как правило, с сопутствующими патологиями, происходит срыв компенсации, и там сделать ничего невозможно.
ИВЛ — не приговор, но лучше вакцинироваться
— После инвазивной вентиляции легких какой прогноз? Европейские врачи называют цифры от 15 до 43 процентов выживших.
— Лично я статистикой не занимался, но в мировые показатели мы, наверное, вписываемся. Инвазивная вентиляция легких — это не приговор. После инвазивной вентиляции легких некоторые пациенты выздоровели и были выписаны домой.
Читайте также:


