Сыпь после отдыха на природе
Формы крапивницы
Острая форма. Проявляется резко, симптомы беспокоят 1-2 недели. В области сыпи появляется зуд, поверхность кожи горячая. Если крапивница появилась из-за аллергической реакции, то при избавлении от воздействующего аллергена симптомы быстро исчезают.
Хроническая форма. Сыпь распространяется медленнее, но держится дольше — больше 2 недель или месяц. Теряется аппетит, появляется головная боль, слабость, тошнота, а иногда происходят невротические расстройства. Особенно у детей, которые расчёсывают папулы, и в результате может развиться дерматит из-за попаданий бактерий на расчёсанные раны. На хроническое течение влияют внешние факторы (солнце, холод и т.д.).
Виды крапивницы
- Легкая. Внешние признаки почти незаметны, человек чувствует себя нормально.
- Средняя. Высыпания заметны, поднимается температура тела, появляется зуд, тошнота и головная боль. Возможно появление первых симптомов отеки Квинке.
- Тяжелая. Сыпь сильно зудит, развивается отек Квинке. При тяжелом состоянии требуется вмешательство врачей.
Симптомы крапивницы
- Выпуклые осыпания на кожи красного цвета
- Зуд в области сыпи
- Повышение температуры
- Слабость, суставная и головная боль
- Затруднительное дыхание
- Затруднённое глотание
- Нарушение стула
- Умеренный или мучительный зуд
При аллергической крапивнице возникают симптомы простуды: насморк, слезоточивость глаз и высокая температура. При осложнённой форме возникает отек Квинке, который может появиться на слизистой оболочке, губах, щёках, веках или в носоглотке.
Причина появления крапивницы
Крапивница может появиться не только по одной конкретной причине. В разном возрасте она может проявляться по разным причинам. Наиболее распространёнными являются:
- определённые пищевые продукты;
- химические добавки, сульфиды или салицилаты;
- пух, пыль, сигаретный дым, пыльца определённых растений, различные моющие и косметические средства и другие домашние аллергены;
- антибиотики и другие лекарственные препараты;
- реакция на прививки, укусы насекомых;
- донорская кровь или препараты, основанные на ней;
- физические нагрузки, озноб, контакт кожи с солнцем (солнечная крапивница), потливость или перегрев;
- инфекции;
- психогенная реакция, стресс;
- хроническая инфекция или гельминтоз;
- гормональные сбои при беременности, половом созревании, лактации и менопаузы.
У большинства случаев крапивницы неизвестная причина возникновения. Велика вероятность, что она может и резко пропасть. Но рассчитывать в полной мере на это не стоит.
Лечение крапивницы
Не рекомендуется заниматься самолечением. При первых симптомах следует обратиться к дерматологу. Специалист может точно сказать, что делать. Но общие рекомендации не помешают, и, возможно, даже помогут избавиться от крапивницы. Особенно, если говорить об остром симптоме.
- Внимательно просмотреть свою историю болезней, по которой можно определить аллерген или сдать аллергопробы, чтобы выявить аллерген. Если есть подозрения, что крапивница появилась из-за внешних факторов (холод, давление, тепло и т.д.), нужно провести физическую провокационную пробу и устранить аллерген;
- постараться исключить контакт с аллергеном или хотя бы минимизировать;
- заняться повышением иммунитета, начать вести здоровый образ жизни;
- при мытье использовать мягкую мочалку, чтобы не травмировать кожу;
- относиться к кожной гигиене с максимальной внимательностью, чтобы не получить гнойничковые заболевания.
Препараты для лечения крапивницы
При самостоятельном лечении (что крайне запрещается), необходимо учесть противопоказания и побочные эффекты от препаратов.
Шистосоматидный (церкариевый) дерматит - так называется заболевание в медицине, которое может поспорить с другими болезнями за количество наименований в практическом лечении: водяная крапива, водяной зуд, гнилой ил, зуд купальщиков и прочее. Обусловлен паразитарным действием личинок шистосоматид, обитающих в водоемах тропического, субтропического и экваториального поясов.
Особенности болезни
Много лет заболевание регистрировалось в странах с тропическим климатом на материках Африки, Южной Америки, Австралии. В середине 20 века учеными Поповым, Чеботаревым и Курочкиным были описаны случаи шистосоматидного дерматита в низовьях Волги, Днепра и Днестра.
Взрослые особи шистосоматид обитают у птиц пресных водоемов в печени и кровеносных сосудах. Всего встречается 20 разновидностей шистосоматид, способных стать возбудителями церкариального дерматита. Наиболее вероятное распространение получили представители рода Trichobilharzia и вида Bilharziella polonika.
Взрослые паразиты выделяют в окружающую среду вместе с фекалиями своего хозяина несколько тысяч яиц за один раз. Прежде, чем шистосоматида попадет в организм промежуточного неспецифического хозяина – человека, ее яйцо развивается поэтапно в стадии личинки.
Первый этап развития яйца заканчивается формированием личинки первого уровня – мирацидия. Личинка покрыта в это время еще яйцевой оболочкой. Для дальнейшего развития мирацидий сбрасывает оболочку перед проникновением внутрь мантийной полости брюхоногих моллюсков (большого и малого прудовика и пр.). Брюхоногий моллюск до конца постнатального периода является «фабрикой» по превращению мирацидия в церкарий – личинку второго уровня.
Контакт церкарий со специфическим основным хозяином (птица водоплавающая) и неспецифическим (человек) происходит в пресном водоеме, в поверхностном слое.В настоящее время начинают регистрировать случаи проникновения церкарий в организм человека и в морской воде. У уток и лебедей спустя 2-3 недели из церкария устремляется личинка в стенки кровеносных сосудов или печеночные протоки, где она превращается во взрослую шистосоматиду и начинает производить яйца.
Для человека проникновение церкария в кожные покровы не является специфической природной закономерностью. Глубже подкожной жировой клетчатки паразит не проникает. В месте поражения появляются физические повреждения кожных покровов, разложение церкариев вызывает токсический дерматит аллергического типа. Открытые раны могут послужить вратами для вторжения вторичной инфекции.
Водяная крапива или зуд купальщика (фото)
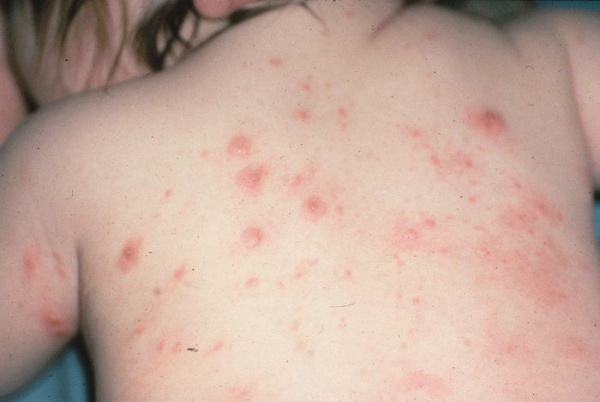
Стадии
Учитывая изменения клинической картины оп времени, развитие заболевания укладывается в 3 стадии.
- Стадия проникновения личинки в кожные покровы человека. При масштабном явлении следующая стадия наступает уже через 20-25 минут.
- Развитие клинической картины в течение 10-15 дней. Считается острым периодом паразитарного заболевания, когда симптомы наиболее ярко проявляются.
- Стадия ремиссии. Клинические признаки исчезают, однако на протяжении 20 дней восстанавливается пигментация в пораженных участках.
Помимо кожной формы шистосоматидного дерматита, встречается более тяжелая форма – легочная, когда церкарии поражают кровеносные сосуды легких и являются источниками воспалений и повреждения легочных сосудов. Легочная форма является менее распространенной по сравнению с кожной.
Причины возникновения
Церкарии проникают в кожу человека при купании его в водоеме. Большей частью рассадником церкарий являются пресные водоемы со стоячей водой, реки, пруды. При купании в водоеме следует обратить внимание на обитание в нем водоплавающих птиц.
О том, какие имеет водяная крапива симптомы, читайте ниже.
Симптомы зуда купальщика
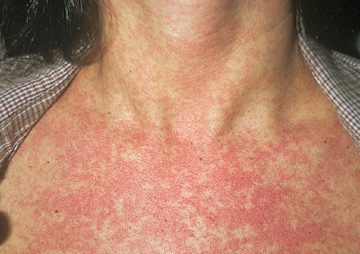
Спустя несколько минут после проникновения личинки в кожу купающийся человек начинает испытывать зуд. В пораженном месте усиливается боль, жжение, появляется покраснение с уртикарными очагами.
Наибольшей подверженностью для внедрения паразита обладают кожные покровы бедер и голени, хотя обнаруживаются сыпь с папулами, иногда выделяющие серозно-гнойный секрет, на коже туловища (живот, спина, грудь). Часто уртикарную сыпь при церкариальном дерматите обнаруживают до границы погружаемой в воду кожной поверхности.
Для детей нередка легочная форма заболевания, сопровождающаяся высокой температурой тела (свыше 38 градусов), болью в голове и сухим кашлем. В последующем неприятные симптомы устраняются, оставляя на время участки кожи, лишенные пигментации.
Повторное заражение шистосоматидным дерматитом вызывает усиление интенсивности клинической картины.
Диагностика такого недуга как шистосоматидный церкариоз рассмотрена ниже.
Диагностика
Главенствующий метод диагностики шистосоматидного дерматита – анамнез данных, в ходе которого выясняется:
- в каком водоеме купался человек;
- продолжительность купания;
- заметил ли он следы посещения водоема водоплавающими птицами (фекалии, ух и перья, голоса птиц и пр.).
Дополнительно заболевание должно быть дифференцировано с контактными типами дерматитов, следов от укусов насекомыми. Микроскопическим анализом (или лупой) можно удостовериться о наличии в коже шистосоматид по отброшенным хвостам личинками животных.
А теперь давайте узнаем, как избавиться от зуда купальщика.
Лечение
Терапевтическое
Снаружи рекомендуется лечить заболевание в фазе острого периода крахмальными ванночками, мазью с основным компонентом – цинком. При повторных заражениях шистосоматидами желательно смазывать снаружи гидрокортизоновой мазью. Хорошо зарекомендовали в лечении церкариального дерматита себя дитразиновые и димедроловые мази.
Далее мы расскажем как при помощи лекарств вылечить зуд купальщика, и помогает ли от этого спрегаль (по отзывам врачей и пациентов).
Медикаментозное
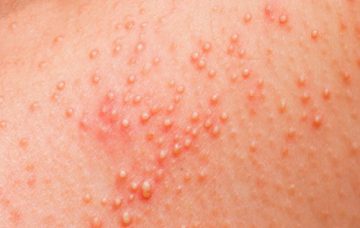
- При паразитарном заболевании дерматологом могут назначаться внутрь препараты димедролаили дитразина.
- Тяжелые формы не исключают введение внутрь растворов преднизолона или адренокортикотропного гормона.
- Для уменьшения зуда и болей можно использовать растворы бензокаина (анестезина) на масляной основе.
Оперативное
Обычно заболевание ограничивается распространением церкариев по участкам кожи, в подкожные слои личинки уже не проникают. Вследствие быстрого выздоровления оперативный путь лечения не целесообразен.
Далее мы расскажем о том, как лечить зуд купальщика народными методами.
Народная медицина
Травяной состав для лечения церкариального дерматита не отличается от такового при остальных видах дерматита.
- Картофельные примочки,
- повязка со смесью измельченного алоэ,
- виноградного красного вина,
- касторового масла,
- деготь и
- травяные смеси из чистотела, василька, череды.
Они способствуют более быстрому излечению от шистосоматидного дерматита.
Профилактика заболевания
Комплекс профилактических мероприятий для предотвращения заражения шистосоматидами включает следующие меры:
- в открытом пресном водоеме не рекомендуется находиться свыше 5 минут;
- купаться следует на пляжах, оборудованных для этого и вдали от больших популяций брюхоногих моллюсков и птиц на воде;
- дикие водоплавающие птицы не должны прикармливаться вблизи мест купания;
- по выходе из воды следует омыть тело водой из водопровода или избавиться от влаги и возможных паразитов жестким полотенцем;
- обращать внимание на информацию, размещенную на стендах вблизи мест купания;
- ходьбу по побережью и вблизи водных лагун нельзя продолжать более 4 минут, по истечении этого времени ноги подлежат сухому вытиранию тканью.
Шистосоматидный дерматит (фото)
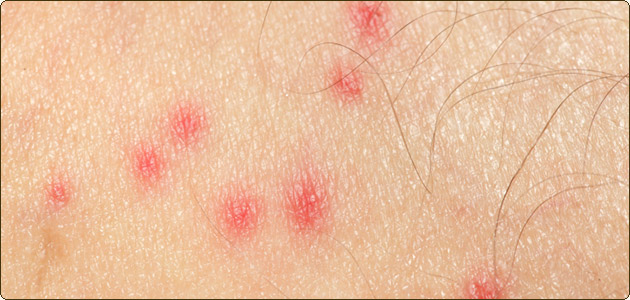
Осложнения шистосоматидного дерматита
- Кожная форма заболевания проходит самостоятельно, лечение лишь направлено на снижение интенсивности симптомов.
- Более опасна легочная форма заболевания, которая требует лечения дерматологом и инфекционистом. В противном случае не исключены сосудисто-легочные осложнения.
Прогноз
Прогноз заболевания определяется как благоприятный. Но для предотвращения сильного расчесывания и развития аллергических реакций желательно ослаблять симптомы вышеуказанным способам лечения.
Меры безопасности
- Использовать репелленты, особенно если собираетесь отдыхать на природе и знаете, что после укусов у вас возникают активные реакции в виде раздражений, папул, которые сильно зудят.
- Тип репеллента — химический или физический — выбирать строго по рекомендациям производителя в соответствии с возрастом.
- После укуса при появлении папулы, зуда, раздражения можно применять внутрь антигистаминные препараты, строго следуя инструкции.
- Наружно можно наносить средства с цинком. Они бывают в виде лосьона, пасты или крема.
Если реакция очень активная и агрессивная, то лучше проконсультироваться с врачом: в таком случае могут быть назначены наружные гормональные препараты, которые успокоят кожу и снимут воспаление.

Укусы клещей — самые страшные из этого списка.
Если вы обнаружили клеща у себя или у ребенка (в идеале — до 72 часов после его укуса), необходимо принять соответствующий антибактериальный препарат (тетрациклиновая группа для взрослых, препараты пенициллинового ряда — детям до 8 лет).
От того, как долго клещ находился на теле, зависит лечение или профилактика.
Поэтому всегда после прогулок в парке, отдыха на природе, в лесу, возле водоемов нужно внимательно осматривать себя и детей. Лучше, если клеща будет извлекать врач или медицинская сестра. Все эти меры важны для предотвращения возникновения и развития такого опасного заболевания, как боррелиоз.
В любом случае, я рекомендую при любых непонятных высыпаниях (а они чаще всего непонятные) идти на прием к врачу, а не пытаться лечиться самостоятельно. Ведь применение каких-то лекарственных средств может смазать клиническую картину, и время до постановки правильного диагноза может быть утеряно.
Осторожно, фитодерматит, или Как избежать высыпаний после отдыха на природе?
К растениям, которые наиболее часто вызывают фитодерматит в нашей климатической зоне, относятся лютиковые, борщевик, белый ясенец, примула, молочай, крапива, скумпия, осока и др. Поражения кожи отмечаются после отдыха на луговых травах, ходьбы среди высокой травы босиком.
Более восприимчивы к воздействию природы люди с повышенной чувствительностью кожи и слизистой (больные любыми видами аллергии, экземой, атопическим дерматитом, крапивницей и др.), люди с первым и вторым типами кожи (рыжеволосые, блондины), дети.
Симптоматика заболевания напрямую зависит от уровня чувствительности организма к аллергену. Участки высыпаний могут иметь линейный характер, асимметричную и причудливую форму. Разрешаясь, элементы фитодерматита могут оставлять после себя преходящую или достаточно стойкую гиперпигментацию. Более глубокие некротические изменения кожи могут приводить к образованию рубцов.
Наиболее подвержены высыпаниям ступни, кисти и колени, а также лицо и живот. Дополнительными факторами риска являются повышенная влажность и повышенная потливость.
Фитодерматит лечат индивидуально, в зависимости от показаний. Для быстрого выздоровления важно максимально быстро исключить контакт с веществом, которое вызывает раздражение.
Лечение фитодерматита проводится в основном местно. Применяются противовоспалительные средства в виде примочек, растворов и кремов с кортикостероидами. Если фитодерматит имеет выраженную аллергическую природу, необходим прием внутрь антигистаминных препаратов.
Заболевание не относится к опасным для жизни. При своевременно проведенном лечении и соблюдении правил профилактики можно сократить количество обострений.
Предотвратить появление фитодерматита можно с помощью защитных средств. Людям, вынужденным работать с растениями, помогает рабочая защитная форма. Она должна состоять из головного убора, рукавиц и одежды с длинными рукавами. Ноги рекомендуется закрывать брюками или юбкой. Отдыхающим на природе нужно минимизировать контакт с растениями. Не стоит ходить босиком и лежать на траве, лучше пользоваться пляжным ковриком. Если предстоит идти по местности с высокими травами, надо позаботиться об одежде, закрывающей ноги.
Если, несмотря на предпринятые меры, признаки раздражения кожи все же появились, необходимо сразу же обратиться к врачу.
По материалам, предоставленным Михаилом КОЗИНЦЕМ, врачом-дерматовенерологом УЗ «Брестская городская поликлиника №6»
Оцените статьюЕсть о чем рассказать? Пишите в наш Telegram-бот. Это анонимно и быстро
Eсли вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Лечение фотодерматоза

Обратитесь к квалифицированному специалисту при первых же проявлениях солнечной аллергии, будьте осторожны с применением средств народной медицины, ведь затягивание времени и самолечение может привести к ухудшению симптомов.
В связи с тем, что заболевание провоцируют внутренние расстройства организма, лечение должно быть направлено на преодоление как внешних последствий, так и хронических заболеваний и очагов инфекции.
Обязательно назначаются лекарственные препараты, которые способствуют нормализации обмена веществ, работы печени, обновлению клеток кожи. В большинстве случаев это витамины С, Е и В, антиоксиданты, а также никотиновая кислота.
Своевременный прием, начиная с середины февраля — начала марта, лекарственных средств, улучшающих обменные процессы, существенно повышает толерантность к ультрафиолету и в несколько раз уменьшает частоту возникновения рецидивов или делает их клинические проявления слабее. Кроме того, у некоторых больных удается достичь повышения резистентности к солнечному свету в 10—20 раз при применении фототерапии (повторных облучениях кожи в постепенно нарастающих дозах).
Профилактика солнечной аллергии
Помните, что отдых должен быть в меру активным, не стоит нагружать свой организм употреблением незнакомой, экзотической еды в больших количествах, алкоголя и тонизирующих напитков – ведь все это огромный стресс для всего организма! А постоянное пребывание на открытом солнце, притом, что диапазон волн в жарких странах отличается от привычного для нас, может послужить причиной развития солнечной аллергии.
- Готовясь к сезону «отпусков», начните с короткого приема солнечных ванн, постепенно увеличивая время пребывания на открытом солнце;
- Целесообразно избегать солнечного облучения между 10 и 14 часами — в период максимального излучения в спектре 290—320 нм.
- Помните, что у воды, при сильном ветре наша кожа получает в несколько раз больше облучения;
- Старайтесь чередовать пребывание на солнце и в тени;
- При долгом пребывании на открытых местностях, на пляже можно воспользоваться легкими накидками, панамками, шляпками и т. д.;
- При предрасположенности к солнечной аллергии рекомендуется носить одежду, из натуральных тканей закрывающую тело от прямого воздействия ультрафиолета;
- Постараться избегать приема лекарственных препаратов, способных спровоцировать аллергию на солнце (посоветуйтесь с лечащим доктором);
- Используйте косметические средства с солнцезащитным фильтром, посоветуйтесь с косметологом, дерматологом, какие именно средства подходят для вашего типа кожи;
- Не используйте косметику, не предназначенную для применения на солнце;
- По возможности сведите к минимуму использование парфюмерии, ароматических масел и дезодорантов.
Помните, что своевременное обращение к специалисту поможет вам избежать или уменьшить проявления солнечной крапивницы.
Солнечная аллергия, солнечная крапивница, фотодерматоз, солнечный герпес

К нашему всеобщему счастью пришло лето, а с ним и постоянное жаркое солнышко. После долгой и холодной зимы первые лучи ласкового солнышка манят нас на природу.
Хочется отдохнуть, набраться сил, укрепить свой иммунитет, приобрести здоровый и красивый оттенок кожи.
Все мы знаем, что ультрафиолет и, соответственно, ожидаемые от него эффекты можно разделить на положительные и отрицательные. К положительным относится: ровный, красивый загар, уменьшение видимости косметических дефектов, выработка витамина D, масса положительных эмоций, дающая заряд бодрости и здоровья на целый год. Негативная сторона загара отображается в более быстром старении кожи, повышении риска опухолевых и аутоиммунных процессов, а у некоторых людей может развиться солнечная аллергия (фотодерматоз – боле широкое понятие), или как ее еще называют солнечная крапивница.
Причины солнечной аллергии
Солнечная аллергия может появиться при первых теплых лучах солнца, а у некоторых людей, только при длительном и интенсивном облучении, например во время отдыха в южных, тропических странах.
Классификация
Фотодерматиды в зависимости от факторов, вызывающих их, подразделяют на:
Факторами, способствующими развитию фотодерматоза, могут быть:
- Определенный тип кожи – белая, тонкая, с большим количеством родинок и веснушек.
- Острые или хронические заболевания различных органов и систем, например, при патологии печени, почек, надпочечников, нехватка витаминов в организме, нарушение обмена веществ, а также любое состояние, вызывающее ослабление иммунитета.
- Прием некоторых лекарственных препаратов, особенно имеющих противовоспалительное действие, противодиабетические и мочегонные препараты, также может стать причиной проявления солнечной крапивницы.
К таким препаратам можно отнести тетрациклины, амиодарон, хинидин, фторхинолоны, гризеофульвин, сульфаниламиды (в инструкции к препарату всегда указываются возможные побочные и нежелательные действия). - Беременность является периодом, когда организм женщины в силу изменения гормонального фона, может изменить/усилить свою реакцию на, вполне до этого, нормальные вещи.
- Сочетание действия солнца и других раздражающих внешних факторов, например, хлорка в бассейне, работа с химически активными веществами, применение некачественной, «агрессивной» косметики, различных кремов, дезодорантов, масел.
- Влияние на организм нескольких аллергенов, употребление в пищу перекрестно реагирующих продуктов при сильно выраженном поллинозе и т.д.
Часто аллергией на солнце страдают дети, чей иммунитет ослаблен, после болезни.
Симптомы, проявления фотодерматоза
Важно помнить, что фотодерматоз не всегда зависит от дозы ультрафиолетового облучения, он может возникнуть даже после посещения солярия.
- Краснота на открытых участках тела
- Пятна, напоминающие ожоги
- Сыпь
- Зуд, жжение
- Шелушение
- Отеки
- гнойничковые высыпания
- бронхоспазм (приступ удушья)
- солнечным обмороком – резкое снижение артериального давления, потеря сознания.
Своими проявлениями солнечная аллергия чаще напоминает солнечный ожог, но отличительным и неприятным симптомом является, сильный зуд, с которым невозможно мириться.
Диагностика
Не смотря на все вышенаписанное, заранее не паникуйте, не настраивайте себя на то, что может случиться, ведь всего не предвидишь.
Если Вы заметили, необычную реакцию на солнце, рекомендую обратиться к аллергологу или дерматологу, которые назначат вам определенный спектр анализов и тестов, с помощью которых можно будет подтвердить факт наличия аллергии или предрасположенности к ней.
Невозможно бороться с болезнью не устраняя ее причин, поэтому будьте готовы к тому, что вам предложат комплексное обследование.
Медикаментозное лечение солнечной аллергии
Важно! – обратитесь к квалифицированному специалисту при первых же проявлениях солнечной аллергии, будьте осторожны с применением средств народной медицины, ведь затягивание времени и самолечение может привести к ухудшению симптомов.
В связи с тем, что провоцируют заболевание внутренние расстройства организма, лечение должно быть направлено на преодоление, как внешних последствий, так и внутренних причин солнечной аллергии.
Обязательно назначаются лекарственные препараты, которые способствуют нормализации обмена веществ, работы печени, обновлению клеток кожи. В большинстве случаев это витамины С, Е и В, антиоксиданты, а также никотиновая кислота.
Своевременный прием, начиная с середины февраля — начала марта, лекарственных средств, улучшающих обменные процессы, существенно повышает толерантность к ультрафиолету и в несколько раз уменьшает частоту возникновения рецидивов или делает их клинические проявления слабее. Кроме того, у некоторых больных удается достичь повышения резистентности к солнечному свету в 10—20 раз при применении фототерапии (повторных облучениях кожи в постепенно нарастающих дозах).
Профилактика солнечной аллергии

Помните, что отдых должен быть в меру активным, не стоит нагружать свой организм употреблением незнакомой, экзотической еды в больших количествах, алкоголя и тонизирующих напитков – ведь все это огромный стресс для всего организма! А постоянное пребывание на открытом солнце, при том, что диапазон волн в жарких странах отличается от привычного для нас, может послужить причиной развития солнечной аллергии.
- готовясь к сезону «отпусков» начните с короткого приема солнечных ванн, постепенно увеличивая время пребывания на открытом солнце;
- целесообразно избегать солнечного облучения между 10 и 14 ч — в период максимального излучения в спектре 290—320 нм.
- помните, что у воды, при сильном ветре наша кожа получает в несколько раз больше облучения;
- старайтесь чередовать пребывание на солнце и в тени;
- при долгом пребывании на открытых местностях, на пляже можно воспользоваться легкими накидками, панамками, шляпками и т.д.;
- при предрасположенности к солнечной аллергии рекомендуется носить одежду, из натуральных тканей закрывающую тело от прямого воздействия ультрафиолета;
- постараться избегать приема лекарственных препаратов, способных спровоцировать аллергию на солнце (посоветуйтесь с лечащим доктором);
- используйте косметические средства с солнцезащитным фильтром, посоветуйтесь с косметологом, дерматологом, какие именно средства подходят для вашего типа кожи;
- не используйте косметику, не предназначенную для применения на солнце;
- по возможности сведите к минимуму использование парфюмерии, ароматических масел и дезодорантов.
Помните, что своевременное обращение к специалисту поможет вам избежать или уменьшить проявления солнечной крапивницы.
Ультрафиолет и, соответственно, ожидаемые от него эффекты можно разделить на положительные и отрицательные. К положительным относится: ровный, красивый загар, уменьшение видимости косметических дефектов, выработка витамина D, масса положительных эмоций, дающая заряд бодрости и здоровья на целый год. Негативная сторона загара отображается в более быстром старении кожи, повышении риска опухолевых и аутоиммунных процессов, а у некоторых людей может развиться солнечная аллергия (фотодерматоз – боле широкое понятие), или как ее еще называют солнечная крапивница.
Фотодерматоз
Причины и симптомы солнечной аллергии
Солнечная аллергия может появиться как при первых теплых лучах солнца, так и при длительном и интенсивном облучении, например, во время отдыха в южных, тропических странах.
Классификация фотодерматозов
Фотодерматиды в зависимости от факторов, вызывающих их, подразделяют на:
Факторами, способствующими развитию фотодерматоза, могут быть:
- Определенный тип кожи – белая, тонкая, с большим количеством родинок и веснушек.
- Острые или хронические заболевания различных органов и систем, например, при патологии печени, почек, надпочечников, нехватке витаминов в организме, нарушении обмена веществ, а также любом состоянии, вызывающем ослабление иммунитета.
- Прием некоторых лекарственных препаратов, особенно имеющих противовоспалительное действие. Противодиабетические и мочегонные препараты, также могут стать причиной проявления солнечной крапивницы. К фотосенсибилизирующим препаратам можно отнести тетрациклины, амиодарон, хинидин, фторхинолоны, гризеофульвин, сульфаниламиды (в инструкции к препарату всегда указываются возможные побочные и нежелательные действия).
- Беременность является периодом, когда организм женщины в силу изменения гормонального фона, может изменить/усилить свою реакцию на солнечное излучение.
- Сочетание действия солнца и других раздражающих внешних факторов, например, хлорки в бассейне, работы с химически активными веществами, применение некачественной, «агрессивной» косметики, различных кремов, дезодорантов, масел.
- Влияние на организм нескольких аллергенов, употребление в пищу перекрестно реагирующих продуктов при сильно выраженном поллинозе и т. д.
Часто аллергией на солнце страдают дети, чей иммунитет ослаблен, после болезни.
Симптомы, проявления фотодерматоза
Проявления солнечной аллергии могут быть различными от легкого раздражения до больших волдырей или пятен, покрывающих практически всю поверхность кожи. Что касается времени – они могут проявляться после получаса непрерывного пребывания на солнце или через некоторое время (до трех суток).
Важно помнить, что фотодерматоз не всегда зависит от дозы ультрафиолетового облучения, он может возникнуть даже после посещения солярия и проявиться в виде:
- красноты на открытых участках тела;
- пятен, напоминающих ожоги;
- сыпи;
- зуда и жжения;
- шелушения;
- отеков.
Реже бывают следующие симптомы:
- гнойничковые высыпания;
- бронхоспазм (приступ удушья);
- солнечный обморок – резкое снижение артериального давления, потеря сознания.
Своими проявлениями солнечная аллергия чаще напоминает солнечный ожог, но отличительным и неприятным симптомом является, сильный зуд, с которым невозможно мириться. Также важным отличием служит четкость границ пятен или других высыпаний, которая свойственна только для солнечной крапивницы.
Диагностика солнечной аллергии

Если Вы заметили, необычную реакцию на солнце, рекомендую обратиться к аллергологу или дерматологу, которые назначат вам определенный спектр анализов и тестов, с помощью которых можно будет подтвердить факт наличия аллергии или предрасположенности к ней.
Невозможно бороться с болезнью не устраняя ее причин, поэтому будьте готовы к тому, что вам предложат комплексное обследование:
-
(скарификационные, prick-тесты, patch- тесты). Кожные аллергопробы являются быстрым, безопасным и самым достоверным методом обследования в иммунологии. Тестирование проводится пациентам от 5 до 50 лет; ; к бытовым, эпидермальным, пыльцевым, грибковым, пищевым, лекарственным и бактериальным аллергенам, а также яду насекомых;
- определение уровня специфических иммуноглобулинов к пищевым антигенам – диагностика пищевой непереносимости; , секрета из полости носа.
Самые заразные болезни кожи, которые легко «подхватить» летом: разговор с дерматологом
Лето — пора, когда наша кожа больше всего контактирует с окружающей средой. Но какие опасности нам угрожают? Можно ли что-то «подцепить» во время купания в реке или при походе в сауну? И можно ли заразиться чесоткой через дверную ручку?
Рассказывает врач-дерматовенеролог Светлана Якубовская.

врач-дерматовенеролог Городского клинического
кожно-венерологического диспансера,
автор блога sovetydermatologa
Болезнь открытых водоемов
— В отношении открытых водоемов, рек и озер самая распространенная проблема — церкариоз . Это заболевание, которое возникает в результате попадания на кожу личинок паразитов водоплавающих птиц. Вот почему так важно купаться только в разрешенных для этого процесса водоемах.
Как правило, заболевание это чаще всего возникает летом, когда жарко, вода активно прогревается, и в тех местах, где рядом купаются птицы, где их подкармливают и так далее.
Симптомы церкариоза:
- высыпания возникают к вечеру после купания или на следующий день;
- высыпания выглядят как красные папулы или болячки, сильно зудят;
- локализация зуда в области бедер, голеней, то есть нижних конечностей, но нередко и на туловище, и на верхних конечностях, то есть в принципе в тех местах, где вода соприкасалась с кожей.
Меры безопасности
- После посещения водоема, особенно если вы не знаете, разрешено ли там купание, важно тщательно принять душ с обычной водой и хорошенько растереть тело полотенцем.
- Если вы или ваш ребенок столкнулись с подобными высыпаниями после купания, то, конечно, наиболее правильно — показаться врачу.
В летнее время, особенно когда жарко, мы нередко принимаем всевозможные высыпания за укусы. Но это может быть церкариоз или другое заболевание.

К сожалению, довольно часто при церкариозе процессы бывают распространенными, они очень беспокоят человека, так как сильно чешутся и проходят лишь в течение 7-14 дней. Поэтому так важно все-таки не купаться в водоемах, которые не исследованы либо где купание вовсе запрещено.
При сильном дискомфорте можно принимать внутрь антигистаминные препараты и наружно наносить крем с цинком либо гормональные кремы (по рекомендации специалиста).Грибок — житель саун и аквапарков
— Как правило, в бассейнах достаточно хлорированная вода, поэтому в самом бассейне подцепить какую-то инфекцию — на грани фантастики. В основном, когда мы говорим о посещении аквапарков, общественных бань, саун, настороженность здесь мы должны проявлять в отношении грибковых инфекций.
Забыли тапочки, взяли не свои, прошлись босиком по деревянным влажным доскам в сауне или по коврикам… Все это повышает риск заразиться.

Несоблюдение, казалось бы, несущественных мер профилактики и личной гигиены может спровоцировать и повысить риск присоединения грибковой инфекции. Особенно если одновременно с этим есть усугубляющие факторы:
- микротрещины на коже;
- хронические кожные заболевания, особенно на стопах (например, экзема);
- сахарный диабет, при котором также нарушается кровообращение;
- венозная недостаточность.
То есть все предрасполагающие заболевания могут послужить фоном — ослаблять защитные функции кожного покрова и тем самым способствовать заражению грибковыми инфекциями.
Симптомы грибка :
- шелушение между пальцами стоп;
- зуд;
- единичные высыпания в виде подкожных пустул.

Прыщики на спине и плечах? Врач-дерматовенеролог о том, отчего они бывают и как от них избавиться

— Высыпания на спине могут быть разными. Например, пятнистые элементы, папулезные, пустулезные… Всего насчитывается около 8 разновидностей высыпаний на коже (в том числе и на спине). Подобные состояния вызывают патологии, которые также зависят от многих факторов.
Врач объясняет: чаще с проблемами высыпаний на спине приходят в летнее время. В основном, людей беспокоят пятнистые высыпания. Многие считают, что это аллергия на солнце. Мол, вся кожа загорает, а отдельные ее участки нет, получается эффект «леопарда».
Я объясняю таким пациентам, что это грибковое поражение или «разноцветный лишай».
Чрезмерное мытье и скрабирование кожи — это неправильная гигиена
Нередко причиной высыпаний становится аллергический дерматит. Чаще он возникает в тех случаях, когда какой-то ингредиент из недавно купленной косметики не подходит. Это вызывает аллергическую реакцию.
Подобные высыпания могут выглядеть как пятна или прыщики (папулы или пустулы).

По словам врача, третья причина, которая может привести к неидеальной коже на спине, — остиофолликулит (воспаление волосяного фолликула). Это объясняется попаданием на кожу вредных микроорганизмов.
Они есть на любой поверхности и в большом количестве. Бороться с ними помогает иммунитет. Когда в организме хроническая инфекция или гормональный дисбаланс, защита ослабевает. То же самое происходит и при неправильной гигиене.
Причем здесь речь идет не столько о том, что люди не моются, а о том, что делают это чрезмерно часто. Да, в жару или после занятий фитнесом душ необходим, но в таком случае лучше принимать его безо всяких моющих средств или с ними, но выбирая нейтральные по pH. В противном случае с тела уходит защитная пленка.
Летом девушки нередко приходят на прием и с фотодерматитом или легким ожогом кожи. Он возникает после длительного нахождения на солнце. Поэтому я всегда объясняю пациенткам, что все хорошо в меру.— Как выбирать нужные коже гели для душа, мыло и другую косметику?
— Мое мнение может не совпадать с мнением других врачей, но я обычно прошу пациентов выбирать средства без красителей и запаха. Кроме того, желательно отдавать предпочтение аптечной косметике. Она проходит более тщательный контроль, нежели масс-маркет.

Врач говорит: важен не только правильный выбор косметики, но и качество питания. Например, верным решением будет исключить из рациона быстроусвояемые углеводы. Ведь если уровень глюкозы поднимается, в организме образуются благополучные условия для изменения pH и размножения бактерий на коже.
— Это правило распространяется на все сезоны, не только на лето. Всегда желательно включать в рацион больше фруктов и овощей. Углеводы тоже должны быть в пище, но желательно отдавать предпочтение медленноусвояемым.Одна из частых ошибок девушек в уходе за кожей — чрезмерная любовь к солярию
Врач говорит, что на 100% против солярия. Это табу, особенно для светлокожих и тех, у кого на спине, лице, шее есть родинки. Желание иметь загорелую кожу — пожалуй, главное заблуждение девушек.
— То же самое касается ежедневного скрабирования. Процедура показана максимум раз в месяц и то не каждому человеку. Природа придумала так, что если организму что-то не нужно, он сам это отторгает. То же самое касается кожи, ее не нужно делать стерильной. Пот, жир и роговой слой, которые вместе образуют биопленку, создают неблагоприятные условия для развития вредных микроорганизмов. Это убивает микробы. Быть умнее природы и своего организма не нужно.
А вот ходить к доктору при любых изменениях на коже надо. Исключения составляют случаи, когда человек сильно вспотел и не смог вовремя принять душ. В таком случае потница (мелкие прыщики) — это вариант нормы и после тщательной гигиены и использования увлажняющего крема они полностью пройдут.Профилактика высыпаний на спине — правильный образ жизни
— К этому широкому понятию относятся правильный режим отдыха и работы, здоровое питание и занятия спортом.

Массажи и спа-процедуры также будут полезны коже, поэтому иногда себя все же стоит баловать.
Что касается витаминов, то в этом вопросе нужно быть предельно аккуратным. Я весьма редко назначаю своим пациенткам витамины в таблетках. Чаще агитирую полноценно питаться. Гипервитаминоз (повышенное количество витаминов в крови) гораздо опаснее авитаминоза (нехватки), таким образом можно «посадить» почки и печень. Поэтому любые лекарства лучше принимать по назначению врача, а не самостоятельно.
Меры безопасности
- Всегда брать с собой в бассейн, аквапарк, баню, сауну свои тапочки и ни с кем не меняться, не надевать чужие и никому не предлагать свои.
- Пользоваться только личным полотенцем и своей мочалкой.
- После посещения бани, сауны, аквапарка принимать душ и постараться не ходить босиком.
- После душа хорошо обработать стопы противогрибковым кремом, перед тем как надевать носки и обувь.
- По возвращении домой также желательно принять душ, тщательно вымыть стопы и снова обработать их кремом.
Лишай могут передать и домашние животные
— Что касается животных — это, конечно, очень распространенная тема. Летом происходит активный рост всевозможных грибковых заболеваний — в частности, микроспории, или, как говорят в народе, лишая. Это заболевание чаще всего действительно можно подхватить от животных.
Кожа взрослого человека, если у него нет хронических кожных заболеваний и никаких высыпаний на теле, синтезирует особое вещество — ундециленовую кислоту. Она защищает нашу кожу от присоединения нитей мицелия. Именно они, попадая на кожу, являются причиной развития характерных высыпаний и заболевания микроспории.У детей этого защитного вещества нет. Вот почему дети чаще болеют микроспорией, чем взрослые. Также дети чаще жалеют ьездомных животных. Но если домашний кот гуляет по даче, возле дома, он может контактировать с дворовыми котами и заразиться от них. Далее по цепочке он заразит ребенка. Мы об этом забываем — и к концу лета-началу осени у дерматологов растет количество пациентов с микроспорией.
Главный симптом микроспории — появление характерных элементов округлой формы, красного цвета, которые шелушатся, зудят и увеличиваются в размерах.
Меры безопасности
- Соблюдать правила личной гигиены.
- При возникновении симптомов обращаться к врачу.
Укусы насекомых и клещей
— Укусы — вещь не заразная, но летом эта проблема слишком актуальна, чтобы о ней не сказать, она затрагивает и детей, и взрослых. Кусать могут мухи, мошки, осы, шершни, комары и т. д. Кожа детей и вообще людей с чувствительной кожей реагирует на это максимально активно и агрессивно.
Меры безопасности
- Не трогать бродячих животных, даже если это свободно гуляющие домашние.
- Тщательно вымыть руки ребенка, если вы увидели, что малыш поиграл с котом или собакой.
- Как только вы увидели непонятные высыпания — постарайтесь их не мочить, ничем не мазать и как можно скорее обратитесь к врачу.
- Ни в коем случае нельзя мазать высыпания зеленкой и йодом: это «сожжет» кожу и исказит клиническую картину при постановке диагноза врачом.
- Ни в коем случае никак не лечиться самостоятельно.
Если диагноз микроспории подтверждается, лечение предстоит достаточно долгое (порядка 1 месяца) — в зависимости от количества высыпаний и их характера.
И чем раньше начнется лечение, тем больше шансов, что заболевание не усугубится и пациенту не придется пить таблетированные препараты.
Чесотка — болезнь объятий и рукопожатий
— Чесотка — заболевание, распространенное не только летом, а вообще во все времена года. Как правило, она передается от людей при близком контакте: например, от ребенка к маме, если они спят в одной кровати, от девушки — к парню, когда они обнимаются, от подруги — к подруге, если они меняются одеждой, и так далее. Контакт через предметы возможен, если он длительный.
Симптомы чесотки:
- появление высыпаний, которые беспокоят зудом в ночное время (днем его практически нет);
- высыпания — парные элементы, который возникают в области кистей рук, между пальцами, на запястьях, локтях, на животе, на ягодицах;
- зуд и высыпания появляются у кого-то одного в семье, а потом возникают и у других домашних.

Читайте также:


