На какие курорты следует направлять больных нефритом
Гломерулонефрит занимает третье место среди заболеваний почек и чаще всего встречается у людей в возрасте 30-40 лет. Это иммуновоспалительное заболевание почечных клубочков протекает в острой, хронической или быстропрогрессирующей форме с поражением обеих почек.
Чаще всего причины гломерулонефрита и его патогенез неизвестны. Из-за поражения клубочков почки теряют способность фильтровать кровь, в организме задерживаются вода и токсины. На конечной стадии заболевания наступает почечная недостаточность, которая требует пожизненного диализа или пересадки почки, поэтому очень важно выявить гломерулонефрит на ранних стадиях.
Причины гломерулонефрита
Заболевание может быть первичным (поражаются только почечные клубочки, вызывая клинические симптомы) и вторичным (повреждения клубочков вызваны другим патологическим процессом в организме).Причины острого гломерунефрита
Острый (постинфекционный) гломерулонефрит связан с перенесенной стрептококковой инфекцией, вызванной стрептококком группы A (крайне редко другими вирусами или бактериями), а также, в отдельных случаях, с приемом лекарственных препаратов и введением вакцин или ядов [1].Причины хронического гломерунефрита
- генетическая предрасположенность;
- очаги хронического воспаления (кариес или пародонтит, фарингит, тонзиллит или гайморит);
- постоянно присутствующие в организме вирусы (цитомегаловирусы, грипп, гепатит В, герпес);
- аллергическая реакция на вакцину;
- интоксикация из-за злоупотребления алкоголем или избыточного приема препаратов;
- переохлаждение и общее снижение иммунитета.
Лечение гломерулонефрита

Патогенез, формы, клинические синдромы и цели лечения гломерулонефрита в условиях курорта
Гломерулонефрит бывает острый и хронический. Наиболее характерным для данного заболевания является поражение клубочкового аппарата почки, которое может приводить к экссудативно-пролиферативным процессам, развитию тубулопатии и хронической болезни почек. Основные клинический синдромы – это отечный, гипертензивный, болевой, астенический, а также синдромы острой почечной и сердечной недостаточности, однако, помимо этого, у пациентов с хроническим гломерулонефритом могут формироваться воспалительный, дистрофический синдромы и гиперкоагуляция.
Целью санаторно-курортного лечения гломерулонефрита является элиминация этиологического фактора: снижение артериального давления, уменьшение отеков, элиминация из крови циркулирующих иммунокомплексов и продуктов азотистого обмена, коррекция гиперлипидемии.
АвиабилетыМетоды санаторно-курортного лечения гломерулонефрита
Немаловажной в лечении гломерулонефрита является лечебная гимнастика: пациентам назначаются упражнения, направленные на укрепление передней брюшной стенки. Противопоказаниями к проведению лечебной гимнастики являются хроническая почечная недостаточность IV-V стадий, резкое повышение артериального давления, наличие выраженных отеков и, в некоторых случаях, макрогематурия.
Лечение и профилактика гломерулонефрита
Из-за тяжести заболевания лечение проводится в условиях стационара. Это особенно касается случаев выраженной симптоматики или почечной недостаточности.
- антибактериальные или противогрибковые препараты, если причиной воспаления клубочков стала инфекция, вызванная стрептококками или грибками;
- противовоспалительные препараты, действие которых направлено на устранение воспаления в почках;
- симптоматическое лечение в зависимости от формы гломерулонефрита или особенностей пациента (мочегонные и гипотензивные препараты, антикоагулянты, иммуносупрессивные препараты).
Пациентам с гломерулонефритом противопоказаны физические нагрузки, в частности работа на открытом воздухе и в условиях низкой температуры или высокой влажности.
При почечной недостаточности назначают диализное лечение. С его помощью заменяют две основные функции почек: выведение избыточной воды из организма и удаление токсинов из крови. При тяжелом гломерулонефрите проводят пересадку почки.
Острая фаза гломерулонефрита купируется в течение 1-3 недель с возможными рецидивами. Показатели мочи нормализуются более года. Наблюдение пациентов, перенесших острый гломерулонефрит, ведется в течение 2 лет, а при хронической форме рекомендовано проходить регулярное обследование 2-3 раза в год.
Клинические рекомендации направлены на снижение риска гломерулонефрита, а также его рецидивов. Они включают обязательное полное излечение стрептококковых, бактериальных и других инфекций, избегание переохлаждения и высокой влажности, ограничение потребления соли, соблюдение здорового образа жизни, а также регулярное медицинское наблюдение у специалистов.
Извините, но этот сайт или его страница сейчас отключены
О причинах неработоспособности сайта Вы можете уточнить у администрации – хостинг-провайдер .masterhost, отвечающий за его поддержку, предоставляет управление услугами и доменами их владельцам.
Здесь можно ознакомиться с актуальными акциями и выгодными предложениями от .masterhost
Описание
Санатории урологии: кому рекомендовано
Очень многим больным с хроническими урологическими заболеваниями следует обратить внимание на возможности санаторно-курортного лечения. Санатории урологического профиля принимают больных с хроническим заболеванием в стадии ремиссии (т. е. вне стадии обострения). Пациенты в стадии обострения не могут лечиться в санаторно-курортных условиях т. к. в таких случаях необходим тщательный контроль лечащего врача и использование терапевтических методов. Кроме этого некоторые процедуры могут негативно отразиться на остро протекающем заболевании.
Сразу следует обратить внимание, что санатории урологии часто ведут прием больных страдающих андрологическими заболеваниями (проблемы мужской половой сферы) т. к. урология и андрология хоть и изучают несколько разные проблемы, но при этом имеют общие методы в возможностях санаторно-курортного лечения.
Основные показания:
- Мочекаменная болезнь
- Гломерулонефрит
- Хронический пиелонефрит (воспаление почек) в стадии ремиссии без почечной недостаточности (в некоторых случаях врач может рассмотреть возможность лечения в санатории урологии при наличии почечной недостаточности без выраженных симптомов).
- Мочекислый диатез
- Хронический цистит (воспаление мочевого пузыря)
- Хронический уретрит (воспаление уретры)
- Хронический простатит (воспаление предстательной железы)
- Хронический везикулит (воспаление семенных пузырьков)
- Хронический фуникулит (воспаление семенного канатика)
- Хронический эпидидимит (воспаление придатка яичка)
- Хронический орхит (воспаление яичка)
- Эректильная дисфункция
Основные противопоказания:
- Наличие любого острого воспалительного процесса или инфекционного заболевания
- Болезни туберкулезного характера
- Тяжелая мочекаменная болезнь (камни больших размеров, необходимость операции)
- Выраженная почечная недостаточность
- Выраженный нефротический синдром
- Гипертоническая форма хронического гломерулонефрита с высоким повышением артериального давления
- Гематурия (кровь в моче). При наличии микрогематурии существует возможность санаторно-курортного лечения
- Сужение просвета мочеиспускательного канала
- Патологическое уменьшение емкости мочевого пузыря
- Мочевые свищи
- Гиперплазия предстательной железы (доброкачественная форма). Возможность санаторно-курортного лечения может быть рассмотрена при наличии только легкой стадии этого заболевания.
- Злокачественные новообразования
- Другие сопутствующие заболевания являющиеся противопоказанием к санаторно-курортному лечению.
Лечение в санатории
Лечение мочеполовой системы санатории могут проводить различными методами. В первую очередь это диетотерапия т. к. очень часто больным требуется особое питание. В целом программы выбираются в зависимости от заболевания и состояния пациентов т. к. у всех процедур есть свои показания и противопоказания. Санаторно-курортные программы помогают снять боль, воспаление, иногда проводимые процедуры могут обеспечить мочегонный эффект или повысить иммунитет.
Водолечение является возможным используемым методом, но следует учесть, что некоторые ванны и души противопоказаны при многих заболеваниях почек и мочевыводящих путей. Основное значение тут имеют целебные свойства минеральной воды. УВЧ-терапия или ДМВ-терапия (дециметровая терапия) помогают снизить воспаление. Очень часто используется индуктотермия.
Этот метод электротерапии улучшает кровообращение и также способствует уменьшению воспалительного процесса, что актуально при хронических урологических заболеваниях. В ряде случаев полезна магнитотерапия или ультразвук, которые дополнительно могут оказать мочегонное действие. Для улучшения работы мочеполовой системы в программу лечения может быть включена термотерапия (лечение сухим теплом) или лазеротерапия.
Разные варианты теплолечения тоже приносят свою пользу. Пелоидотерапия снизит интенсивность воспалительного процесса, а озокеритотерапия глубоко прогреет ткани. Очень хорошим эффектом обладает лекарственный электрофорез. Он помогает лекарственным препаратам лучше и эффективнее подействовать. Лекарственный электрофорез назначается при очень многих урологических заболеваниях. В санатории мочеполовая система может подвергаться полной диагностике. Многие санатории имеют хорошую диагностическую базу с возможностью использования различных методик.
Минеральные воды - главный помощник
В санаториях урологии очень часто используется терапия с применением минеральной воды и главным образом назначается питье минеральных вод. Этот метод лечения показывает хорошие результаты при лечении заболеваний почек и мочевыводящих путей. В основном назначаются воды с небольшим содержанием минеральных солей и углекислого газа. Минеральная вода помогает выйти из почек небольшим камням. Она нормализует работу мочеполовой системы и является хорошим методом профилактики обострения заболеваний, включая уменьшение процесса камнеобразования. С помощью минеральной воды достигается усиление диуреза, снятие спазма и боли.
Вид используемой минеральной воды определяется заболеванием. Например, щелочные минеральные воды могут назначить при гиперурикурии, а кислые минеральные воды при наличии фосфатных камней. Многими врачами рекомендуются воды Боржоми, Славяновская, Нарзан, Куртяевская,Ессентуки № 4, Ессентуки № 17, Ессентуки № 20, Нафтуся и др.
Советы отдыхающим
Выбирая время для поездки в санаторий лучше всего отдавать предпочтение весне, лету и ранней осени, особенно если Вы страдаете заболеванием почек. Считается, что климатические характеристики этого времени года лучше всего переносятся больными с этими заболеваниями. Однако негативного влияния от посещения санатория поздней осенью или зимой не выявлено. Склероз почки или киста почки может стать серьезным препятствием к санаторно-курортному лечению или значительно ограничить лечебную программу. Выбирая санаторий при этих заболеваниях надо уточнять возможность лечения.
При болезнях почек не следует выбирать курорты с сероводородными водами (или следует избегать процедур с использованием этой воды) т. к. эти заболевания являются основными противопоказаниями к применению этих вод. Нельзя не отметить больных, которым необходим гемодиализ. Эта процедура привязывает человека к месту жительства и месту лечения т. к. она проводится относительно часто и регулярно. Конечно, таким больным необходим санаторий, который может предоставить возможность проведения гемодиализа. К сожалению, выбор таких санаториев довольно ограничен.
Симптомы гломерулонефрита
- гипертоническая (повышение артериального давления);
- нефротическая (отеки из-за потери белка с мочой);
- гематурическая (появление крови в моче);
- скрытая, или латентная (протекает без выраженной симптоматики);
- смешанная (проявление гипертонической и нефротической формы в равной степени) [1, 2, 4].
- признаки интоксикации (общая слабость, озноб, снижение аппетита, высокая температура);
- снижение отделения мочи;
- боли в области поясницы;
- головную боль;
- тошноту;
- отклонения со стороны нервной системы (нарушение координации и походки, подергивание, онемение и паралич конечностей, неразборчивая речь);
- одышку [4].
Если этот сайт принадлежит Вам
Пожалуйста, проверьте баланс лицевого счета или свяжитесь со службой технической поддержки:
Ничего не найдено, попробуйте изменить критерии поиска
Санатории для лечения: хронический гломерулонефрит, урологические болезни
Лицензированный список лучших санаториев которые специализируются на лечении хронического гломерулонефрита.
Здесь Вы можете оформить и выбрать санаторий, который специализируется на урологических болезнях.
Внимательные специалисты помогут правильно назначить необходимые лечебные программы. Вы поправите здоровье и улучшите самочувствие. Помимо лечебных процедур, Вы проведёте время на природе, насытитесь кислородом и полезным питанием.
Обратите внимание на список подходящих санаториев ниже и изучите подходящий объект.
К сожалению, под ваши критерии не подходит ни один санаторий/спа-отель на выбранные даты
Диагностика гломерулонефрита
Клинические признаки гломерулонефрита в большинстве случаев не позволяют определить характер изменений в клубочках, а при латентной форме у пациента нет никаких жалоб, и заболевание выявляется случайно при обращении в клинику по другим причинам. Также учитываются ранее перенесенные и хронические инфекции и системные заболевания.
Для определения степени поражения почек и оценки течения гломерулонефрита используют лабораторные анализы и инструментальные исследования.
Общий анализ мочи при гломерулонефрите проводится для обнаружения крови (эритроцитов), белка, цилиндров, которые указывают на поражение почечных клубочков, а также учитывается снижение удельного веса мочи [3].
Проба Зимницкого используется для оценки суточного объема мочеиспускания и концентрации мочи. Этот метод помогает определить способность почек концентрировать и выделять мочу.
Общий анализ крови помогает выявить наличие воспалительного процесса в организме.
Биохимический анализ крови показывает повышенный уровень мочевины, креатинина, электролитов. Эти параметры характеризуют фильтрационную способность почек и степень их поражения [4].
Иммунологическое исследование крови на наличие антистрептококковых антител выявляет перенесенную стрептококковую инфекцию и, следовательно, риск развития постинфекционного гломерулонефрита.
Биопсия (микроскопическое исследование образца почечной ткани) проводится, когда диагностика и классификация гломерулонефрита затруднены.
Ультразвуковое исследование почек выявляет участки воспаления, расширение и сужение почечных клубочков и сосудов, изменения положения и размеров почек. Также проводится доплерографическое исследование сосудов почек для оценки кровотока в органе.
Рентгенограмма и КТ почек (получение изображения тонких срезов почек) используются для выявления участков воспаления и других изменений структуры почек.
Нефросцинтиграфия за счет накопления в тканях почек специального препарата, введенного внутривенно, позволяет оценить состояние тканей почек, локализацию и особенности патологических процессов.
Экскреторная урография выявляет патологии почек и мочевыводящих путей. На рентгеновских снимках можно выявить нарушения при выведении почками контрастного вещества.
Измерение артериального давления систематически в течения дня имеет значение при гипертензивной форме гломерулонефрита.
ЭКГ и ЭхоКГ позволяют оценить работу сердца.
УЗИ грудной клетки (легкие и плевральные полости) проводят при одышке.
Дифференциальная диагностика проводится для исключения нефротического синдрома, пиелонефрита, почечно- и мочекаменной болезней, поликистоза почек, артериальной гипертензии [3].
Гломерулонефрит у детей часто протекает вяло или атипично и требует наблюдения у нефролога.
Консультация врача
Я лично посещаю курорты, представленные на нашем сайте, общаюсь с докторами и изучаю лечебные базы санаториев и спа-отелей для того, чтобы дать вам максимально исчерпывающий и полезный совет!
Санатории урологического профиля
Курортное лечение больных с заболеваниями почек
Лечение почечных больных на курортах применяется издавна, но до сих пор остаются недостаточно очерченными показания для бальнеологического и климатического лечения этих больных. Клинический опыт учит, что нет и не может быть единых показаний для применения курортных факторов у столь многообразной и пестрой группы больных. При определении показаний решающим является не только характер анатомического поражения, но и стадия болезни, а также степень нарушения функции почек.
Больные, страдающие нефритами и нефрозами, могут получить известную пользу от лечения сухим и теплым климатом и в меньшей мере от лечения на питьевых курортах. В первую очередь это относится к лицам, страдающим генуинными, тубулярными (липоидными) нефрозами. Как известно, эта форма изолированного дегенеративного почечного поражения встречается весьма редко, а некоторые клиницисты склонны отрицать ее существование. Значительно чаще наблюдаются хронические диффузные гломерулонефриты с нефротическим компонентом, где явления нефроза резко выражены и настолько преобладают в картине болезни, что о наличии одновременно нефрита можно только предполагать или догадываться по отдельным признакам.
Такие нефротические формы нефрита некоторые склонны обозначить как «псевдонефрозы». Есть большая общность клинических проявлений «чистых» нефрозов и нефротических форм хронического нефрита. Весьма сходны также многие методы лечения этих больных, в том числе и курортными факторами. Климатическое лечение почечных больных получило всеобщее признание именно благодаря успехам, которые отмечаются после длительного пребывания лиц, страдающих нефрозами (разного типа), в условиях сухого и жаркого климата.
Характерными признаками нефроза являются бледность кожи, большие тестоватые отеки или наклонность к ним, значительная альбуминурия и цилиндрурия, понижение количества белка в кровяной плазме (гипопротеинемия), гиперхолестеринемия. Не менее характерны: отсутствие артериальной гипертонии и гематурии при «чистых» нефрозах, или микрогематурия, и незначительные изменения со стороны сердечнососудистой системы при нефритах с нефротическим наслоением. Во всяком случае ведущим при всех вариантах липоидного (тубулярного) нефроза является отечно-альбуминурический синдром, который и определяет собой картину нефроза.
Сухой и жаркий климат пустынь или полупустынь, к которому у нас можно отнести Туркмению, южный Казахстан, отчасти южную Украину, а за рубежом — территорию египетского района ОАР, (в некоторой мере часть Италии и южной Франции), характеризуется наличием в году большого числа солнечных дней, высокой среднегодовой и среднесуточной температурой с малой относительной влажностью. Количество осадков, выпадающих в течение отдельных месяцев, крайне незначительно. В Гелуане годовое количество осадков 23 мм; средняя температура с ноября по апрель + 16,8°; с апреля по октябрь осадков нет. Количество осадков за год в Байрам-Али — 122 мм, среднее солнечное сияние в часах 7,9.
Названные климатические условия наиболее благоприятны для лечения почечных больных. В известной мере к этим условиям приближается Молдавская ССР и Южный берег Крыма с его теплым и мягким климатом. Так, в Ялте в теплый сезон — с мая по октябрь — среднее количество осадков в месяц 36 мм; средняя суточная температура +19,9°; солнечное сияние в часах 8,0; относительная влажность (средняя в месяц) 63,5%.
Пребывание в климатических условиях перечисленных районов оказывается нередко благотворным именно для больных липоидными нефрозами, в особенности если воздействие климатического фактора продолжается в течение многих месяцев или даже ряда лет. Значительно менее эффективным оказывается подобное климатическое лечение, проведенное в течение одного или двух месяцев, как это обычно практикуется.
Благоприятное влияние сухого и жаркого климата используется следующим образом: больные большую часть дня, а иногда и всю ночь проводят на воздухе, в жаркое время дня принимают длительные воздушные ванны. При помощи систематических обтираний, комнатных обливаний и теплых морских купаний больные постепенно закаляются, что оказывается весьма полезным для них в дальнейшем при возвращении к их обычному образу жизни.
В легких случаях липоидного нефроза, когда отеки незначительны или имеется только готовность к отекам, под влиянием климатического лечения значительно уменьшается гидрофильность тканей. Альбуминурия, если она была невелика, может исчезнуть или значительно уменьшиться до следов белка в моче. У больных этой группы наступает иногда существенное улучшение, которое дает основание предположить полное излечение. В действительности дело, как правило, идет о благоприятной ремиссии с кажущимся выздоровлением.
Невидимая перспирация воды через кожу и с выдыхаемым воздухом в виде водяных паров в условиях жаркого климата сильно возрастает, а диурез падает. Однако наряду с этим возникает необходимость выделения более концентрированной мочи с высоким содержанием в ней плотных веществ. Естественно, что климатическое лечение предполагает сохранность функциональной способности почек у больных нефрозами, которые направляются на курорты, а отнюдь не ее понижение. Механизм действия климатического фактора является, очевидно, сложным, комплексным.
Действие света и сухого тепла в условиях жаркого климата оказывает существенное влияние на ткани, в которые депонирована поваренная соль, на синтез белков плазмы в организме, на кровообращение в отечной коже и в почечных сосудах, на процессы реабсорбции в почечных канальцах. В результате наступает тот суммарный лечебный эффект, который был описан выше.
В подавляющем числе случаев у больных липоидным нефрозом отмечается лишь более или менее значительное улучшение, сказывающееся прежде всего уменьшением отеков и альбуминурии, снижением количества холестерина в крови. Больные теряют в весе, становятся более активными и подвижными, аппетит у них улучшается, они менее чувствительны к инфекциям. Болезнь, протекавшая и без того медленно, приобретает затяжное, длительное, хроническое многолетнее течение. Это дает больным возможность вернуться к труду, в особенности если они остаются на постоянное жительство в условиях целебного для них климата. Об излечении этих больных нет и речи, но болезнь почти не мешает им вести образ жизни практически здорового человека.
Больные с острым диффузным гломерулонефритом, являющимся общим системным аллергически-воспалительным страданием с поражением преимущественно сосудистых образований в почках, подлежат госпитальному или домашнему лечению. Курортное или климатическое лечение в этот период противопоказано. Основные признаки болезни (гипертония, сердечная слабость, нефритические отеки тела, гематурия, альбуминурия), быстро ликвидируются под влиянием общепринятых методов лечения. Однако в небольшой части случаев в течение многих месяцев после перенесенного острого диффузного гломерулонефрита наблюдаются остаточные явления в виде незначительного количества белка в моче и эритроцитов в осадке (микрогематурия), одутловатости лица и отечности конечностей.
Подобные больные с неизлеченным острым нефритом, но без гипертонии, нередко с успехом могут быть подвергнуты дополнительному лечению в условиях сухого и жаркого климата. Описанные выше лечебные климатические факторы в своей совокупности приводят подчас к полному излечению затянувшегося острого нефрита. Следует отметить, что для успешного лечения подобных больных отнюдь не обязательно пребывание на специальных почечных курортах. Выздоровление часто наступает при наличии благоприятных бытовых и диететических условий в Крыму, в степной части РСФСР, Украины или Молдавии в теплое время года.
Очень значительную группу почечных больных составляют лица с неизлеченным острым нефритом, принявшим хроническое течение. Хорошо известно, что хронические гломерулонефриты имеют весьма разнообразное течение: одни формы протекают бурно, с большими клиническими проявлениями, другие формы протекают вяло, медленно и малосимптомно. Различают отдельные варианты хронического нефрита: отечно-альбуминурическую форму и гипертоническую (васкулярную). Немалое значение для практики, в особенности в области интересующей нас климатотерапии, имеет хронический нефрит с достаточной функцией почек и без явлений сердечной недостаточности, или хронический нефрит, сопровождающийся ограничением или нарушением почечной функции с азотемией, гипертонией и часто недостаточностью сердечной деятельности. Вот почему показания для лечения больных хроническим нефритом курортными, в первую очередь климатическими, факторами должны быть строго индивидуализированы.
Выше уже указывалось, что большая группа больных так называемыми нефрозами в действительности страдает диффузными хроническими нефритами с резким нефротическим компонентом. Это и есть по сути дела отечно-альбуминурическая форма хронического нефрита. Именно эти больные, в особенности во второй стадии болезни при полной сохранности у них почечных функций, успешно лечатся на климатических курортах для почечных больных.
Чем более выражены симптомы нефроза (отеки, гипопротеинемия, альбуминурия, цилиндрурия) и чем менее отчетливы признаки клубочкового сосудистого поражения (гематурия, повышение артериального давления, изменения сосудов глазного дна, гипертрофия левого сердца), тем больший эффект можно ожидать от пребывания больного в условиях сухого и жаркого климата. Все же известные успехи в смысле уменьшения и исчезновения мочевых и внепочечных симптомов имеют место при пребывании на климатических почечных курортах больных, длительно страдающих интракапиллярной формой хронического нефрита во второй его стадии. Умеренное повышение артериального давления, равно как и упорная микрогематурия, наблюдаемая у этих больных в течение ряда лет, не является противопоказанием для климатического лечения. Опыт показывает, что большинство больных хроническим нефритом во второй стадии болезни может с успехом направляться на курортное лечение; эти больные используют комплексно аэротерапию, диетотерапию и даже теплые морские купания.
Выздоровление больных нефритом в этой (второй) стадии болезни наблюдается крайне редко; однако немалое значение для прогноза и дальнейшей судьбы больных имеет уменьшение ряда клинических проявлений болезни и в особенности замедление развития процесса, что отмечено у них многократно. Наиболее благоприятным для этой группы больных следует считать повторное климатическое лечение в течение ряда лет или же переезд больных на жительство в один из климатически показанных для них районов. Для лиц с профессией широкого профиля (железнодорожники, промышленные рабочие, педагоги, врачи и др.) такой переезд представляется вполне рациональным.
Особое положение занимают больные хроническим нефритом в третьей стадии болезни с явлениями недостаточности почечной функции. Независимо от типа и характера почечного поражения, от клинического варианта страдания наличие почечной недостаточности является почти всегда противопоказанием для климатического и курортного лечения. Многократные попытки использовать климатический фактор для лечения этих больных неизменно приводили к отрицательным результатам. Избыточная функциональная нагрузка в условиях жаркого климата, повышенные требования к деятельности аппарата кровообращения приводят подчас лишь к ухудшению состояния больных, к прогрессированию болезни. В этих случаях нередко возникает быстрое нарастание основных признаков болезни; описано неоднократно появление симптомов азотемической уремии во время пребывания больных на курорте или после возвращения оттуда.
К сожалению, ошибочное направление больных двусторонними гематогенными почечными заболеваниями с явлениями почечной недостаточности имеет место не столь уж редко и приводит к печальным последствиям. Амилоидоз почек, вернее, амилоидный нефроз клубочков, является осложнением многих хронических инфекций (туберкулеза, сифилиса, легочных нагноений, гнойных остеомиелитов). Курортное, в частности климатическое, лечение амилоидного нефроза ничем не оправдано, если учесть, что попутно может быть обострен основной процесс, например туберкулез, повлекший за собой развитие амилоидоза. Значительно более эффективным является здесь специфическое лечение основного страдания.
Среди почечных больных существует обширная группа лиц, страдающих пиелонефритами или пиелитами различной этиологии и генеза. В одних случаях поражение почечной ткани и лоханок обусловлено гематогенной инфекцией, в других — развитию болезни благоприятствуют расширения и аномалии лоханок, гидронефрозы, в третьих — нарушения мочекислого или минерального обмена веществ, подчас с образованием мочевых камней.
У одних больных этой группы болезнь протекает с выделением мочи кислой реакции (подагрическая почка, оксалурический диатез, колибациллярный пиелит), в других случаях почками все время выделяется щелочная моча (фосфатурический диатез). Естественно, курортное лечение этих больных должно также проводиться дифференцированно.
Существенное значение для названной группы больных имеет устранение основного заболевания, способствующего развитию пиелонефрита (почечных камней, туберкулеза, гидронефроза и т. п.). Курортное лечение играет подсобную, хотя немаловажную роль, в качестве сопутствующего или последующего лечения. Следует отметить, что многие курорты с их питьевыми минеральными источниками (Саирмэ, Трускавец, Карловы Вары, Вильдунген) приобрели известность как почечные курорты именно благодаря успешному лечению там почечных больных этой группы.
Санатории с лечением почек и урологии
Жидкость, поступающая в организм, перерабатывается почками, оттуда вместе с продуктами распада и шлаками по мочеточникам отправляется в мочевой пузырь и удаляется наружу по мочеиспускательному каналу - уретре. Строение ее существенно отличается в зависимости от пола. Так, у женщин она короче и шире, а у мужчин, наоборот, длиннее (до 24 см) и уже, к тому же в нее выводятся семенные протоки.
В здоровом состоянии мочевыделительная система функционирует произвольно. Сигналы о заполнении пузыря поступают в главный отдел центральной нервной системы, в ответ он посылает к мускулам, удерживающим жидкость в середине, соответствующие импульсы.
При воспалении в выделительных органах, травмах, инфекциях зависимость от туалета возрастает, а сам процесс выделения становится болезненным и часто требует санаторно-курортного лечения. Его по показаниям назначает врач-уролог – специалист по заболеваниям преимущественно мужской мочеполовой системы.
Гломерулонефрит
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Гломерулонефрит: причины появления, симптомы, диагностика и способы лечения.
Определение
Гломерулонефрит, который еще называют клубочковым нефритом, - двустороннее аутоиммунное воспалительное заболевание почек с преобладающим поражением почечных клубочков и включением в патологический процесс почечных канальцев, интерстициальной ткани и сосудов. Протекает остро или хронически (с повторными обострениями и ремиссиями), имеет прогрессивный характер и отличается постепенной, но неуклонной гибелью клубочков и сморщиванием почек.
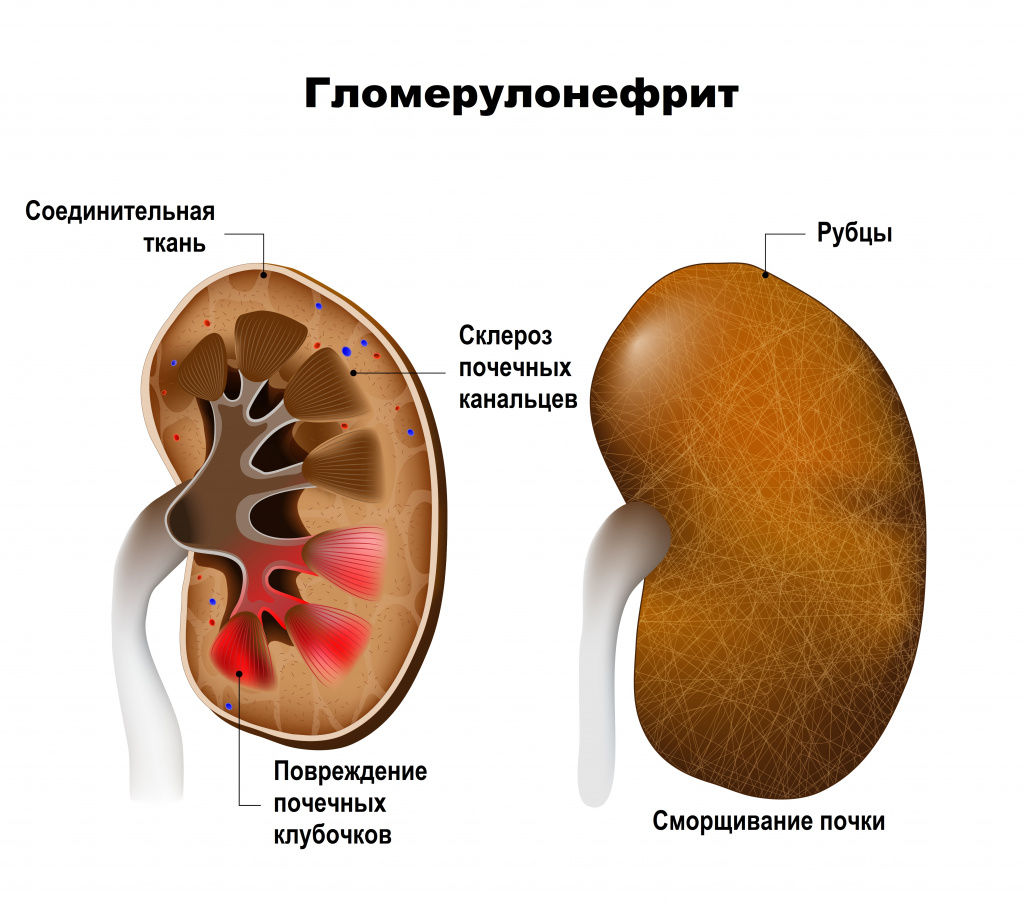
Обычно у человека две почки, которые напоминают по форме фасоль и прилегают к задней брюшной стенке под ребрами. В каждой из них находится около миллиона маленьких фильтров, которые называются клубочками, или гломерулами, играющими основную роль в фильтрации крови. Их поражение сопровождается задержкой в организме продуктов обмена, жидкости, солей и токсинов, что нередко приводит к возникновению тяжелой артериальной гипертензии и перегрузки жидкостью. При повреждении почечных клубочков, состоящих из множества кровеносных капилляров, в мочу попадают элементы крови, которые в норме должны в ней отсутствовать. По мере прогрессирования болезни развивается склероз почечных канальцев (нефросклероз).
Больные гломерулонефритом находятся в группе риска развития хронической болезни почек и почечной недостаточности.Причины появления гломерулонефрита
Гломерулонефрит может быть первичным, возникающим вследствие непосредственного морфологического разрушения почек, или вторичным, вызываемым широким спектром заболеваний, которые помимо почек могут поражать и другие органы.
Многие ученые считают основной причиной развития гломерулонефрита инфекционные заболевания: бактериальные (туберкулез, сифилис, стрептококковые, стафилококковые (группы А) и пневмококковые инфекции), грибковые, паразитарные и вирусные инфекции (вызванные вирусами гепатита В и С, простого герпеса, Эпштейна-Барр, цитомегаловирусом, ВИЧ).
Нередкая причина гломерулонефрита – наличие у пациента системных заболеваний (ревматоидного артрита, системной красной волчанки, васкулита, амилоидоза).Гломерулонефрит может развиться на фоне некоторых онкологических заболеваний (множественной миеломы, рака легких, хронического лимфоцитарного лейкоза).
К другим причинам клубочкового нефрита относят наследственный фактор, воздействие токсинов, поствакцинальные осложнения.
Острый гломерулонефрит чаще развивается у детей 3–7 лет или взрослых 20–40 лет. Мужчины болеют в 2–3 раза чаще, чем женщины.
Классификация заболевания
Клиническая классификация гломерулонефрита.
- Острый гломерулонефрит:
- с развернутой клинической картиной (циклическая форма),
- со стертыми клиническими проявлениями (латентная, ациклическая форма).
- Хронический гломерулонефрит:
- изолированный мочевой синдром (латентный нефрит),
- гипертоническая форма,
- гематурическая форма,
- нефротически-гипертоническая форма (смешанная форма),
- нефротический синдром.
- Быстропрогрессирующий (подострый).
- ремиссия;
- активная стадия (увеличение в 5-10 раз гематурии, протеинурии, нарастание артериального давления и отеков, появление нефротического синдрома или острой почечной недостаточности).
- выраженное недомогание, общая слабость, быстрая утомляемость, тошнота, потеря аппетита, рвота и другие симптомы интоксикации;
- повышение температуры тела до высоких значений;
- боль в поясничной области;
- боль в животе и суставах;
- выраженные отеки на лице, особенно периорбитальные;
- повышение артериального давления;
- олигурия (резкое снижение объема выделяемой мочи);
- потемнение мочи в результате гематурии (примеси крови в моче);
- нарушения со стороны центральной нервной системы.
Хронический гломерулонефрит, как правило, вызывает только очень слабые или едва заметные симптомы. Происходит потеря белка с мочой, за счет чего нарастают отеки. Во многих случаях наблюдается повышение артериального давления. Заболевание чаще выявляют по результатам планового анализа мочи при обнаружении в ней белка и клеток крови.
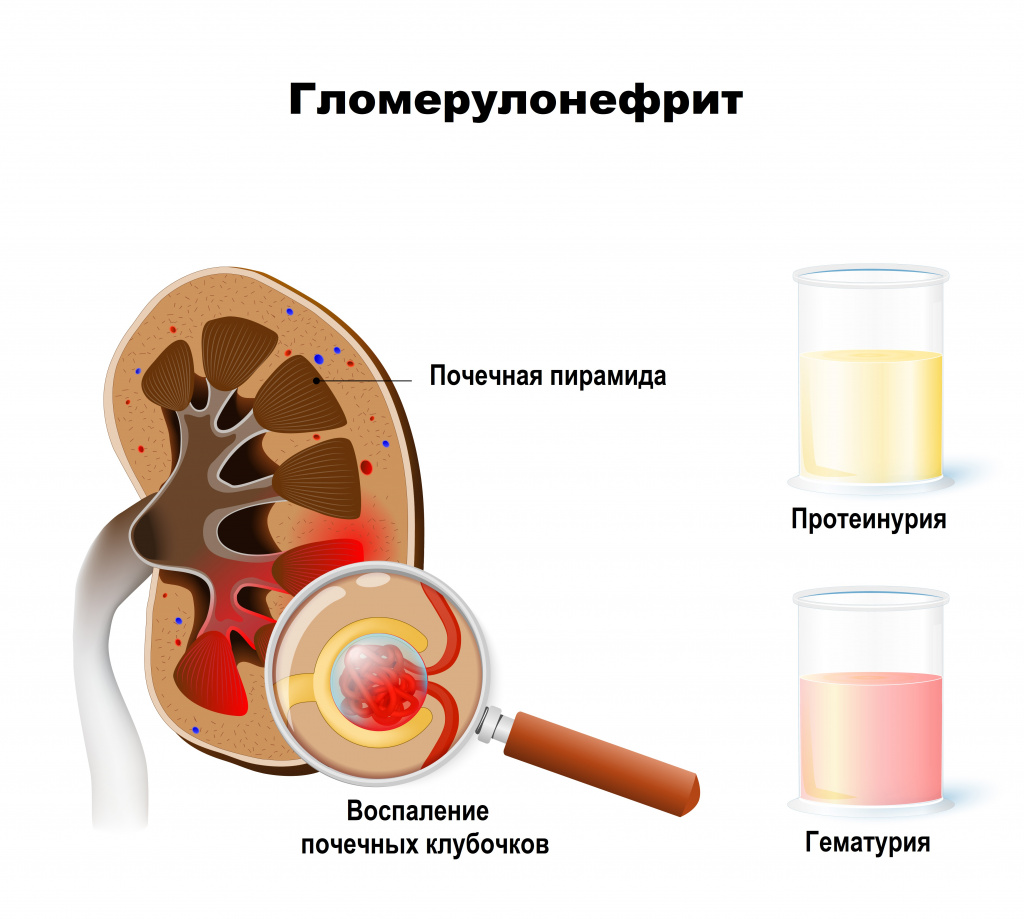
Диагностика гломерулонефрита
Диагноз ставится на основании анализов крови и мочи, иногда на основании визуализирующих методов обследования и/или биопсии почек.
-
общий анализ мочи – наличие эритроцитов, белка, уменьшение относительной плотности мочи говорит об ухудшении функции почек;
Метод определения Определение физико-химических параметров выполняется на автоматическом анализаторе методом «сухой химии». Аппаратная микроскопия проводится методом планарной цитометрии с использованием осевого гидродинамического фокусирования и автоматического распознавани.
Читайте также:


