Больным системной склеродермией с кожно суставным синдромом показаны курорты
Склеродермия — поражение кожи, характеризующееся её диффузным или ограниченным уплотнением с последующим развитием фиброза и атрофии поражённых участков. К склеродермической группе болезней относят системную склеродермию, ограниченные формы склеродермии, склеродермию Бушке, эозинофильный фасциит, перекрёстные синдромы, мультифокальный фиброз, индуцированную склеродермию (в т.ч. паранеопластическую), а также псевдосклеродермические синдромы.
• Склеродермия очаговая (склеродермия ограниченная) — заболевание неясной этиологии, характеризующееся ограниченным поражением участков кожи. Висцеральные поражения не характерны •• Склеродермия бляшечная (sclerodermia placata) — участки поражения имеют форму крупных округлых плотных бляшек, окружённых полоской сиреневого цвета •• Склеродермия каплевидная (sclerodermia guttata, болезнь белых пятен, лихен атрофический первичный, лихен плоский атрофический, лихен склеротический атрофический, Цумбуша белый лихен, Чиллага болезнь) — участки поражения в виде многочисленных мелких округлых слегка запавших перламутрово-белых пятен, локализующихся на верхней части туловища •• Склеродермия кольцевидная (sclerodermia anularis) — очаги поражения в форме колец, локализованы на коже голеней, сопровождается слоновостью •• Склеродермия линейная (sclerodermia linearis) характеризуется полосовидными участками поражения, чаще в области лба
• Склеродермия отёчная (болезнь Бушке, склерема апоневротическая доброкачественная, склередема взрослых) — диффузный, быстро развивающийся болезненный плотный отёк кожи и подкожной клетчатки лица и шеи, возникающий после какого-либо инфекционного заболевания (предполагают этиологическую роль стрептококковой инфекции) и распространяющийся на верхнюю часть туловища, плечи и предплечья (поражение дистальных отделов конечностей не типично). Патоморфологически характеризуется набуханием коллагеновых волокон в глубоких слоях дермы и в подкожной клетчатке. Внутренние органы в процесс не вовлекаются. Синдром Рейно не характерен.
• Склеродермия системная (sclerodermia systemica, склеродермия генерализованная, склеродермия диффузная, склеродермия универсальная, склероз системный прогрессирующий) — системное заболевание соединительной ткани, характеризующееся воспалением и прогрессирующим фиброзом кожи и внутренних органов.
• Эозинофильный фасциит — заболевание, характеризующееся склеродермоподобным изменением кожи, возникающим на фоне эозинофилии (типичны изменения в виде «апельсиновой корки» или «желобков» по ходу запавших вен). Развиваются сгибательные контрактуры суставов. Постановке правильного диагноза способствует биопсия кожно-мышечного лоскута.
• Индуцированная склеродермия •• Обусловленная длительным контактом с кремнием, хлорвинилом •• Вызванная приёмом L-триптофана или токсичного оливкового масла, содержащего олеоанилин (эти клинические формы исчезли после устранения провоцирующих агентов) •• Спровоцированная блеомицином, пентазином •• Склеродермоподобный синдром у женщин с силиконовыми протезами молочных желёз.
• Перекрёстные синдромы системной склеродермии с другими системными заболеваниями соединительной ткани (дерматомиозитом, полимиозитом, ревматоидным артритом, СКВ).
• Мультифокальный фиброз. Термин формально объединяет ряд редко встречающихся состояний, характеризующихся регионарным фиброзом •• Висцеральные, или большие, фиброзы: ретроперитонеальный, или болезнь Ормонда (фиброз «замуровывает» мочеточники, матку, реже — надпочечники, поджелудочную железу, кишечник), эндокардиальный, медиастинальный •• Поверхностные, или малые, фиброзы: контрактура Дюпюитрена, зоб Риделя, псевдоопухоль орбит глаз, болезнь Пейрони, келоид.
• Паранеопластические склеродермоподобные синдромы (см. Синдром паранеопластический).
• Псевдосклеродермическая симптоматика (уплотнения кожи или заострение черт лица) сопровождает ряд метаболических нарушений и эндокринных заболеваний. Для постановки правильного диагноза необходим критический анализ синдромов, сопутствующих кожным изменениям •• Метаболические нарушения: поздняя кожная порфирия, фенилкетонурия, болезнь Вильсона–Коновалова, системный амилоидоз •• Эндокринопатии: синдром Вернера–Моррисона, синдром Симмондса–Глински, синдром Ротмунда, гипотиреоз.
МКБ-10 • M34 Системный склероз • L94 Другие локализованные изменения соединительной ткани.
Код вставки на сайт
Прогноз
Прогноз при системной склеродермии в целом неблагоприятный. Самая низкая пятилетняя выживаемость (30-70%) ассоциируется с диффузной формой. Предикторами неблагополучного прогноза выступают легочный и почечный синдромы, дебют болезни у пациентов старше 45 лет. Лимитированная форма и хроническое течение болезни имеют более благоприятный прогноз и лучшую выживаемость, при них возможно планирование беременности и благополучное родоразрешение. Пациенты с системной склеродермией подлежат диспансерному учету и наблюдению каждые 3–6 месяцев.
Общие сведения
Очаговая (локализованная, ограниченная) склеродермия – хроническое аутоиммунное заболевание из группы диффузных болезней соединительной ткани. Патология встречается повсеместно, распространенность составляет от 0,3 до 3 случаев на 100 000 человек. Чаще страдают женщины европеоидной расы. Возраст манифестации очаговой склеродермии зависит от формы. Бляшечная склеродермия чаще встречается у взрослых (30-40 лет), линейная - у детей от 2 до 14 лет, склероатрофический лихен – у женщин старше 50 лет. При локализованной форме, в отличие от системной, поражение внутренних органов в большинстве случаев либо минимально, либо отсутствует. Имеется ассоциация склеродермии с патологиями щитовидной железы (тиреоидитом Хашимото, болезнью де Кервена).
Cклеродермическая группа болезней
Склеродермия — поражение кожи, характеризующееся её диффузным или ограниченным уплотнением с последующим развитием фиброза и атрофии поражённых участков. К склеродермической группе болезней относят системную склеродермию, ограниченные формы склеродермии, склеродермию Бушке, эозинофильный фасциит, перекрёстные синдромы, мультифокальный фиброз, индуцированную склеродермию (в т.ч. паранеопластическую), а также псевдосклеродермические синдромы.
• Склеродермия очаговая (склеродермия ограниченная) — заболевание неясной этиологии, характеризующееся ограниченным поражением участков кожи. Висцеральные поражения не характерны •• Склеродермия бляшечная (sclerodermia placata) — участки поражения имеют форму крупных округлых плотных бляшек, окружённых полоской сиреневого цвета •• Склеродермия каплевидная (sclerodermia guttata, болезнь белых пятен, лихен атрофический первичный, лихен плоский атрофический, лихен склеротический атрофический, Цумбуша белый лихен, Чиллага болезнь) — участки поражения в виде многочисленных мелких округлых слегка запавших перламутрово-белых пятен, локализующихся на верхней части туловища •• Склеродермия кольцевидная (sclerodermia anularis) — очаги поражения в форме колец, локализованы на коже голеней, сопровождается слоновостью •• Склеродермия линейная (sclerodermia linearis) характеризуется полосовидными участками поражения, чаще в области лба
• Склеродермия отёчная (болезнь Бушке, склерема апоневротическая доброкачественная, склередема взрослых) — диффузный, быстро развивающийся болезненный плотный отёк кожи и подкожной клетчатки лица и шеи, возникающий после какого-либо инфекционного заболевания (предполагают этиологическую роль стрептококковой инфекции) и распространяющийся на верхнюю часть туловища, плечи и предплечья (поражение дистальных отделов конечностей не типично). Патоморфологически характеризуется набуханием коллагеновых волокон в глубоких слоях дермы и в подкожной клетчатке. Внутренние органы в процесс не вовлекаются. Синдром Рейно не характерен.
• Склеродермия системная (sclerodermia systemica, склеродермия генерализованная, склеродермия диффузная, склеродермия универсальная, склероз системный прогрессирующий) — системное заболевание соединительной ткани, характеризующееся воспалением и прогрессирующим фиброзом кожи и внутренних органов.
• Эозинофильный фасциит — заболевание, характеризующееся склеродермоподобным изменением кожи, возникающим на фоне эозинофилии (типичны изменения в виде «апельсиновой корки» или «желобков» по ходу запавших вен). Развиваются сгибательные контрактуры суставов. Постановке правильного диагноза способствует биопсия кожно-мышечного лоскута.
• Индуцированная склеродермия •• Обусловленная длительным контактом с кремнием, хлорвинилом •• Вызванная приёмом L-триптофана или токсичного оливкового масла, содержащего олеоанилин (эти клинические формы исчезли после устранения провоцирующих агентов) •• Спровоцированная блеомицином, пентазином •• Склеродермоподобный синдром у женщин с силиконовыми протезами молочных желёз.
• Перекрёстные синдромы системной склеродермии с другими системными заболеваниями соединительной ткани (дерматомиозитом, полимиозитом, ревматоидным артритом, СКВ).
• Мультифокальный фиброз. Термин формально объединяет ряд редко встречающихся состояний, характеризующихся регионарным фиброзом •• Висцеральные, или большие, фиброзы: ретроперитонеальный, или болезнь Ормонда (фиброз «замуровывает» мочеточники, матку, реже — надпочечники, поджелудочную железу, кишечник), эндокардиальный, медиастинальный •• Поверхностные, или малые, фиброзы: контрактура Дюпюитрена, зоб Риделя, псевдоопухоль орбит глаз, болезнь Пейрони, келоид.
• Паранеопластические склеродермоподобные синдромы (см. Синдром паранеопластический).
• Псевдосклеродермическая симптоматика (уплотнения кожи или заострение черт лица) сопровождает ряд метаболических нарушений и эндокринных заболеваний. Для постановки правильного диагноза необходим критический анализ синдромов, сопутствующих кожным изменениям •• Метаболические нарушения: поздняя кожная порфирия, фенилкетонурия, болезнь Вильсона–Коновалова, системный амилоидоз •• Эндокринопатии: синдром Вернера–Моррисона, синдром Симмондса–Глински, синдром Ротмунда, гипотиреоз.
МКБ-10 • M34 Системный склероз • L94 Другие локализованные изменения соединительной ткани.
Симптомы системной склеродермии
Клиническая специфика системной склеродермии заключается в полиморфности и полисиндромности проявлений. Варианты развития болезни могут варьировать от маловыраженных форм с относительно благоприятным прогнозом до быстропрогрессирующих диффузных поражений с ранним фатальным исходом. В дебюте системной склеродермии, еще до появления специфических поражений, отмечается потеря веса, слабость, субфебрилитет.
Наиболее ранним признаком заболевания служит синдром Рейно, характерный для 99% пациентов и протекающий с преходящими пароксизмами вазоспазма. Под воздействием стресса или охлаждения пальцы рук резко бледнеют, затем кожа приобретает синевато-фиолетовую окраску. Сосудистый спазм может сопровождаться чувством зябкости и онемения кистей. После разрешения вазоконстрикции наступает стадия реактивной гиперемии: кожа становится ярко-розовой, появляется ощущение ломоты и боли в пальцах. Феномена Рейно при склеродермии может носить системный характер, т. е. распространяться на сосуды кожи лица, языка, почек, сердца и др. органов.
Кожный синдром присутствует у большинства больных системной склеродермией. В своей эволюции он проходит 3 фазы: воспалительного отека, уплотнения (индурации) и атрофии кожи. Начальную стадию характеризует появление плотного отека кожи рук и ног, сопровождающегося зудом. В дальнейшем развивается склеродактилия (утолщение кожи пальцев), образуются трофические язвы, деформируются ногти. Лобные и носогубные складки сглаживаются, в результате чего лицо приобретает маскообразное выражение. Вследствие атрофии сальных и потовых желез кожа становится сухой и грубой, лишенной волосяного покрова. Часто обнаруживаются телеангиэктазии, депигментация или гиперпигментация кожи, подкожные кальцинаты.
Мышечно-суставной синдром также часто сопутствует системной склеродермии. Типичны отечность и скованность суставов, артралгии – данный симптомокомплекс носит название склеродермического полиартрита. Вследствие уплотнения кожи формируются сгибательные контрактуры суставов, развиваются теносиновиты. Возможен остеолиз ногтевых фаланг, приводящий к укорочению пальцев. Поражение мышц при системной склеродермии протекает по типу полимиозита или невоспалительной миопатии.
Висцеральные поражения могут затрагивать ЖКТ (90% случаев), легкие (70%), сердце (10%), почки (5%). Со стороны органов пищеварения отмечается дисфагия, изжога, тошнота и рвота. Развивается рефлюкс-эзофагит, усугубляющийся образованием язв и стриктур пищевода. На этом фоне у больных системной склеродермией повышен риск формирования пищевода Барретта и аденокарциномы. При поражении тонкого кишечника возникает диарея, метеоризм, похудание; при вовлечении толстого кишечника – запоры и кишечная непроходимость.
Поражение легких при системной склеродермии может выражаться в виде пневмофиброза и легочной гипертензии. Оба синдрома проявляются непродуктивным кашлем, прогрессирующей экспираторной одышкой и дыхательной недостаточностью. Поражение легких служит ведущей причиной летальных исходов у больных системной склеродермией, поэтому расценивается как прогностически неблагоприятный фактор. При вовлечении сердца могут развиваться аритмии, перикардит (адгезивный или экссудативный), эндокардит, сердечная недостаточность.
Почечный синдром при системной склеродермии чаще протекает в форме латентной нефропатии с умеренными функциональными нарушениями. Однако у ряда больных в первое пятилетие от дебюта заболевания развивается грозное, потенциально летальное осложнение - острая склеродермическая почка, которая протекает с гиперренинемией, злокачественной артериальной гипертензией, тромбоцитопенией и гемолитической анемией, стремительно нарастающей почечной недостаточность. В числе прочих синдромальных проявлений системной склеродермии встречаются полиневропатия, синдром Шегрена, аутоиммунный тиреоидит, первичный билиарный цирроз печени и др.
Системная склеродермия
Системная склеродермия - диффузная патология соединительной ткани, для которой характерны фиброзно-склеротические изменения кожи, суставно-мышечного аппарата, внутренних органов и сосудов. Типичными признаками системной склеродермии служат синдром Рейно, уплотнение кожи, маскообразное лицо, телеангиэктазии, полимиозит, суставные контрактуры, изменения со стороны пищевода, сердца, легких, почек. Диагностика системной склеродермии основана на комплексе клинических данных, определении склеродермических аутоантител, биопсии кожи. Лечение включает антифиброзные, противовоспалительные, иммуносупрессивные, сосудистые средства, симптоматическую терапию.
Причины
Точная причина заболевания неизвестна. Предполагается этиологическая роль бактерии Borrelia burgdorferi, вызывающей лайм-боррелиоз, однако убедительных данных за эту теорию на сегодняшний день нет. В развитии склеродермии важную роль играет наследственная предрасположенность. Были выявлены более частые случаи очаговой склеродермии среди близких родственников. При проведении генетических исследований обнаружена взаимосвязь между определенными генами гистосовместимости (HLA – DR1, DR4) и локализованной формой заболевания. Провоцирующими факторами, способствующими возникновению склеродермии, являются переохлаждения, травмы, постоянные вибрационные воздействия на кожу, прием лекарственных препаратов (блеомицина). Триггерными эффектами также обладают различные химические соединения (хлорвинил, кремний, нефтепродукты, сицилий, эпоксидная смола, пестициды, органические растворители).
Осложнения
Наиболее распространенная проблема рассматриваемого заболевания – косметические дефекты. Серьезные осложнения, представляющие угрозу для жизни больного, возникают редко. К ним относятся нарушение мозгового кровообращения при гемиатрофии лица, ишемия и гангрена пальцев рук при феномене Рейно, выраженные контрактуры суставов, инвалидизирующие пациента. Через несколько лет после дебюта болезни могут развиться тяжелые поражения внутренних органов – фиброз легких, легочная гипертензия, фиброз миокарда, перикардит, стриктуры пищевода, острая нефропатия, почечная недостаточность.
Больным системной склеродермией с кожно суставным синдромом показаны курорты
OMED.KZ Существуют тысячи болезней, но здоровье бывает только одно. Карл Людвиг Берне
Тесты по курортологии с ответами
Курортология — раздел медицины, изучающий природные лечебные факторы (климатический, бальнеологический и др.), их действие на организм и методы применения с лечебно-профилактическими целями.
Квалификационные тесты содержат вопросы курортологии в наиболее важных для практического врача аспектах, в них отражены современные представления природных лечебных факторах.
Профилактика и прогноз
В подавляющем большинстве случаев очаговая склеродермия имеет доброкачественное течение. Правильно подобранная терапия позволяет добиться регресса симптомов. Иногда наступают спонтанные ремиссии заболевания. Неблагоприятные исходы возникают при тяжелых формах (прогрессирующей гемиатрофии лица, пансклеротической инвалидизирующей склеродермии), а также поражении внутренних органов. Эффективных методов профилактики не разработано. Рекомендуется избегать или максимально ограничить контакт кожи с химическими соединениями (кремнием, сицилием, хлорвинилом, нефтепродуктами, органическими растворителями, пестицидами, эпоксидной смолой).
Классификация
Очаговая склеродермия подразделяется на множество форм. Наиболее распространенными являются бляшечная и линейная. У ряда пациентов могут наблюдаться одновременно несколько вариантов заболевания. Существует целый ряд классификаций, но наиболее оптимальной и широко используемой считается классификация клиники Мэйо, включающей следующие разновидности очаговой склеродермии:
- Бляшечная. Данная форма в свою очередь подразделяется на поверхностную (морфеа) и узловатую (келоидоподобную). Характерны типичные участки уплотнения кожи с атрофией и нарушением пигментации.
- Линейная. К ней относятся полосовидная, саблевидная формы, а также прогрессирующая гемиатрофия лица Парри-Ромберга. Очаги располагаются в виде линий по ходу сосудисто-нервного пучка.
- Генерализованная (многоочаговая). Проявляется сочетанием бляшечного и линейного вариантов. Очаги распространены по всему телу.
- Буллезная. При данной разновидности на коже возникают пузыри с жидкостным содержимым, оставляющие после себя эрозии.
- Пансклеротическая инвалидизирующая. Наиболее неблагоприятная форма очаговой склеродермии. Характеризуется тяжелым, прогрессирующим течением, плохо поддается лечению. Поражаются все слои кожи и ткани, лежащие под ней. Развиваются грубые контрактуры суставов и длительно незаживающие язвы на коже.
- Склероатрофический лихен Цумбуша (болезнь белых пятен). Характерно образование пятен белого цвета, сопровождающихся нестерпимым зудом. Преимущественная локализация пятен – половые органы.
Классификация
На сегодняшний день термином «склеродермия» обозначается группа заболеваний со сходными патогенетическими механизмами, протекающих с локальным или генерализованным фиброзом соединительной ткани. С позиций международной клинической классификации выделяют следующие формы склеродермических болезней: системная склеродермия, очаговая склеродермия, отечная склеродермия (склередема Бушке), эозинофильный фасциит, индуцированная склеродермия, мультифокальный фиброз, псевдосклеродермия.
Системная склеродермия (диффузная или генерализованная склеродермия, прогрессирующий системный склероз) может протекать в нескольких клинических формах:
- Пресклеродермия не имеет дерматологических проявлений и сопровождается только феноменом Рейно.
- Для диффузной склеродермии патогномонично стремительное развитие, поражение кожи, сосудов, мышечно-суставного аппарата и внутренних органов в течение первого года заболевания.
- Лимитированная форма протекает с медленно развивающимися фиброзными изменениями, преимущественным поражением кожных покровов и поздним вовлечением внутренних органов.
- При склеродермии без склеродермы отмечаются только висцеральные и сосудистые синдромы без типичных кожных проявлений.
- Перекрестная форма может проявляться сочетанием системной склеродермии с дерматомиозитом, полимиозитом, СКВ, РА, васкулитами.
Системная склеродермия может протекать в хронической, подострой и острой форме. При хроническом течении на протяжении многих лет единственным указанием на заболевание служит синдром Рейно; другие типичные поражения развиваются постепенно и длительно. При подостром варианте системной склеродермии преобладает кожно-суставной (склеродермия, полиартрит, полимиозит) и висцеральный синдром (сердечно-легочный) при незначительных вазомоторных нарушениях. Острая форма патологии отличается стремительным (в течение 12 мес.) формированием системного фиброза и микрососудистых нарушений. Различают три степени активности системной склеродермии: I – минимальную, типичную для хронического варианта; II – умеренную, обычно встречающуюся при подостром процессе; III – максимальную, сопровождающую течение острой и иногда подострой форм.
Очаговая склеродермия
Очаговая склеродермия – это хроническое заболевание соединительной ткани, характеризующееся преимущественным поражением кожных покровов. Клинически проявляется уплотнением (индурацией) различных участков кожи с последующей атрофией и изменением пигментации, образованием контрактур. Диагноз ставится на основании симптоматики, обнаружения в крови антинуклеарного фактора и антицентромерных антител. В сомнительных случаях проводится гистологическое исследование кожи. Лечение заключается в применении глюкокортикостероидов, иммунодепрессантов, антифиброзных средств, блокаторов кальциевых каналов и проведении ПУВА-терапии. В ряде случаев выполняются хирургические операции.
Патогенез
Выделяют три основных патогенетических механизма склеродермии – фиброз (разрастание соединительной ткани), аутоиммунное повреждение и сосудистые нарушения. Иммунная аутоагрессия заключается в выработке лимфоцитами антител к соединительной ткани и ее компонентам. Также лимфоциты синтезируют интерлейкины, которые стимулируют пролиферацию фибробластов, гладкомышечных клеток и образование коллагена. Разрастающаяся при этом соединительная ткань замещает нормально функционирующую ткань. В результате повреждения эндотелия сосудов антителами и пролиферирующими гладкомышечными клетками снижается уровень простациклина (вещества, обладающего антиагрегантными и вазодилатирующими свойствами). Это приводит к спазму микрососудов, повышению адгезии и агрегации форменных элементов крови, внутрисосудистой коагуляции и микротромбозу.
Диагностика
Пациентов с очаговой склеродермией курируют врачи ревматологи и дерматологи. При постановке диагноза учитывается клиническая картина, семейный анамнез. Все методы диагностики направлены в первую очередь на определение степени вовлечения внутренних органов и исключение системной склеродермии. С этой целью применяются следующие исследования:
- Лабораторные. В анализах крови выявляются эозинофилия, повышение уровня ревматоидного фактора, гаммаглобулинов, высокие титры антицентромерных антител и антинуклеарного фактора (АНФ). Наличие антител к топоизомеразе (анти-Scl 70) свидетельствует в пользу системного процесса. При развитии «склеродермической почки» в моче появляются белок и эритроциты.
- Инструментальные. При капилляроскопии наблюдается дилатация капилляров без участков некроза. По данным ФЭГДС могут встречаться признаки эзофагита, стриктуры пищевода. При фиброзе миокарда на ЭКГ иногда обнаруживаются нарушения ритма сердца, на ЭхоКГ – зоны гипокинеза, выпот в перикардиальную полость. На рентгенографии или компьютерной томографии легких отмечаются интерстициальные изменения.
- Гистологическое исследование биоптата кожи. Заключительный этап, позволяющий достоверно поставить диагноз. Проводится при сомнительных результатах предыдущих исследований. Характерны следующие признаки - инфильтрация лимфоцитами, плазмоцитами и эозинофилами в ретикулярном слое дермы, утолщенные коллагеновые пучки, набухание и склероз сосудистой стенки, атрофия эпидермиса, сальных и потовых желез.
Очаговую склеродермию дифференцируют с другими формами склеродермии (системной, склеродермой Бушке), дерматологическим заболеваниями (саркоидозом кожи, липонекробиозом, склеродермоподобной формы поздней кожной порфирии, базально-клеточным раком), поражением мягких тканей (панникулитом, липодерматосклерозом, эозинофильным фасциитом). В дифференциальной диагностике принимают участие онкологи, гематологи.
Лечение системной склеродермии
Лицам, страдающим системной склеродермией, следует избегать стрессовых факторов, вибрации, переохлаждения, инсоляции, контакта с бытовыми и производственными химическими агентами, отказаться от курения и употребления кофеина, приема сосудосуживающих средств. Фармакотерапия, ее дозировки и длительность зависят от клинической формы, активности и скорости прогрессирования заболевания, тяжести висцеральных поражений.
Патогенетическая терапия системной склеродермии проводится с использованием сосудистых, антифиброзных и иммуносупрессивных препаратов. Для предупреждения эпизодов сосудистого спазма и профилактики ишемических осложнений назначаются вазодилататоры (нифедипин, верапамил, дилтиазем, циннаризин и др.), антиагреганты (ацетилсалициловую кислоту, пентоксифиллин) и антикоагулянты (гепарин, варфарин). С целью подавления развития системного фиброза используется D-пеницилламин. Противовоспалительная терапия при системной склеродермии включает прием НПВП (ибупрофен, диклофенак, нимесулид) и глюкокортикоидов. Препараты данной группы помогают уменьшить признаки воспаления (миозита, артрита, тендосиновита) и иммунологическую активность. Для замедления прогрессирования системного фиброза может применяться метотрексат, циклоспорин, пульс-терапия циклофосфаном.
Симптоматическая терапия при системной склеродермии направлена на уменьшение расстройств пищеварения, сердечной недостаточности, легочной гипертензии. При развитии склеродермического почечного криза назначается каптоприл, эналаприл; в некоторых случаях может потребоваться проведение гемодиализа. Хирургическое лечение – грудная симпатэктомия - показано при осложненной форме синдрома Рейно.
Диагностика
Американской коллегией ревматологов разработаны критерии, на основании которых может быть выставлен диагноз системной склеродермии. Среди них выделяют большой критерий (проксимальная склеродермия - уплотнение кожи кистей рук, лица и туловища) и малые (склеродактилия, дигитальные рубчики, двусторонний пневмофиброз). При выявлении двух малых или одного большого признака клинический диагноз можно считать подтвержденным. Дифференциально-диагностические мероприятия проводятся как внутри группы склеродермических болезней, так и среди других системных заболеваний: синдрома Шегрена, полимиозита, дерматомиозита, облитерирующего тромбангиита и мн. др.
Общеклинические анализы малоинформативны, а выявляемые в них изменения – неспецифичны. Со стороны крови отмечается гипохромная анемия, лейкоцитопения или лейкоцитоз, умеренное увеличение СОЭ. В общем анализе мочи может выявляться протеинурия, лейкоцитурия, микрогематурия. Биохимические показатели указывают на признаки воспаления (повышение уровня серомукоида и фибриногена, СРБ, РФ). Наибольшее значение имеют результаты иммунологического обследования. При системной склеродермии в крови обнаруживаются склеродермические аутоантитела-маркеры: АТ к Scl-70 и антицентромерные АТ.
Среди инструментальных методик для ранней диагностики системной склеродермии наибольшую ценность представляет капилляроскопия ногтевого ложа, позволяющая выявить начальные признаки болезни. Для оценки состояния костной системы проводится рентгенография кистей. С целью выявления интерстициального пневмофиброза целесообразно выполнение рентгенографии и КТ легких. Для исследования ЖКТ назначают рентгенографию пищевода, рентгенографию пассажа бария по кишечнику. Электрокардиография и ЭхоКГ необходимы для выявления кардиогенных поражений и легочной гипертензии. Электромиография позволяет подтвердить миопатические изменения. Для гистологической верификации системной склеродермии проводится биопсия кожи, мышц, почек, легких, перикарда.
Системная склеродермия

Список разработчиков протокола с указание квалификационных данных
1. Тогизбаев Г.А. – доктор медицинских наук, главный внештатный ревматолог МЗ РК, заведующий кафедрой ревматологии АГИУВ
2. Сейсенбаев А.Ш. - доктор медицинских наук, профессор
3. Аубакирова Б.А.- главный внештатный ревматолог г.Астана
4. Сарсенбайулы М.С. - главный внештатный ревматолог Восточно-Казахстанской области
5. Омарбекова Ж.Е. – главный внештатный ревматолог г.Семей
6. Нургалиева С.М. - главный внештатный ревматолог Западно - Казахстанской области
7. Куанышбаева З.Т. - главный внештатный ревматолог Павлодарской области
Указание условий пересмотра протокола: наличие новых методов диагностики и лечения, ухудшение результатов лечения, связанных с применением данного протокола.
Общие сведения
Системная склеродермия – коллагеноз с полисиндромными проявлениями, в основе которого лежит прогрессирующий фибросклероз кожных покровов, опорно-двигательного аппарата, висцеральных органов и сосудов. Среди болезней соединительной ткани занимает второе место по частоте встречаемости после системной красной волчанки. Патология детально описана еще в ХVII в., однако общепринятый термин «склеродермия» был введен в употребление лишь в середине ХIХ столетия, а детальное изучение заболевания в рамках ревматологии началось с 40-50-х г.г. прошлого века. Распространенность системной склеродермии колеблется от 6 до 20 случаев на 1 млн. человек. Женское население заболевает в 3-6 раз чаще, чем мужское; основную долю пациентов составляют лица в возрасте 30-60 лет. Системная склеродермия имеет медленно прогрессирующее течение, со временем приводящее к утрате трудоспособности.
Ювенильный системный склероз

Диагностические критерии:
Жалобы и анамнез:
· повышения температуры тела чаще до субфебрильных цифр;
· общая слабость;
· снижения аппетита;
· потеря массы тела (отставание в физическом развитии);
· наследственный фактор;
· подвергание воздействию различных факторов: инфекции (ретро- и цитомегаловирусы), химические вещества (продукты нефти, хлорвинил, пестициды и др.), вакцинации, лекарственные вещества (блеомицин и др.) и др.;
· стресс, травмы, переохлаждения.
Отличие ЮССД от взрослых форм заболевания [2 -10]:
· частое и более выраженное проявление суставного синдрома;
· развитие стойких контрактур;
· редкое поражение кожи с нетипичным протеканием и внутренних органов;
· редкое наблюдение синдрома Рейно;
· редкое развитие лихорадки, похудения, миозита и остеолиза.
Физикальное обследование:
Кожный синдром:
3 стадии кожного поражения;
· стадия отека;
· стадия индурации;
· стадия склероза и атрофии.
Варианты кожного синдрома:
· системная склеродермия с диффузным поражением кожи;
· акросклеротический вариант;
· проксимальная форма;
· гемисклеродермия;
· атипичная форма;
· подкожный кальциноз (CREST-синдром).
Сосудистое поражение:
· синдром Рейно;
· телеангиэктазии.
Поражение опорно-двигательного аппарата:
· остеолиза ногтевых фаланг пальцев;
· склеродактилия;
· гемиатрофия зубочелюстного аппарата;
· полимиозит.
Поражение желудочно-кишечного тракта:
· затруднения проглатывания пищи;
· диспепсические расстройства;
· потеря массы тела.
Поражение лёгких:
· сухой кашель;
· одышка при физической нагрузке;
· нарушение функции внешнего дыхания;
· снижение жизненной ёмкости лёгких.
Поражение сердца:
· нарушение ритма и проводимости;
· снижение сократительной способности миокарда;
· сердечная недостаточность.
Поражение почек:
· следовая протеинурия;
· минимальный мочевой синдром;
· нарушение функции почек;
· повышение АД.
Поражение нервной системы:
· судорожный синдром;
· гемиплегическая мигрень;
· очаговые изменения в ткани головного мозга.
Осложнения при ЮССД 24:
· желудочно-кишечный тракт: возможно развитие стриктуры нижней треть пищевода вследствие рубцовых изменений при рецидивирующем язвенном поражении, а также желудочного кровотечения при множественных телеангиэктазиях слизистой оболочки желудка;
· сердечно-сосудистая система: аритмии, кардиомиопатия;
· легочный фиброз;
· почечная недостаточность;
· острая гипертензивная энцефалопатия.
Лабораторные исследования:
· общий анализ крови (увеличение СОЭ, умеренный транзиторный лейкоцитоз и/или эозинофилия);
· общий анализ мочи (умеренная протеинурия);
· биохимический анализ крови (КФК, альдолаза, общий белок, белковые фракции, АЛТ, АСТ, билирубин, электролиты, АСЛО, холестерин, креатинин, мочевина, глюкоза, щелочная фосфатаза);
· иммунологические исследования (СРБ, по показаниям Ig A, IgM, IgG, АНФ);
· коагулограмма.
Инструментальные исследования:
· электрокардиограмма и ЭХО-кардиограмма – для уточнения кардиальной патологии, исключения легочной артериальной гипертензии, нарушений ритма и проводимости, очаговых изменений миокарда.
· УЗИ органов брюшной полости, почек;
· рентгенография ОГК – для исключения интерстициального поражения легких.
· кожная проба с туберкулином (реакция Манту, Диаскинтест).

Диагностический алгоритм [2]:
МКБ-10
L94.0 Локализованная склеродермия [morphea]
Причины
Точные представления о причинах системной склеродермии отсутствуют. Накопленные наблюдения позволяют лишь высказывать отдельные этиологические гипотезы. В пользу генетической детерминированности свидетельствуют факты семейной истории системной склеродермии, а также наличие у ближайших родственников других склеродермических болезней, коллагенозов (СКВ, ревматоидного артрита, синдрома Шегрена), микроангиопатий, кардиопатий и нефропатий неизвестного генеза. Выявлена ассоциация склеродермии с определенными антигенами и аллелями HLA-системы, определяющими иммунный ответ, что также свидетельствует о наличии генетического следа в генезе патологии.
Наряду с наследственной теорией, широко обсуждается роль инфекции, в первую очередь цитомегаловирусной. Некоторые пациенты связывают дебют заболевания с перенесенным гриппом или стрептококковой ангиной. Ряд наблюдений указывает на триггерную роль химических агентов: кварцевой и угольной пыли, растворителей, лекарственных средств (в частности, блеомицина и других цитостатиков). Доказано участие вибрационного воздействия, стресса, охлаждения и обморожения, травм в запуске иммунопатологических сдвигов при системной склеродермии. Фоном для развития системного склероза может служить гормональная перестройка, обусловленная пубертатом, родами, абортом, климаксом. У отдельных пациентов началу заболевания предшествуют операции (удаление зуба, тонзиллэктомия и др.) и вакцинация. Т. о., на основании имеющихся данных можно сделать вывод о мультифакториальном генезе системной склеродермии, сочетающем в себе сложное взаимодействие эндо- и экзогенных факторов с наследственной предрасположенностью.
Патогенетические механизмы системной склеродермии изучены лучше этиологии. Ключевую роль в них играют нарушения клеточного и гуморального иммунитета, приводящие к повышению числа CD4 + и В-лимфоцитов, и реакция гиперчувствительности, обусловливающая образование широкого спектра аутоантител (антинуклеарных, антицентромерных, анти-Scl-70, антинейтрофильных, антиэндотелиальных, цитоплазматических, АТ к соединительной ткани и др.) и циркулирующих иммунных комплексов. Подобная иммунная активация способствует гиперактивности фибробластов и повреждению сосудистого эндотелия. Специфика заболевания определяется генерализованным склерозом органов и тканей (кожи, костно-суставной и мышечной системы, ЖКТ, сердца, легких, почек) и развитием облитерирующей микроангиопатии. Рассмотренный механизм позволяет отнести системную склеродермию к аутоиммунным заболеваниям.
Симптомы
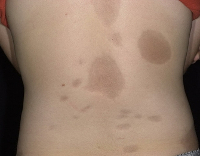
Для клинической картины типично образование на коже очагов, которые проходят три последовательных стадий развития – отек, индурацию (уплотнение) и атрофию. В начале заболевания на коже конечностей, шеи или туловища появляются пятна сиреневого или лилового цвета, имеющие нечеткие края. Размер пятен может сильно варьировать – от просяного зерна до размеров ладони и больше. На этом этапе пациент не испытывает каких-либо неприятных ощущений или боли. Затем пятна начинают отекать, кожа в центре очага уплотняется, становится блестящей, приобретает цвет слоновой кости. Пациент начинает ощущать зуд, покалывания, стянутость кожи, болезненность. Далее наступает стадия атрофии. Кожа в очагах истончается, прекращается рост волос, нарушается потоотделение, возникает стойкая дисхромия (гипер- или депигментация) и телеангиэктазии. Иногда развивается атрофодермия (участки западения кожи).
При линейной склеродермии очаги расположены по ходу нервов и сосудов. В случае локализации на коже лица очаги по внешнему виду напоминают рубец от удара саблей (саблевидная форма). Прогрессирующая гемиатрофия представляет собой глубокий процесс с поражением всех тканей половины лица - кожи, подкожной клетчатки, мышц и костей лицевого скелета, что приводит к выраженной деформации лица, обезображивающей внешний вид пациента. Также происходит атрофия половины языка и снижение вкусовой чувствительности.
Из внекожных признаков очаговой склеродермии стоит отметить офтальмологические и неврологические проявления при гемиатрофии Парри-Ромберга. Они включают выпадение ресниц и бровей на стороне поражения, западение глазного яблока из-за атрофии глазных мышц и орбитальной клетчатки, нейропаралитический кератит, головокружения, когнитивные нарушения, мигренозные головные боли, эпилептические припадки. Также возможно развитие феномена Рейно. Симптомы синдрома Рейно следующие – стадийное изменение окраски кожи пальцев рук вследствие вазоспазма и последующей гиперемии (бледность, цианоз, покраснение), сопровождающееся онемением, болью и покалыванием в пальцах рук. Остальные экстрадермальные проявления, характерные для системной склеродермии, встречаются крайне редко.
Лечение
Этиотропной терапии не существует. Метод лечения и вид лекарственного средства необходимо подбирать с учетом формы заболевания, тяжести течения и локализации очагов. При линейной и бляшечной формах используются топические глюкокортикостероиды высокой и сверхвысокой активности (бетаметазон, триамцинолон), синтетические аналоги витамина Д. При выраженной индурации кожи эффективны аппликации с диметилсульфоксидом. В случае поражений внутренних органов с целью уменьшения фиброзообразования назначаются пеницилламин и инъекции гиалуронидазы.
При неглубоких процессах хорошим терапевтическим действием обладает ПУВА-терапия, которая включает облучение кожи ультрафиолетовыми волнами длинного спектра с одновременным пероральным или наружным применением фотосенсибилизаторов. Тяжелое поражение кожи служит показанием к применению иммунодепрессантов (метотрексата, такролимуса, микофенолата), синдром Рейно - блокаторов кальциевых каналов (нифедипина) и препаратов, улучшающих микроциркуляцию (пентоксифиллина, ксантинола никотината). При склероатрофическом лихене проводится низкоинтенсивная лазеротерапия. В случае развития контрактур суставов, значительно затрудняющих движения, или грубых деформаций скелета и косметических дефектов лица требуется хирургическая операция.
Читайте также:


