Не могу сходить по большому болит копчик
Копчик является замыкающим, самым нижним отделом позвоночника. Копчик – это рудиментарная часть позвоночного столба, она формируется из 3–5 сросшихся позвонков, каждый из которых имеет рудиментарное тело, поперечные отростки и суставы. По форме копчик представляет собой небольшой треугольник или пирамиду, которая перевернута узкой частью вниз. Крестец – это предпоследний отдел позвоночника, который с копчиком соединяется крестцово-копчиковых суставом (сочленением). Имеются различия между мужским и женским копчиком и подвижностью в области соединения с крестцом. Мужской копчик отличает изогнутая форма, и, как правило, он неподвижен в месте пересечения с крестцом. Женский копчик не такой изогнутый и более подвижный, то есть он может отклоняться к спине. Такая физиологическая особенность необходима, чтобы женщина могла родить, а ребенок – пройти через родовые пути.
Несмотря на то что копчик считается рудиментарным остатком хвоста у человека и как будто бы ненужным органом, тем не менее его наличие имеет значение:
- копчик является местом соединения большого количества нервных окончаний, мышц, связок и сухожилий, которые необходимы для нормального функционирования органов мочеполовой системы и толстой кишки;
- к копчику крепится большая ягодичная мышца;
- нервные окончания, крепящиеся к передней поверхности копчика, связаны с органами малого таза;
- копчик служит дополнительной точкой опоры для человека, когда тот наклоняется назад и вперед – в этом случае копчик отвечает за равномерное распределение нагрузки на тазовую часть позвоночника.
Осложнения запоров
Последствия проблем с опорожнением состоят в отравлении веществами, от которых организм в норме стремится избавиться вместе с каловыми массами. В ряде случаев нарушение дефекации встречается не единожды, а возникает эпизодически или постоянно. Хронические запоры становятся причиной длительного воздействия токсинов.
Плотные каловые массы травмируют слизистые оболочки кишечника, нередко приводят к микротравмам, выпячиванию кишечника (дивертикулез), воспалительным заболеваниям. Страдает и прямая кишка: появляются незаживающие анальные трещины и геморрой, возрастает риск проктитов и парапроктитов. Хронические запоры — фактор риска развития колоректального рака.
Когда при запоре болит низ живота и поясница, многие прибегают к приему обезболивающих средств. И если однократный прием, скорее всего, не будет иметь последствий для здоровья, то постоянное бесконтрольное применение анальгетиков или спазмолитиков чревато осложнениями. Спазмолитики вызывают расслабление мускулатуры, что при атонических запорах приведет к усугублению проблемы.
Вред от бесконтрольного приема таблеток при болях в пояснице на фоне запора
Многие анальгетики влияют на слизистые оболочки желудка, печень, почки. Поэтому важно не маскировать симптом, а бороться с основной проблемой — нарушением дефекации.
Причины болей в копчике
Если вы придете к врачу и скажете, что у вас болит копчик, то первое, что он спросит, – не было ли у вас травм. Травмирование спины в нижних отделах является одним из основных факторов возникновения болевых ощущений в копчике. Дискомфорт в районе копчика делят на два типа:
- Кокцигодиния – когда пациент приходит с жалобой, и после диагностики выясняется, что проблема заключается в самом копчике.
- Аноректальная боль – когда болезненность связана не собственно с копчиком, а с заболеваниями и патологиями в организме (шрамы после операций, воспаления, нарушения работы ЖКТ и мочеполовой системы), но пациент жалуется на дискомфорт именно в районе копчика.
Травма копчика
К травмам копчика относят переломы, ушибы, вывихи, трещины и смещения, которые случаются при неудачных падениях, ударах в области ягодиц и несчастных случаях. Боль при этом сильная, резкая и острая. После первого приступа она стихает, но в зависимости от сложности травмы может носить постоянный ноющий характер или давать знать о себе периодически. Копчик также может травмироваться в следующих случаях:
- во время родов;
- при выполнении тяжелой физической работы, когда постоянно происходит разгибание и сгибание корпуса;
- при привычке постоянно сидеть на мягкой мебели;
- во время занятий спортом.
Киста копчика
Киста образуется не в самом копчике, а в копчиково-крестцовом суставе, и весьма часто диагностируется у мужчин (в возрасте от 15 до 30 лет), которые приходят на консультацию к специалисту с жалобой на боль в копчике или ниже. Как правило, киста – это врожденное новообразование, расположенное посередине ягодичной мышцы. Долгое время киста может никак не беспокоить, но при провоцирующих факторах обычно начинается процесс нагноения, что вызывает рост кисты и появление болезненности. Лечение в этом случае только хирургическое, с последующим курсом реабилитации. Еще одна причина, почему у мужчин болит копчик, это «джиповая болезнь» (из-за длительной езды на тракторах, танках и других транспортных средствах без рессор). При такой нагрузке на тазовую область часто возникает воспаление в копчике или около него, что также вызывает появление кисты.
Остеохондроз
При остеохондрозе (дегенеративное развитие суставных хрящей и межпозвонковых дисков) человек жалуется на боль в копчике, которая отдает в крестец и поясницу. При этом дискомфорт ощущается во время движения, при неудобно занятом положении и при длительном сидении. Боль может отдавать также в органы малого таза и ноги.
Заболевания неврологического характера
К неврологическим заболеваниям, приводящим к болезненному дискомфорту в копчике, относятся ущемление нерва (седалищного или поясничного). У человека появляется резкая боль с неопределенной локацией, то есть отдавать может и в поясницу, и в крестец.
Чем опасен недельный запор
С каловыми массами организм избавляется от продуктов распада и токсинов. Если они не выводятся своевременно, наступает интоксикация. Во время запора в толстом кишечнике скапливаются токсины, обладающие канцерогенными свойствами. Вредные вещества повреждают эпителиальные клетки, всасываются в кровоток и провоцируют отравление. Новая пища, поступающая в желудок, может быть отвергнута — с этим связаны такие симптомы запора, как тошнота и рвота. В результате необходимые микронутриенты не поступают, что может создать дефицит витаминов, минералов, аминокислот.
Эти последствия могут возникать в короткие сроки, но существуют и отдаленные осложнения недельного запора у взрослого. К основным серьезным последствиям относят следующие:
- высокие риски дивертикулеза, полипоза толстой кишки, воспалительных заболеваний желудочно-кишечного тракта;
- вероятность развития геморроя, анальных трещин;
- риск появления кожных проявлений интоксикации.
Исследования, проведенные в медицинских центрах Японии, показали, что запор увеличивает вероятность развития онкологических заболеваний в два раза. Нарушение дефекации уменьшает толщину защитного слизистого слоя в толстом кишечнике. Внутриполостная слизь создает защитный слой и защищает толстый кишечник от механических и химических повреждений.
Кроме того, кишечник принимает участие в обмене холестерина, выводя его ежедневно. Если этого не происходит, холестерин начинает скапливаться в сосудах, повышая риск формирования атеросклеротических бляшек. Накапливаясь в желчном пузыре, он может провоцировать образование конкрементов и калькулезного холецистита.

Избавьтесь от проблем с кишечником
Натуральный британский препарат не вызывает привыкания и действует сразу
Скопление токсинов в толстом кишечнике становится причиной повреждения эпителия и повышает вероятность развития колоректального рака, опухолей поджелудочной железы, желчного пузыря.
Недельный запор, кроме отсроченных серьезных последствий, еще и сильно снижает качество жизни человека. Возникают симптомы общей интоксикации и плохое самочувствие, самыми частыми проявлениями отравления являются головокружение, потливость, нервозность, беспокойный сон, потеря аппетита. Запор нередко сопровождается головными болями, нервозностью, слабостью. В результате снижается работоспособность, портиться настроение, нарушается сон.

Также при застое кала возникают повышенное газообразование, боли, рези в животе. Именно поэтому доводить ситуацию до недельного отсутствия опорожнения кишечника ни в коем случае нельзя, а если это уже произошло, нужно принять срочные меры.
Осложнения
Анокопчиковый болевой синдром часто имеет нейрогенный характер. У многих больных продолжительная боль ассоциируется с опасным смертельным заболеванием, нередко развивается упорная канцерофобия, больные требуют лечащего врача произвести максимально полное обследование и назначить хирургическое лечение.
Диагностика
Диагноз «анокопчиковый синдром» устанавливают только после тщательного обследования и исключения органической природы болезненности. Для этого необходимо произвести диагностические мероприятия для исключения патологий прямой кишки (геморрой, анальная трещина, парапроктит и др.), половых органов (аднексит, эндометрит, простатит), неврологических и ревматологических заболеваний (радикулит, спондилит, ишиас). Исключение (либо выявление и излечение) этих патологий с последующим сохранением болезненных проявлений позволяет диагностировать имеющий место анокопчиковый болевой синдром.
Для анализа болевых ощущений производится осмотр пациента в коленно-локтевой позиции, а затем на гинекологическом кресле. Врач-проктолог производит пальцевое исследование заднего прохода, определяя наличие или отсутствие рубцовых изменений, признаков воспаления, травм копчика и крестцово-копчиковового соединения, спазмирования мышц анального канала или тазового дна. Женщинам рекомендована консультация гинеколога, производится бимануальное исследование влагалища и прямой кишки.
- Осмотр прямой кишки. С целью исключения заболеваний конечных отделов толстого кишечника производят ректороманоскопию. Аноскопия (исследование анального канала) и ректороманоскопия дают представление о состоянии слизистой оболочки прямой кишки, позволяют выявить внутренние геморроидальные узлы, полипы прямой кишки и воспаленные анальные сосочки (папиллит).
- Рентген. Рентгенологическое исследование прямой кишки (ирригоскопия) позволяет обнаружить опухоли, сужение просвета толстого кишечника. Рентгенография также применяется для визуализации состояния копчика и крестца, костей таза, тазобедренных суставов. На рентгенограмме можно обнаружить следы перелома копчика, вывихов (подвывихов), участки остеопороза и другие патологии костной ткани.
- Методы ЭФИ. С целью выявления мышечного спазма производят электрофизиологическое исследование запирательного аппарата прямой кишки и мышечной диафрагмы тазового дна. Кроме того, такое исследование позволяет сформировать представление о типе моторики кишечника и особенностях работы его терминальных отделов.
- Лабораторные исследования. Включают копрограмму, бактериологический посев кала, исследование кала на скрытую кровь, общий анализ мочи, при необходимости берут для анализа мазки из влагалища у женщин и секрет простаты у мужчин. Имеющие место интраректальные инвагинации выявляются при ирригоскопии.
Кроме того, производят визуализацию органов малого таза с помощью ультразвукового исследования. Для диагностики анокопчикового болевого синдрома нередко привлекают для консультаций уролога, гинеколога и андролога, травматолога и, в обязательно порядке, проводится неврологическое обследование. Для выявления психо-эмоциональных причин возникновения боли назначается консультация психотерапевта.

Недельный запор
Запор — это замедленная, затрудненная или недостаточная дефекация. Нормальным считается опорожнение кишечника не реже, чем один раз в полтора дня либо двое суток. Однако ряд исследователей придерживается мнения, что стул должен быть ежедневным, а правильнее — ежеутренним. О запоре можно говорить в случае, если дефекации нет хотя бы в течение 36 часов, но при этом человек придерживался нормального режима питания, не принимал сильных слабительных препаратов накануне или не проводил очищение кишечника.
Иногда ситуация с затруднением опорожнения кишечника заходит слишком далеко. Недельный запор или отсутствие дефекации в течение 7 дней — это серьезное состояние, требующее немедленного принятия мер. Необходимо обратиться к врачу, чтобы исключить серьезные патологии и получить необходимые назначения.
Лечение кокцигодинии
Тщательно произведенное обследование и выявление причины болевого синдрома является одним из основных факторов успешности лечения. Терапевтические меры включают в себя этиологическое лечение (устранение причины заболевания), патогенетическую терапию (блокирование механизмов развития патологии) и симптоматические средства (направленные на избавление пациента от боли).
Консервативная терапия
В настоящее время медицина уделяет особое внимание лечению собственно боли. В развитых странах (также и в России) организуется система лечебных учреждений, которые направлены в первую очередь на лечение боли любой, в том числе и неизвестной, этиологии. Предпочтительно осуществлять лечение боли без использования наркотических анальгетиков: применять блокады нервных волокон новокаином, местные анестезирующие средства, грязевые горячие аппликации (пелоидотерапия). Сегодня применение кортизоновых блокад ограничено, поскольку они имеют более низкую эффективность и плохо переносятся пациентами. В комплексном лечении кокцигодинии довольно распространено применение физиотерапевтических методик:
- лазерное излучение низкой интенсивности;
- ультразвук;
- УВЧ;
- воздействие динамическим током;
- грязелечение.
Местно применяют нейроблокады, свечи и микроклизмы с анестезирующими и противовоспалительными средствами. Для снятия спазма с мышц промежности и тазового дна производят их массаж.
Психотерапия
Иногда (в случае психогенного характера боли) хороший эффект достигают, применяя плацебо. В случаях повышенной тревожности, депрессии, других невротических состояний назначают лечение с помощью психотерапевтических воздействий и препаратов центрального действия (седативные средства, транквилизаторы, нейролептики и др.). При необходимости лечение назначают при участии психиатра.
Хирургическое лечение
Травматическая кокцигодиния может стать показанием к оперативному лечению (экстирпации копчика). Резекцию верхушки копчика или ее фиксирование к крестцовой кости производят в случае ее полного или частичного отрыва. Если такового не наблюдается, оперативное вмешательство нецелесообразно и может привести к ухудшению состояния. Планировать хирургические мероприятия возможно только при точном определении травматического происхождения кокцигодинии и исключении других возможных причин болей.
Лечение при болях в копчике
Первый шаг в лечении копчика – определение причины. Для этого доктор на первичной консультации проводит осмотр пациента (пальпационная диагностика) и собирает полную информацию о состоянии здоровья и причинах, приведших к появлению болевого синдрома. Далее пациенту назначаются обследования:
- рентген – помогает диагностировать межпозвонковые грыжи, остеохондроз, искривления, переломы и смещения и пр.;
- миелография – назначается для выявления спинальных грыж (при проведении процедуры в спинномозговой канал вводят контрастное вещество);
- КТ и МРТ – для диагностики многих болезней позвоночника;
- урологические и гинекологические обследования;
- анализ крови (при необходимости).
Медикаментозное лечение
Медикаментозное лечение направлено на снятие болевого синдрома и воспалений. Назначаются нестероидные противовоспалительные препараты, которые чаще вводятся в виде свечей или микроклизм. При сильных болях могут быть назначены обезболивающие блокады участка, где болит сильнее всего.
Физиотерапия
Как правило, это ударно-волновая терапия, которая подразумевает воздействие на копчик и близлежащие ткани акустическими волнами. УВТ позволяет разрушать солевые отложения, устранять различные застойные явления и способствуют рассасыванию послеоперационных рубцов. Часто назначается роженицам и людям, перенесшим травму. Также к методам физиотерапии при дискомфорте в копчике относятся лечение ультразвуком, дарсонваль, лечебные грязи и обертывания, лазеротерапия, диадинамические токи и пр.
Массаж
Массаж, так же как лечебную физкультуру и мануальную терапию, чаще назначают пациентам, у которых причиной болезненности копчика стал остеохондроз, и имеется нарушение кровообращения в пояснице. Пальцевый массаж мышц тазового дна и прямой кишки хорошо снимает спазмы и значительно облегчает боль. Мануальная терапия позволяет улучшить кровообращение, убрать застои крови и восстановить подвижность копчика.
Иглоукалывание
Иглоукалывание, или иглорефлексотерапия, назначается, чтобы уменьшить интенсивность болей. Назначаются процедуры пациентам с остеохондрозом. Количество процедур и точек для постановки игл определяет специалист в зависимости от ситуации.
Профилактика болей в копчике
Основная профилактическая мера в борьбе с заболеваниями копчика – это правильная поза при сидении, работа над своей осанкой; также не рекомендуется злоупотреблять сидением на мягкой мебели, подкладывать подушки и пуфы. При таких факторах есть серьезный риск развития остеохондроза и усугубления имеющихся болезней. Также не рекомендуется носить одежду, которая сдавливает область талии и пояса, беременным крайне желательно носить поддерживающий бандаж, что позволяет избежать деформации копчика. Кроме всего прочего, врачи рекомендуют регулярно заниматься зарядкой, укреплять мышечный корсет и мышцы вокруг позвоночного столба, следить за питанием.
Как уменьшить болевые ощущения
Помочь себе в домашних условиях можно несколькими способами.
- Массаж поясницы. Необходимо мягко и аккуратно растереть область поясницы. Сделайте это самостоятельно или с помощью другого человека. Массируйте только в том случае, если боль не связана с воспалением мышц или грыжей поясничного отдела позвоночника.
- Физкультура. Не ранее чем через час после приема пищи можно сделать обычную 15-минутную зарядку: приседания, наклоны, упражнение «велосипед».
- Правильное положение тела. Нужно лечь спиной на полутвердую поверхность, ноги согнуть в коленях, поставить их на опору под углом 90 градусов. Другой вариант — положение на боку с согнутыми ногами и небольшой подушкой между колен.
Купировать боль в пояснице после запора с помощью спазмолитиков не нужно. Специалисты не рекомендуют принимать и анальгетики: эти препараты смажут реальную картину болезни, и, если вам потребуется срочное обращение за медицинской помощью, врач не сможет сразу поставить точный диагноз. Обратитесь к терапевту, убедитесь в отсутствии серьезной патологии и посоветуйтесь, какой препарат стоит принять в подобных случаях.

Избавьтесь от проблем с кишечником
Натуральный британский препарат не вызывает привыкания и действует сразу
Классификация
Анокопчиковый болевой синдром по преимущественной локализации боли подразделяется на непосредственно кокцигодинию (боль в области копчика) и аноректальный болевой синдром (боль преимущественно располагается в области заднего прохода и прямой кишки). В качестве отдельного заболевания рассматривается травматическая кокцигодиния, которая возникает в результате травм копчика, склонного к патологической подвижности.

Боли в пояснице при запоре

Нарушение процесса дефекации сопровождается многими симптомами. Врачи выделяют несколько основных: редкое и/или затрудненное опорожнение кишечника, необходимость натуживания, фрагментированный плотный кал. Однако есть и другие, неспецифические, проявления при запоре: боли в пояснице, а также ноющая боль внизу живота. С чем это связано?
Особенности питания
Скорректировать свой рацион придется не на несколько дней — придерживаться диеты необходимо длительное время. К счастью, отказываться от большей части продуктов не нужно. Существует несколько принципов, которых следует придерживаться:
- Есть меньше и чаще. Разделите суточный объем пищи на 5−6 приемов. Промежуток между приемами пищи — около 2 часов.
- Тщательнее и дольше пережевывайте пищу и старайтесь не перекусывать на бегу.
- Включите в рацион продукты, богатые пищевыми волокнами, а также кисломолочную продукцию и квашеную капусту — в них содержатся бифидобактерии и лактобактерии.
Откажитесь от сухарей, риса, выпечки, пищи с большим количеством консервантов. Лучше ограничить употребление перченых, острых блюд. Отдайте предпочтение продуктам, приготовленным на пару, или вареным.
Когда обратиться к врачу
С болями любой интенсивности и происхождения к врачу нужно обращаться обязательно. Но есть случаи, когда врачебная помощь должна быть оказана незамедлительно. Срочное обращение к специалисту необходимо в случаях, когда запор отдает в поясницу и/или низ живота и наблюдаются следующие симптомы:
- высокая температура тела;
- кровянистые выделения из прямой кишки, уретры;
- рвота;
- сильное головокружение.
Любые нетипичные для запора признаки требуют безотлагательного проведения диагностики.
Анокопчиковый болевой синдром (Кокцигодиния)
Анокопчиковый болевой синдром (кокцигодиния) – это патологическое состояние, характеризующееся приступообразными или постоянными болями в области копчика, заднего прохода и прямой кишки при отсутствии органической патологии. Болевой синдром больше выражен в покое и по ночам, не связан с актом дефекации. Заболевание носит изнуряющий характер, вызывает бессонницу, депрессивное состояние, расстройство половой жизни, часто приводит к нарушению трудоспособности. Болезнь диагностируется на основании жалоб и данных осмотра после исключения других заболеваний. Лечение - физиотерапия, психотерапия, при неэффективности показана операция.
Лечение недельного запора
Если запор длится уже неделю, нужно проконсультироваться с врачом. Особенно это касается случаев сильной интоксикации организма. Важно выяснить причину длительной констипации и исключить другие патологии ЖКТ, для этого специалист назначит соответствующее обследование. В первую очередь назначаются общеклинические исследования: общий анализ крови и мочи, исследование кала на скрытую кровь м дмсбактериоз. Врач может назначить проведение ирригоскопии и колоноскопии, а также взятие материала для биопсии.
Доценты Бабиева А. М., Богатырев В. Г., Кумбатиадис Д. Г. и Маринчук А. Т. считают, что «основные принципы немедикаментозной коррекции функции кишечника включают в себя: регулярный прием пищи с высоким содержанием пищевых волокон, достаточное количество вводимой жидкости (до 2 л в сутки), ежедневную физическую активность, разъяснения больным необходимости «жиль с ежедневным утренним стулом», выработку гастрокишечного рефлюкса, нормализацию психологического статуса» (Бабиева, Богатырев, Кумбатиадис, Маринчук, 2012, с. 53).
Очищение кишечника с помощью клизмы является крайней мерой. Но иногда за неимением других средств и возможности ожидать результата слабительных препаратов — это единственно верное решение. Помните, что у клизмы существуют противопоказания: кровоточивость геморроидальных узлов и анальных трещин, сильная боль в прямой кишке, воспалительные заболевания — проктиты, парапроктиты.
Если ограничений нет, очистительная клизма помогает быстро вымыть каловые массы. В качестве раствора лучше использовать теплую воду, можно с добавлением вазелинового масла.
Прием слабительных препаратов нужно согласовать с врачом. Лучше выбирать мягко действующие средства. К местнораздражающим относят микроклизмы, глицериновые свечи. Они стимулируют акт дефекации и частично смягчают каловые массы, облегчая их прохождение. У препаратов местного действия также есть противопоказания в виде повреждений слизистых оболочек прямой кишки и перианальной области.
Слабительные препараты, предназначенные для приема внутрь, могут иметь моментальный или отсроченный эффект. В условиях недельного запора лучше предпочесть первые, поскольку важно как можно скорее опорожнить кишечник. Но причиной отсутствия стула в течение семи дней могут быть серьезные заболевания, в т. ч. непроходимость кишечника, при которых противопоказаны абсолютно все слабительные, поэтому ни в коем случае не следует назначать себе препараты самостоятельно.
Если противопоказания отсутствуют, специалист назначит слабительное для моментального облегчения и дальнейшей регуляции процесса опорожнения кишечника. Одним из эффективных препаратов является «Фитомуцил Норм». Он способствует регуляции процессов опорожнения кишечника, действует мягко и предсказуемо. При приеме не возникает побочных эффектов в виде спазмов и болей в животе. «Фитомуцил Норм» не вызывает привыкания и может приниматься столько, сколько это необходимо. Также средство может служить способом профилактики длительных запоров в будущем.
Важно помнить, что при успешном преодолении проблемы нельзя оставлять состояние ЖКТ без внимания. Длительная интоксикация может стать причиной дисбактериоза, который, в свою очередь, снова приведет к запорам. Проконсультируйтесь со специалистом на предмет восстановления нормальной микрофлоры кишечника с помощью пробиотиков и пребиотиков.

При отсутствии гастроэнтерологических нарушений специалист направит к проктологу. В некоторых случаях причиной таких длительных запоров могут быть геморроидальные узлы, анальные трещины, опухоли прямой кишки и др. При скоплении чрезмерно большого объема каловых масс не сможет помочь даже клизма. В редких случаях прибегают к оперативному лечению.
Недельный запор представляет собой опасное состояние. Несмотря на то что известны случаи задержки дефекации в течение 1−2 и даже более недель, лучше не усугублять ситуацию и вовремя принять меры.
Важно получить рекомендации врача и не заниматься самолечением. Статья имеет ознакомительный характер. Авторы не несут ответственности за качество оказания услуг третьими лицами и за возможные осложнения.
Прогноз
Анокопчиковый болевой синдром довольно тяжело поддается терапевтическим мерам и имеет весьма выраженный психо-эмоциональный компонент. Однако, при комплексном подходе и тщательном обследовании правильно выбранная тактика лечения способствует избавлению пациентов от боли и восстановлении качества жизни. Кокцигодиния и аноректальная болезненность, не связанная с серьезными патологиями костей позвоночника, органов малого таза и промежности, не ведет к развитию осложнений соматического характера и не вызывает летального исхода.
Симптомы кокцигодинии
Анокопчиковый болевой синдром включает в себя следующие клинические симптомы: боль в области копчика (кокцигодиния), в заднем проходе (аноректальные боли), возникающая без видимых причин в любое время суток, может иметь различную продолжительность и также внезапно или постепенно стихать. Боль может носить разнообразный характер: быть тупой или острой, режущей, колющей, постоянной и схваткообразной, пульсирующей. Может иметь место иррадиация боли в ягодичную область, крестец, бедро. Боль упорная, продолжительная (иногда существует на протяжении нескольких лет), неожиданно возникает и так же неожиданно прекращается, может нарастать и ослабевать в зависимости от положения тела, усиливаться при ходьбе, натуживании и надавливании на копчик.
Боль, локализующаяся в прямой кишке (прокталгия), как правило, появляется неожиданно, чаше по ночам, длится 15-30 минут, после чего стихает. Интервалы между приступами прокталгии могут быть довольно длительными. Боль иногда сопровождается спазмированием кишечника. Боли в промежности могут способствовать развитию у мужчин болезненного приапизма. Иногда приступ аноректальной боли может быть спровоцирован половым актом. Нередко анокопчиковый болевой синдром в период острой клиники сопровождается общими нейровегетативными симптомами – бледностью и потливостью кожных покровов.
Кокцигодиния локализуется преимущественно в области копчика, усиливается при надавливании на него, может возрастать после ходьбы. Иногда боль с трудом поддается локализированию, больные высказывают жалобы на болезненность в области прямой кишки, в зоне копчика отмечая чувство тяжести, жжение, дискомфорт.
Аноректальная невралгия представляет собой диффузную болезненность в зоне заднего прохода, иногда с иррадиацией в крестец и ягодицы, бедро и влагалище. Аноректальные невралгии чаще всего возникают у женщин постклимактерического возраста и нередко сопутствуют различным неврастеническим и неврологическим заболеваниям (депрессиям, неврозам, ипохондрии).
Причины заболевания
Запор, или констипация, — это нарушение естественной проходимости кишечника в связи с действием определенных факторов. Причин этого заболевания может быть несколько:
- дисбактериоз, несбалансированное питание, нехватка потребляемой жидкости;
- системные заболевания, эндокринные патологии, опухоли кишечника;
- хронические заболевания желудочно-кишечного тракта (гастрит, язвенная болезнь и пр.);
- сознательное или неосознанное сдерживание позывов к дефекации;
- геморрой, анальные трещины (страх посещения туалета);
- прием некоторых лекарственных средств, изменяющих моторику кишечника и вмешивающихся в процессы пищеварения и др.
Исследователи Кляритская И.Л. Максимова и Е.В. в своей работе по исследованию функционирования ЖКТ пишут, что «у большинства пациентов с заболеваниями органов пищеварения имеются симптомы, которые свидетельствуют о нарушении моторно-эвакуаторной функции желудка и двенадцатиперстной кишки» (Кляритская, Максимова, 2008, с. 9).
Нарушение моторики пищеварительного тракта может быть первичным и вторичным. Первичные патологии зачастую обусловлены проблемами с вегетативной и центральной нервной системой, а также психосоматическими расстройствами и кишечными инфекциями. Вторая группа обусловлена течением заболеваний других органов и систем, например, сахарным диабетом, системной склеродермией, расстройством двигательной активности желудочно-кишечного тракта и пр. В этом случае потребуется консультация специалиста узкого профиля.
Запор в течение недели у взрослого может говорить, что неблагоприятные факторы, вызывающие затруднения дефекации, продолжают влиять на состояние кишечника и его функции. Пищеварительные расстройства могут проявляться на фоне гормонального дисбаланса, гормонотерапии.
Среди многочисленных факторов, провоцирующих проблемы с дефекацией, можно выделить недостаточный питьевой режим, избыточное употребление пищи, несбалансированный рацион, низкая физическая активность. Нарушение моторной функции кишечника очень часто возникает на фоне приема лекарственных средств: антидепрессантов, гормональных препаратов, спазмолитиков и др.
В зависимости от характера моторных нарушений кишечника выделяют разные виды запоров. К ним относятся гипокинетические, гиперкинетические, кологенные и ректоперинеальные. Некоторые из них возникают на фоне замедления продвижения содержимого по толстой кишке, нарушения функционирования анального сфинктера, ослабления мышц тазового дна.
Боль в копчике
Боли в области копчика иногда не проходят в течение долгого времени и нередко мешают нормально жить. А самое грустное то, что такие боли могут сигнализировать о серьезных заболеваниях малого таза.
Проявления
Боль в копчике (по-научному кокцигодиния) чаще всего носит тянущий и ноющий характер. Обычно боли распространяются на ягодицы, половые органы, бедра. Как правило, неприятные ощущения беспокоят при определенном положении тела, например при сидении или в момент вставания, могут также возникать при опорожнении кишечника. Иногда вместе с усиливающейся болью может появиться потливость, учащенное сердцебиение или побледнение кожи.
Виды и причины болей в копчике
При первичной кокцигодинии (примерно 30 % всех случаев кокцигодинии) источником боли является сам копчик, например после травмы или после родов. При смещении позвонков копчика в нем, а также в окружающих тканях (мышцах и связках) развивается болезненность. При этом неприятные ощущения хоть и доставляют массу неудобств, но не являются серьезной угрозой для жизни и здоровья.
Вторичная кокцигодиния встречается намного чаще (примерно 70 % случаев) и связана с заболеваниями органов малого таза (например, мочевого пузыря, матки и придатков, предстательной железы, кишечника). Сами болезни могут быть очень разные — от геморроя и цистита до раковых опухолей. Во всех этих случаях на самом деле болит не сам копчик, а окружающие его органы и ткани. При вторичной кокцигодинии обычно имеются и другие симптомы, — они как раз-таки наводят врачей на мысль об основном заболевании. В итоге пациенты наблюдаются и получают лечение у урологов, гинекологов или проктологов.
Предрасполагающие факторы

Боли в копчике могут появиться у любого человека, однако можно выделить некоторые предрасполагающие факторы:
- Чаще всего болями в копчике страдают женщины 30–60 лет. Это связано с особенностями строения таза, а именно углом наклона копчика (у женщин копчик, как правило, смещен кпереди).
- Сидячая работа может приводить к увеличению нагрузки на копчик, особенно при длительном сидении на неудобном кресле или стуле.
- Стойкие запоры иногда провоцируют перенапряжение мышц тазового дна, постоянное давление на прямую кишку и, как следствие, — травмирование копчика со стороны прямой кишки.
- Сниженный фон настроения, эмоциональное перенапряжение способствуют нарушению тонуса мышц тазового дна и появлению болей в области копчика (при стрессе изменяется поступление нервного импульса к скелетным мышцам, что приводит к их избыточному напряжению).
Обследование
Нередко пациенты с болями в копчике проходят долгий путь до установления правильного диагноза, ведь причин боли может быть множество.
Если пациент затрудняется описать начало болезни, то ему необходимо детальное обследование. Вначале придется посетить терапевта, который уточнит жалобы и симптомы и направит на анализы крови и мочи, а также на консультации к другим специалистам. Как мы помним, в большинстве случаев боль в копчике связана с болезнями органов малого таза, поэтому, скорее всего, «другими специалистами» окажутся уролог, гинеколог или проктолог. Они проведут соответствующее обследование при необходимости.

Если пациент связывает боль с травмой копчика (например, после падения на копчик), то ему необходимо в первую очередь обратиться к травматологу. Травматолог сделает рентген или компьютерную томографию копчика, чтобы исключить патологию костей. Если повреждения костей на снимках не выявятся, то, возможно, понадобится консультация невролога для исключения проблем с поясничным и крестцовым отделами позвоночника. Иногда боли в этих отделах позвоночника могут отдавать в копчик, имитируя симптомы кокцигодинии.
Лечение
В случае первичной кокцигодинии обычно назначают нестероидные противовоспалительные препараты (например, диклофенак, ацеклофенак и др.) в виде таблеток или свечей. Если боль сопровождается напряжением мышц тазового дна, то возможен прием миорелаксантов (например, толперизона, тизанидина). Хорошим эффектом обладают новокаиновые блокады в область копчика и наиболее болезненные участки мышц тазового дна. Очень помогают физиотерапия, мануальная терапия и лечебная физкультура.
В случае же вторичной кокцигодинии проводят лечение основного заболевания. Заболевание может быть очень серьезным, поэтому не нужно ждать, что боли «пройдут сами», — лучше не теряя времени обратиться к врачу и разобраться с проблемой.
Товары по теме: [product strict=" диклофенак"]( диклофенак), [product strict=" ацеклофенак"]( ацеклофенак), [product strict=" толперизон "]( толперизон), [product strict=" тизанидин-тева, ТИЗАЛУД, СИРДАЛУД, тизанил"]( тизанидин)
МКБ-10
M53.3 Крестцово-копчиковые нарушения, не классифицированные в других рубриках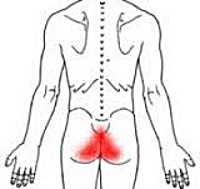


Особенности лечения: слабительные препараты
Подобрать подходящий препарат поможет врач. Он учтет общее состояние здоровья, причину запоров, возраст и другие особенности пациента. Некоторые средства имеют строгие противопоказания, поэтому лучше не прибегать к самолечению.
По механизму действия выделяют несколько групп слабительных препаратов:
- средства, химически раздражающие рецепторы слизистых кишечника;
- препараты, вызывающие механическое раздражение рецепторов кишечника;
- лекарства, которые размягчают каловые массы и облегчают их продвижение в кишечнике.
По эффективности выделяют послабляющие, средней силы действия и драстические препараты. Первый вариант во многих случаях является оптимальным, поскольку стимулирует опорожнение кишечника калом, близким по консистенции к нормальному.
Со слабительными нужно быть особенно осторожными: они вызывают бурную перистальтику кишечника, многократный жидкий стул. Это чревато электролитными нарушениями, обезвоживанием, потерей белка и другими серьезными осложнениями.
Растительные слабительные считаются оптимальным вариантом в тех случаях, когда требуется длительная терапия запоров. Одно из эффективных растительных средств — британский препарат «Фитомуцил Норм». В нем нет сенны, поэтому он не вызывает привыкания. Действие препарата основывается на оболочке семян подорожника Psyllium и мякоти плодов сливы домашней: натуральные компоненты способствуют размягчению и естественному, бережному выведению каловых масс.
Растительные волокна превращаются в слизистый гель, что способствует деликатному опорожнению. Средство восстанавливает нормальный стул предсказуемо, не вызывает болей и спазмов.

Растительные слабительные на основе сливы — метод борьбы с запором
Общие сведения
Анокопчиковый болевой синдром – заболевание, основным признаком которого является упорная боль в промежности, в области анального отверстия и копчика. Является является полиэтиологической патологией, что говорит о многообразии вероятных факторов его возникновения. Объединяет в себе такие клинические проявления, как анизм, прокталгии, анальные невралгии, аноректальные боли, кокцигодиния. В связи с определенными трудностями по выявлению причины и выбору мер этиологического лечения, излечение анокопчикового болевого синдрома представляет собой тяжелую, порой неразрешимую задачу.

Причины
Как правило, боли при кокцигодинии не связаны с изменениями погоды, заболеваниями мочеполовой системы, остеохондрозом и спондилёзом. Анокопчиковая боль может быть следствием:
- ушиба или перелома копчика (как свежих, так и возникших в прошлом, иногда довольно давно);
- расстройств функционирования нервно-мышечной системы тазового дна и ретроанальной зоны;
- патологии костей таза и нижнего отдела позвоночника, заболевания позвоночного столба с выраженным неврологическим компонентом;
- заболеваний прямого кишечника (геморрой, анальная трещина, проктит и парапроктит, сигмоидит и др.), в том числе и пролеченных,
- тяжело протекавших родов, опущения промежности;
- психоэмоциональных переживаний (иногда больным кокцигодинией требуется консультация психотерапевта или психиатрическая помощь);
- расстройств стула (хронические запоры или диареи), склонность к длительному сидению в туалете.
Причины болей
Боли внизу живота чаще всего связаны со скоплением каловых масс в кишечнике. Фекалии приводят к растяжению стенок кишки, сдавливают нервные окончания, в связи с чем возникают режущие, ноющие, спазмообразные боли. Кал больше склонен застаиваться в слепой, сигмовидной, прямой кишке — нижних отделах. Плотные каловые массы раздражают слизистые оболочки и приводят к микроповреждениям. Поясница болит при запоре по этой же причине: скопление каловых масс приводит к сдавливанию окружающих тканей. Однако есть и другие возможные причины, каждую из них рассмотрим подробнее.
Боль в мышцах
Запоры сопровождаются необходимостью натуживания. Один из критериев определения функционального запора — натуживание не менее чем в четверти случаев дефекации. Напряжение мышц брюшного пресса может быть и постоянным. Возникающие боли сродни ощущениям после хорошей тренировки: болеть могут и живот, и поясница.

Боль в поясничных мышцах при запоре
Боль при беременности
Запор нередко сохраняется всю беременность. При этом нагрузка на внутренние органы женщины возрастает: растущая матка и скопившиеся каловые массы сдавливают ткани, вызывая боли в мышцах спины. Ситуацию усугубляет нагрузка на позвоночник по мере увеличения плода.
Сопутствующие заболевания
Боли в животе и пояснице при запорах иногда бывают связаны с некоторыми заболеваниями. Затрудненная дефекация в некоторых случаях лишь один из симптомов различных заболеваний пищеварительной системы и не только.
Сочетание проблем с опорожнением и болевых ощущений внизу живота и пояснице порой является следствием тех или иных заболеваний:
- хронических воспалительных заболеваний органов малого таза: сальпингоофорита, периаднексита и др.;
- доброкачественных образований, например кисты яичника;
- проблем со стороны органов мочевыводящей системы: опухоли мочевого пузыря, пиелонефрита, пиелоэктазии и пр.;
- патологий желудочно-кишечного тракта: колитов, дивертикулеза, полипоза;
- заболеваний соединительной ткани: дерматополимиозита, системной склеродермии;
- нарушений со стороны нервной системы: рассеянного склероза, опухолей нервной ткани, посттравматических повреждений и пр.
Мы видим, что сочетание запоров и болевых ощущений указывает на многие патологии, и они не всегда связаны с нарушениями работы кишечника. Важно понимать, что острые боли — повод получить срочную медицинскую помощь. При ноющих, умеренных болях необходимо посетить врача планово. Если есть основания подозревать болезнь, важно обратиться к терапевту. Он направит на дальнейшее обследование или порекомендует посетить специалиста узкого профиля. Не игнорируйте периодические диспансеризации и всегда обращайте внимание на общее самочувствие.
Интоксикация
Если тянет низ живота и поясницу при запоре, а самочувствие оставляет желать лучшего, возможно, это проявление интоксикации. Признаки отравления развиваются по мере увеличения срока нахождения каловых масс в организме. Так, при трехдневном или четырехдневном запоре дают о себе знать выраженные симптомы:
- потливость;
- слабость;
- головокружение;
- выраженные боли в мышцах, разных областях живота;
- тошнота;
- потеря аппетита.
У некоторых людей незначительно повышается температура тела, до 37–37,5 °С. Боли в мышцах — довольно частое проявление интоксикации.
Методы профилактики
Чтобы предупредить запор и связанные с ним боли, воспользуйтесь следующими рекомендациями. Двигательная активность — лучшая профилактика застойных явлений: старайтесь чаще делать перерывы в работе, приучите себя к утренней зарядке.

Движение — основа профилактики запоров и болей
Стимулировать процесс пищеварения позволит соблюдение диеты и постоянное употребление клетчатки. Благоприятно влияют на перистальтику свежие овощи и фрукты, хлеб из муки грубого помола, каши, семена льна. Следует пить не менее 1,5 л жидкости в сутки. В жаркое время года объем выпиваемой воды можно увеличить.
Сдерживать позывы к дефекации очень вредно. Постарайтесь организовать свой день таким образом, чтобы беспрепятственно посещать туалет по мере необходимости. В противном случае риск развития запора будет высоким.
Читайте также:


