Санаторно курортное лечение при пневмонии
Пневмония – воспалительное заболевание легочной ткани, сопровождающееся поражением дыхательных путей (респираторных отделов дыхательной системы). Инфекционный процесс провоцирует развитие дыхательной недостаточности, нарушение кровотока, снижение содержания кислорода в крови. При отсутствии эффективного лечения со временем развиваются застойные явления в легких и бронхах, нарушаются вентиляционная и дренирующая функция органов дыхания.
Период восстановления после успешно пройденной терапии составляет от полугода до 18 месяцев. Длительность реабилитационного периода зависит от формы перенесенной пневмонии и степени изменений в легочных тканях. Восстановление после воспаления легких представляет собой индивидуальную программу, составленную терапевтом и пульмонологом. Задачами реабилитации являются:
- устранение остаточных явлений;
- восстановление дыхательной функции легких;
- предупреждение развития осложнений (пневмофиброз, плеврит, гипоксемия, пиопневмоторакс и другие);
- устранение побочных явлений, связанных с действием антибиотиков (нарушение микрофлоры желудочно-кишечного тракта, активизация грибковых возбудителей, аллергические реакции);
- укрепление иммунитета;
- диетическое питание.
Все составляющие реабилитационной программы представляют одинаковую важность для полного восстановления здоровья пациента. В этот комплекс входят специальная диета, физиотерапия, дыхательная гимнастика, лечебная физкультура, ингаляции. Только при пунктуальном соблюдении врачебных предписаний можно устранить последствия пневмонии, в том числе протекавшей в тяжелой форме. Рассмотрим по порядку наиболее важные аспекты реабилитации.
Санаторно-курортное лечение и реабилитация при пневмонии

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Реабилитация больных, перенесших острую пневмонию, осуществляется в 2, 3 или 4 этапа:
- стационар → поликлиника;
- стационар → реабилитационное отделение → поликлиника;
- стационар → реабилитационное отделение → санаторий → поликлиника.
При нетяжелой мелкоочаговой пневмонии реабилитация больных ограничивается лечением в стационаре и наблюдением в поликлинике. В реабилитационный центр (отделение) направляются больные, у которых в остром периоде было установлено распространенное поражение (долевое, полисегментарное, двустороннее) с выраженной интоксикацией, гипоксемией, а также лица с вялым течением пневмонии и с осложнением.
Основная задача реабилитации больных - устранение морфологических нарушений, восстановление функции органов дыхания и кровообращения.
В реабилитационном отделении (поликлинике) медикаментозная терапия (антибактериальная и противовоспалительная) назначается только по индивидуальным показаниям.
Основой реабилитационных мероприятий являются немедикаментозные методы воздействия: ЛФК, дыхательная гимнастика, массаж, физиотерапия, климатолечение, аэротерапия, гидротерапия.
Реабилитация считается эффективной, если нормализуются функциональные и иммунологические показатели, отсутствует временная нетрудоспособность по основному заболеванию в течение года, снижается число дней временной нетрудоспособности по ОРЗ.
Больные, перенесшие пневмонию, направляются в местные санатории, а также на климатические курорты с сухим и теплым климатом (Ялта, Гурзуф, Симеиз, Юг Украины - Киевская, Винницкая области).
Лица, перенесшие пневмонию, но страдающие астенизацией, направляются на курорты с горным климатом (Кавказ, Киргизия, Алтай). Из курортов и санаториев республики Беларусь рекомендуются санаторий "Беларусь" (Минская область), "Буг" (Брестская область), "Алеся" (Брестская область).
Как известно, выделяют пять групп лиц, подлежащих диспансерному наблюдению:
- практически здоровые;
- "угрожаемые контингенты" (подверженные риску заболевания);
- подверженные частым заболеваниям;
- страдающие хроническими заболеваниями (стадия компенсации);
- страдающие хроническими заболеваниями (стадия декомпенсации), инвалиды.
Больные, перенесшие пневмонию и выписанные с клиническим выздоровлением (нормализация рентгенологических и лабораторных данных, должны наблюдаться по 2-й группе диспансерного учета в течение 6 месяцев. Первое обследование назначают через 1 месяц, второе - через 3 месяца, третье - через 6 месяцев после выписки из стационара. Диспансерное обследование включает клинический осмотр, общий анализ крови, исследование крови на С-реактивный белок, сиаловые кислоты, фибриноген, серомукоид, гаптоглобин.
При отсутствии патологических изменений переболевший пневмонией переводится в 1-ю группу, при наличии отклонений от нормы он остается во 2-й группе диспансерного учета в течение года для проведения дальнейших оздоровительных мероприятий.
Больные, перенесшие пневмонию с затяжным течением, а также больные, выписанные из стационара с остаточными изменениями в легких, увеличенной СОЭ и биохимическими изменениями в крови, наблюдаются по 3-й группе диспансерного учета в течение года с посещением врача через 1, 3, 6 и 12 месяцев после выписки из стационара (с полным клиническим и лабораторным обследованием). По показаниям назначаются консультации фтизиатра, онколога. Полностью выздоровевший переводится в 1-ю диспансерную группу, а при сохранении рентгенологических изменений в легких (тяжистость, усиление легочного рисунка) - во 2-ю.
Во время диспансерного наблюдения проводится комплекс лечебно-профилактических мероприятий (ежедневная утренняя гимнастика, дыхательные упражнения, массаж, сауна, при необходимости - физиотерапия, рекомендуется прием адаптогенов и других лекарственных средств, повышающих иммунную и общебиологическую реактивность).

[1], [2], [3], [4], [5], [6], [7]
Диетическое питание
В рацион питания переболевших воспалением легких включаются продукты, богатые белками, витаминами, микроэлементами, антиоксидантами.
Для восстановления слизистой оболочки важно, чтобы в пище содержалось достаточное количество витамина А, источником которого является морковь, петрушка, тыква.
Для выведения токсинов из организма показано обильное питье (травяные чаи, минеральная вода, натуральные соки).
Кладезь витаминов, сильнейшие антиоксиданты и природные стимуляторы иммунитета – брокколи, брюссельская капуста, шпинат, репа, редька.
Сливочное масло содержит витамины А и Е, укрепляющие легочную ткань и способствующих выведению мокроты.
В состав меда входят все важные витамины и микроэлементы, активизирующие газообмен, разжижающие слизь, облегчающие кашель.
Мясо (употреблять в отварном или тушеном виде), печень – источники белков, витаминов группы B.
Рыба и морепродукты – важная составляющая рациона пациентов, переболевших пневмонией. В рыбе больше всего жирных кислот Омега-3 и витамина D, которые повышают сопротивляемость организма к инфекциям, укрепляют иммунитет, улучшают газообмен в органах дыхания.
Свекла, гранаты, введенные в рацион пациента, повышают уровень гемоглобина в крови, творог и сыр – содержат кальций, который оказывает благотворное влияние на поврежденные ткани легких, улучшает нервно-мышечную проводимость, повышает сопротивляемость инфекциям.
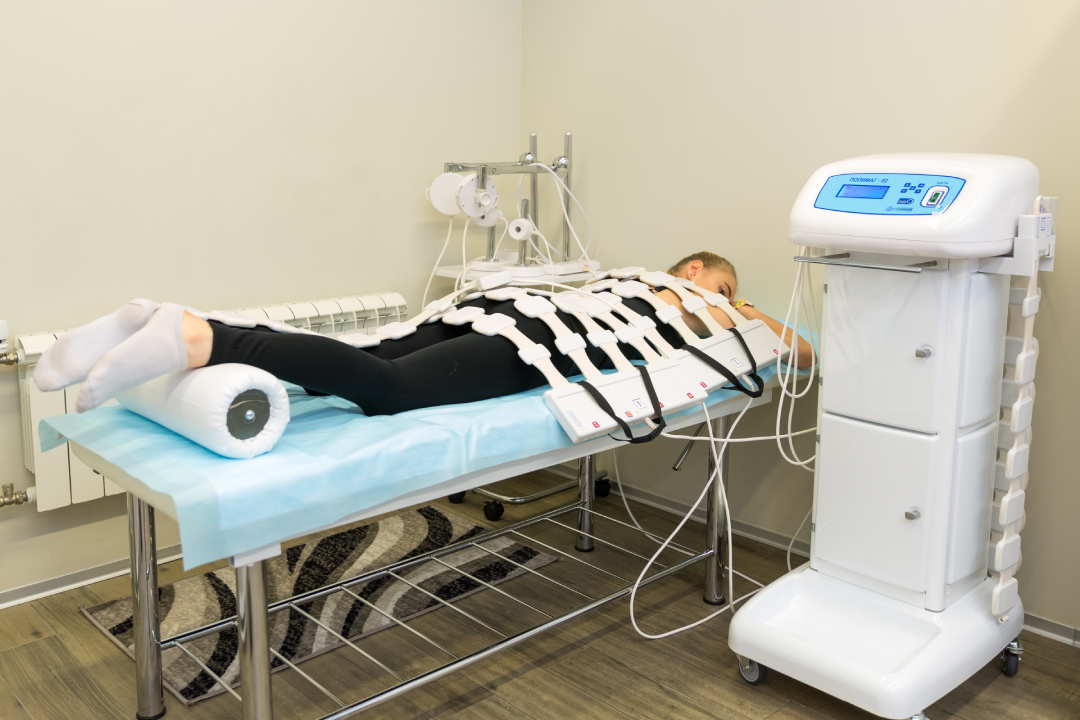
Физиотерапия
Физиотерапия – важнейшая составляющая реабилитационной программы. В рамках медицинской реабилитации после внебольничной пневмонии используют несколько видов физического лечения, где каждое направление решает определенные задачи:
- Лечение токами (диадинамотерапия и амплипульстерапия) назначают при длительно протекающем воспалительном процессе. Улучшение качества дыхания достигается за счет восстановления активности легочного кровотока, функциональности мерцательного эпителия бронхов, укрепления тонуса мышц грудного отдела позвоночника. В рамках программы используют ОН, ОР, КП токи в определенной последовательности, с периодическим усилением.
Областью воздействия динамических и синусоидальных модулированных токов является промежуток между лопатками, зона очагового поражения, участок проекционного расположения надпочечников. Курс реабилитационного лечения включает 6–12 процедур, в зависимости от характера и степени осложнений. Продолжительность одной процедуры – от 8 до 10 минут.
- Магнитотерапия (низкочастотная). Метод лечения предназначен для устранения остаточных явлений и активизации кровотока в альвеолярных структурах, а также для улучшения межклеточного обмена. Область направления излучения – продольная или поперечная проекция легких. Продолжительность одной процедуры варьирует от 15 до 30 минут, курс лечения длительный и включает до 20–25 процедур. Низкочастотную терапию пульмонолог может назначить через 1–2 месяца повторно, если возникнет необходимость.
- Индуктотермия (высокочастотная магнитотерапия) – метод реабилитации, применяемый в отношении пациентов, принесших прикорневую или центральную пневмонию. Данный вид лечения уменьшает мышечную напряженность, частоту и силу спазмов в бронхах, стимулирует отделение мокроты, улучшает отток лимфы и микроциркуляцию в тканях. Уже через три процедуры наблюдается положительный эффект, связанный с уменьшением выраженности воспалительного процесса, расслаблением мышц, улучшением вентиляционной функции бронхов. Продолжительность одной процедуры составляет 10–15 минут, курс лечения состоит из 12 процедур. Сеансы проводится ежедневно, или через день.
- Лазеротерапия в инфракрасном спектре – основана на лечебном действии лазерного излучения низкой интенсивности. Основные эффекты от воздействия лазера – повышение эффективности усвоения лекарственных средств, устранение спазмов мускулатуры бронхов, усиление иммунной защиты. В программах восстановления пациентов после внебольничной пневмонии используют импульсное излучение мощностью 3–5 Вт частотой 80 Гц. Лазерное излучение направляют последовательно в несколько зон (середина грудины, область между лопатками, локализация очага воспаления). Продолжительность одной процедуры – 12 минут, курс состоит из 10 процедур.
- Ультразвуковая терапия– основана на воздействии ультразвука частотой 880 кГц. Излучение проецируется на зоны поражения в органах дыхания, верхние и центральные отделы позвоночника. Результатом терапии является уменьшение интенсивности бронхиальных спазмов, предотвращение образование спаек в области плевры, уменьшение отеков за счет деполимеризации гиалуроновой кислоты.
- Лечение теплом – аппликации из парафина, озокерита, грязей. Мягкое тепловое воздействие способствует рассасыванию инфильтратов, улучшению кровоснабжения, предупреждению образования спаек. Процедура оказывают благоприятное воздействие на организм в целом, вызывает приятные тактильные ощущения.

Несколько слов об ингаляциях
Лечение дыхательных органов предусматривает назначение ингаляций. Это введение в легкие традиционных лекарств и природных компонентов, обладающих целебным воздействием.
Состав лечебной смеси выбирается с учетом характера заболевания (тотальное или очаговое поражения), степени тяжести патологии, типа возбудителя (бактерии, вирусы, грибки, простейшие микроорганизмы), физического состояния пациента на момент начала восстановительного периода.
Введение препаратов осуществляются с помощью специальных аппаратов (ингаляторы ультразвуковые или небулайзеры, работающие от компрессора). Дисперсные частицы проникают в альвеолярные структуры, ткани легких и бронхов, оказывая заданное в рамках терапии воздействие.
Одна из главных задач ингаляций – очищение бронхов от слизи и токсинов, разжижение и выведение мокроты. Для достижения этой цели применяют паровые ингаляции с отваров трав (подорожник, мать-мачеха, шалфей). Для устранения бронхиальных спазмов подготавливают мелкодисперсную смесь с бронхолитином, солутаном, корнем алтея, термопсисом. Ингаляции особенно эффективны при проведении в комплексе с другими методами реабилитации.
Дыхательные упражнения и ЛФК
Дыхательная гимнастика и лечебная физкультура направлены на увеличение объема легких, устранение одышки, восстановление физической формы, соответствующей возрасту. Программы составляются строго индивидуально с учетом характера заболевания, возраста, сопутствующих патологий, относительных противопоказаний. В курс реабилитации входят упражнения на развитие грудных мышц, дыхательный комплекс с чередование циклов «вдох-выдох» в разных режимах, кардиотренировки.
Для общего укрепления здоровья, улучшения газообмена и вентиляции легких в программу восстановления включают быструю ходьбу (утро, вечер), бег трусцой, плавание (по возможности).
Массаж
Массаж грудной клетки спины – классический метод восстановления легочных функций и общего укрепления организма. Правильно выполненный массаж оказывает исключительно благотворное воздействие на организм в целом и органы дыхания в частности. Главный положительный эффект – местное усиление кровообращения, благодаря которому улучшается дыхательная функция, усиливается отхождение мокроты, купируется нервное возбуждение. Пациент чувствует приятное расслабление, тепло в области грудной клетки, избавление от мышечной скованности.
Перед назначением массажа врач внимательно обследует состояние кожных покровов, чтобы избежать травмирующего воздействия на родинки и прочие новообразования. Во время массажа специалист применяет приемы растирания, растяжения, разминания, вибрации, похлопывания между лопатками, под ключицами и в надключичной области. В среднем, после пневмонии назначается 10–12 сеансов.
Общие противопоказания к физиотерапии и массажу
Реабилитационный курс всегда составляется с учетом противопоказаний. Тепловые процедуры и некоторые методы физиотерапии нельзя проводить при диагнозах:
- сердечная и почечная недостаточность в стадии декомпенсации;
- злокачественная гипертония;
- онкологические патологии;
- глаукома;
- псориаз;
- некоторые аутоиммунные заболевания;
В каждом случае врач тщательно оценивает состояние здоровья, комплекс абсолютных и относительных противопоказаний для составления индивидуальной программы реабилитации после недавно перенесенной пневмонии.
«Профмедцентр» предлагает пройти реабилитацию жителям Воронежа, перенесшим пневмонию. Мы проведем диагностику и назначим схему восстановления, учитывая показатели здоровья и особенности заболевания. Наша клиника располагает самым современным аппаратным оборудованием для физиотерапевтических процедур и лекарственными средствами последнего поколения.
Где пройти реабилитацию после пневмонии
Для того, чтобы процесс восстановления после бронхолегочных заболеваний был успешным, требуются хорошие условия, свежий воздух и медицинское сопровождение. Всё это доступно в санатории «Урал», расположенном в живописном месте, среди лесов. Наличие свежего воздуха, насыщенного фитонцидами, играете немаловажную роль в процессе реабилитации, поскольку организм часто испытывает кислородное голодание.
Комплексные программы восстановления после пневмонии также включают:
- бальнеологические процедуры, основанные на целебных качествах минеральной воды «Уралочка»;
- лечение сапропелевыми грязями озера Подборное;
- баротерапию для устранения признаков кислородного голодания;
- ингаляцию лекарственными травами;
- спелеотерапию – лечение в соляной комнате;
- применение лечебной дыхательной гимнастики для устранения одышки;
- различные виды массажей;
- занятия плаванием, скандинавской ходьбой, аквааэробикой.
Помимо физического восстановления, большое значение имеет нормализация психологического состояния пациента. Многие из них испытывают повышенную тревожность, приступы панических атак, вызванных опасением за свое здоровье и самочувствие близких людей.
Психологическая реабилитация в нашем санатории достигается использованием собственных лечебных источников, благоприятным воздействием окружающей природы, доброжелательной атмосферой оздоровительного учреждения. Эти факторы помогают устранить симптомы депрессивного состояния и вернуть человеку уверенность в себе.
Реабилитация после пневмонии
Пневмонии, вызванные бактериальными, грибковыми или вирусными возбудителями, могут иметь тяжелые последствия для организма. Даже при легкой форме и благоприятном течении болезни пациенту требуется длительная реабилитация.
В период пандемии коронавируса большое значение имеет не только успешное лечение, но и дальнейшее восстановление деятельности органов дыхания, а также укрепление иммунной системы организма. Пневмония, как осложнение коронавируса, приводит к формированию дыхательной недостаточности, развитию уплотнения легких по типу «матового стекла».
Пациенты, перенесшие вирусное воспаление легких, даже при отрицательном тесте отмечают сильную усталость, ломоту в мышцах, головокружение, одышку при незначительном физическом напряжении, отсутствие обоняния и вкуса. Эти признаки могут сохраняться в течение длительного времени, а пониженный иммунитет делает организм человека беззащитным перед другими инфекционными заболеваниями.
Особенно опасны последствия вирусной пневмонии у пациентов, страдающих хроническими заболеваниями сердечно-сосудистой системы, печени, почек, органов дыхания и эндокринной системы (например, сахарный диабет).
Что нужно для реабилитации после пневмонии
Для успешного восстановления после бронхолегочных заболеваний применяются специально разработанные комплексные лечебно-оздоровительные программы. Они включают медикаментозное лечение, комплекс упражнений дыхательной гимнастики, использование ингаляций и различных физиотерапевтических процедур. Восстановление в период после пневмонии подразумевает контроль за уровнем кислорода в клетках и тканях, артериальным давлением и состоянием легких.
Цели восстановительных программ после перенесенного заболевания:
- обеспечить нормальную деятельность легких;
- улучшить питание и кровообращение в легочных тканях;
- восстановить мышечную силу;
- вернуть пациенту работоспособность и физическую выносливость;
- устранить симптомы хронической усталости, бессонницы;
- нормализовать психо-эмоциональное состояние.
Для возвращения к обычному образу жизни пациенту понадобится немало времени. Период реабилитации проходит под наблюдением врача, однако, в условиях пандемии это не всегда возможно.
Почему переболевшим ковидом стоит ехать в санаторий

Даже спустя год после начала пандемии у нас осталось множество вопросов о коронавирусе. Какие последствия он имеет на организм? Что делать после того, как переболел? Что из себя представляет реабилитация и как она различается для разной степени тяжести болезни? На эти и другие вопросы ответит заведующая отделением физиотерапии санатория «Дюны» Марина Косарева. А о бонусной программе расскажет коммерческий директор Николай Калыгин.
Марина Ивановна, хочу начать с общего, но очень важного вопроса. Нужно ли восстанавливаться после коронавируса, даже если переболел им в легкой форме? И как?
- Как правило, легкой формой болеют молодые люди. Нарушения могут быть незаметны: были случаи, когда при легких формах ковида КТ показывала признаки пневмонии. Кроме того, даже у молодых, кто переболел в легкой форме, в будущем возможны осложнения.
Директор НИИ урологии и интервенционной радиологии имени Н.А. Лопаткина, профессор Олег Аполихин предостерегает: коронавирус влияет на репродуктивную функцию мужчин: снижает продукцию тестостерона и в перспективе может привести к бесплодию. Профессор рекомендует молодым людям регулярно проводить динамический мониторинг репродуктивной функции. У женщин же может развиться гипоксия эндометрия матки, что увеличивает риск тяжелого течения беременности.
Аполихин рекомендует принимать витамин C, цинк, каратиноиды — эти вещества защищают функцию клетки. В первую очередь это Ацетил L-карнитин, Цитофлавин, препараты пангамовой кислоты. Обязателен витамин Д3 — он влияет на содержание кальция, иммунную систему, гормоны.
Задача реабилитации — восстановление работы органов и систем. Поэтому, резюмирую вышесказанное: да, после любой формы коронавируса нужна реабилитация, чтобы не допустить развитие фатальных для организма последствий.
Есть ли какой-то срок, в который надо пройти реабилитацию после коронавируса?
- Сроки реабилитации определяются течением болезни. Реабилитация начинается еще в больничной палате — это первый этап. Второй этап — стационар. Третий — поликлиника и санаторное лечение.
В санаторий можно ехать, когда нет острого процесса, угрожающих состояний со стороны сердечно-сосудистой системы, человек может сам себя обслуживать, физически активен. При легкой форме коронавируса санаторное лечение, опять же повторюсь, будет эффективной профилактикой нежелательных последствий.

Из чего состоит реабилитация от ковида и какие программы есть конкретно в санатории «Дюны»?
- Санаторно-курортная путевка включает в себя медицинскую, психологическую и социальную реабилитацию. Среди наших задач — восстановление функции легких, сердечно-сосудистой системы, улучшение микроциркуляции крови и микрососудистого кровообращения, повышение кислорода в крови, восстановление мышечной силы, а также баланса и координации движений, повышение толерантности к физическим нагрузкам, улучшение психо-эмоционального состояния и восстановление сна.
Различаются ли ваши программы в зависимости от степени тяжести перенесенной болезни?
- Лечение для каждого пациента мы подбираем индивидуально. Обращаем внимание на выраженность основного синдрома и дополняем программу процедурами общего воздействия.
Расскажите поподробнее о процедурах по реабилитации после COVID-19 и о том, как именно они помогают в восстановлении организма?
- При коронавирусе в первую очередь нарушается альвеолярно-тканевый обмен: весь организм находится в состоянии гипоксии — недостаточно снабжен кислородом. Для уменьшения остаточных воспалений в легких мы назначаем физиотерапию (УВЧ, электрофорез, ультрафонофорез, лазеротерапию), дыхательную гимнастику, ЛФК, массаж грудной клетки.
Для восстановления сердечно-сосудистой системы ключевая процедура — озонотерапия. Она улучшает содержание кислорода в крови и уменьшить воспалительные процессы в организме. Возможно три способа введения озона: внутривенно (через капельницу), подкожно (мезотерапию) и с помощью клизм. При внутривенном введении уже после первой процедуры уходят головокружения, тяжелые утренние подъемы. Но у этого способа есть противопоказания: специалист определит, подходит ли он конкретному пациенту.
Также эффективная процедура восстановления — сухие углекислые ванны. Углекислота улучшает работу сердечной мышцы, кровообращение, активизирует подкорковые системы головного мозга, которые возбуждают дыхание. Кроме того, сухие углекислые ванны не имеют противопоказаний.
Положительное действие на организм имеет лазеротерапия — накожное облучение крови. Закрепляем эффект кислородными коктейлями.
Для улучшения кровообращения в самых мелких сосудах мы используем магнитотерапию. Если состояние пациента позволяет, назначаем гидротерапию — ножные или полноценные ванны: соляные, скипидарные, хвойные. Последние также очень хороши для восстановления обоняния.
Для улучшения психо-эмоционального состояния используем транскраниальную электростимуляцию (ТЭС). Процедура похожа на электросон: электроды подключаются на область лба и затылка и подают электронные колебания здоровой нервной клетки. Очаги воспаления подстраиваются под эти колебания. Результат: улучшается сон, снижается болевой синдром, нормализуется работа надпочечников, щитовидной железы, половых органов.
Для иммуномодуляции подойдут соляные пещеры, ультрафиолетовое облучение и массаж.
Верно ли, что после ковида нужна не только медицинская, но и психологическая реабилитация.
- Совершенно верно. Одно из последствий перенесенного коронавируса — тревожный синдром. Организм входит в состояние устойчивого стресса: психоэмоциональное истощение может привести к астении. Поэтому основную терапию мы дополняем ландшафтотерапией, фиточаем.
Рекомендуется ли после ковида ходить на фитнес, в баню? Через какое время после выздоровления?
- Можно, если состояние пациента позволяет. Для восстановления рекомендуются аэробные нагрузки, которые направлены не на выносливость (как анаэробные), а на повышение тонуса и силы. Фитнес, пилатес, йога, дыхательная гимнастика, скандинавская ходьба показаны для восстановления после коронавируса. Также на территории санатория действуют три маршрута для терренкура — прогулок по пересеченной местности. Они различаются по дистанции (450, 780 и 990 метров) и покрытию — асфальт, гравий, песок.
Бани оказывают тренирующий эффект для системы терморегуляции.
Нужна ли какая-то специальная диета при реабилитации после коронавируса и включена ли она в вашу программу?
- При коронавирусе происходит повреждение ЖКТ, поэтому меню программы реабилитации после COVID-19 должно состоять из продуктов и блюд, которые не нагружают ЖКТ. Меню мы составляем по заказной системе и рекомендациям врача.
Какие меры вы принимаете для профилактики COVID-19?
- Соблюдаем все рекомендации Минздрава, Роспотребнадзора. Внутренний регламент работы санатория в условиях распространения COVID-19 включает в себя масочно-перчаточный режим для сотрудников и регулярную сдачу ими тестов на коронавирус, ежедневную уборку дезсредствами дважды в день, обработку кабинетов физиотерапии трижды в день, одноразовые средства, соблюдение дистанции, обработку рук, проветривания, лампы ДЕЗАР и т. д.

Благодарим Вас, Марина Ивановна, желаем успехов. А теперь поговорим с коммерческим директором санатория «Дюны» Николаем Калыгиным. Николай, расскажите, как забронировать у вас проживание?
За какой срок стоит бронировать отдых?
- Есть те, кто бронирует номер на сентябрь уже в марте. Если брать в среднем, то оптимально бронировать за месяц, в крайнем случае — за две недели.
Есть ли у вас кэшбек-программа? Принимает ли санаторий участие в Государственной программе субсидирования поездок по России?
- Да, есть. По программе держатели карт «Мир» могут получить возврат 20% от стоимости отдыха или лечения в санатории в период с 18 марта до 30 июня 2021 года.
Почему еще стоит бронировать у вас?
- В нашем распоряжении современная лечебная база, закрытая территория, 40 гектаров соснового парка, транспортная доступность — всего 50 минут от Петербурга, расположение прямо на берегу Финского залива, с просторным песчаным пляжем. Здесь же недалеко расположен видовой ресторан «Калипсо». Обстановка в стиле «Прованс» идеально располагает к душевному вечеру или стильному семейному торжеству.
Возрастная категория сайта 18 +
Реабилитация после COVID-19 и вирусной пневмонии
Реабилитация показана пациентам, которые испытали тяжёлые респираторные и лёгочные проявления коронавирусной инфекции независимо от того, где была перенесена болезнь — дома или в стационаре.
После перенесённой болезни необходимо восстановить не только дыхательные функции.
Реабилитация направлена на улучшение общего физического и психологического состояния человека в целом, профилактику хронических форм заболеваний лёгких.
Реабилитация необходима, если присутствуют или нарастают последствия после перенесенной коронавирусной инфекции или инфекционной пневмонии:
- Одышка;
- Нарушение дыхательной функции;
- Постоянная слабость, усталость;
- Нарушения артериального давления (гипертония или гипотония);
- Ухудшение памяти, снижение работоспособности;
- Депрессивное состояние.
- Стабильные показатели сатурации кислорода;
- Отсутствие прогрессирования дыхательной недостаточности;
- Исключение прогрессирования заболевания по результатам КТ;
- Не ранее чем через 1 месяц после выписки из стационара;
- Пациенты, с оценкой по ШРМ 3-2 балла (3 этап);
- Пациенты, имеющие реабилитационный потенциал.
Результаты, которых пациент может достичь после реабилитации:
Важно!
Достаточно раннее и комплексное реабилитационное лечение позволяет снизить риски обострения и прогрессирования хронических лёгочных болезней.
| Диагностика | |
|---|---|
| Вид обследования | Количество обследований |
| Прием врача терапевта | 3 |
| Консультация врача ЛФК, методиста ЛФК | 2 |
| Консультация врача психотерапевта | 1-2 |
| Консультация врача физиотерапевта | 1 |
| Консультация врача-эндокринолога (при наличии СД) | 1-2 (по показаниям) |
| Анализ крови клинический | 1(повторно по показаниям) |
| Анализ мочи общий | 1(повторно по показаниям) |
| Глюкоза крови | 1(повторно по показаниям) |
| ЭКГ | 1-2 |
| УЗИ плевральной полости (по показаниям) | 1 |
| Сатурация O2 (Пульсоксиметрия) | 3 |
| Лечебный комплекс | |
| Процедуры общего воздействия | |
| Диетотерапия | 14 |
| Лечебная гимнастика (физические упражнения и дыхательная гимнастика) | 10 |
| Скандинавская ходьба | 10 |
| СУВ по методике или минеральные ванны (через день) | 10 |
| Галотерапия | 10 |
| Ингаляционная терапия (амброксол, лазалван, бронхолитики) | 10 |
| Пилоидотерапия | 6 |
| Оксигенотерапия (по показаниям) | 10 |
| Процедуры местного воздействия | |
| Лечебный массаж грудной клетки | 7 |
| Магнитотерапия низкочастотная | 6 |
| НИЛИ (Лазеротерапия или Светолечение «Биоптрон» | 8 |
| Массаж стоп механический | 10 |
| Реллаксариум с травами | 10 |
Лечащий врач делает выбор вида лечения из данной программы индивидуально для каждого пациента, в зависимости от индивидуального состояния, сопутствующих заболеваний.
Свернуть
| Диагностика | |
|---|---|
| Вид обследования | Количество обследований |
| Прием врача терапевта | 2 |
| Консультация врача ЛФК, методиста ЛФК | 2 |
| Консультация врача психотерапевта | 1 |
| Консультация врача физиотерапевта | 1 |
| Консультация врача-эндокринолога (при наличии СД) | 1 (по показаниям) |
| Анализ крови клинический | 1(повторно по показаниям) |
| Анализ мочи общий | 1(повторно по показаниям) |
| Глюкоза крови | 1(повторно по показаниям) |
| ЭКГ | 1 |
| УЗИ плевральной полости (по показаниям) | 1 |
| Сатурация O2 (Пульсоксиметрия) | 2 |
| Лечебный комплекс | |
| Процедуры общего воздействия | |
| Диетотерапия | 7 |
| Лечебная гимнастика (физические упражнения и дыхательная гимнастика) | 5 |
| Скандинавская ходьба | 5 |
| СУВ по методике или минеральные ванны (через день) | 5 |
| Галотерапия | 7 |
| Ингаляционная терапия (амброксол, лазалван, бронхолитики) | 5 |
| Пилоидотерапия | 3 |
| Оксигенотерапия (по показаниям) | 7 |
| Процедуры местного воздействия | |
| Лечебный массаж грудной клетки | 5 |
| Магнитотерапия низкочастотная | 3 |
| НИЛИ (Лазеротерапия или Светолечение «Биоптрон» | 5 |
| Массаж стоп механический | 5 |
| Реллаксариум с травами | 5 |
Лечащий врач делает выбор вида лечения из данной программы индивидуально для каждого пациента, в зависимости от индивидуального состояния, сопутствующих заболеваний.
Срок путевки – 7 дней.
Заезд по данной программе возможен не ранее 14 суток после выписки из стационара (или закрытия больничного листа)
Программа реабилитации для пациентов, перенесших пневмонии, в том числе вызванные новой коронавирусной инфекцией (Covid-19)
от 3070 рублей - в стоимость входит лечение, проживание, питание.
Программа специально разработана врачами нашего реабилитационного центра для пациентов перенёсших:
- covid-19
- вирусную пневмонию
- инфекционную пневмонию

Так же данная программа подходит для людей с хроническими заболеваниями верхних дыхательных путей и лёгких:
- бронхиальная астма
- хроническая обструктивная болезнь лёгких
- профессиональные заболевания лёгких
- хронический бронхит
- трахеит
- ларингит
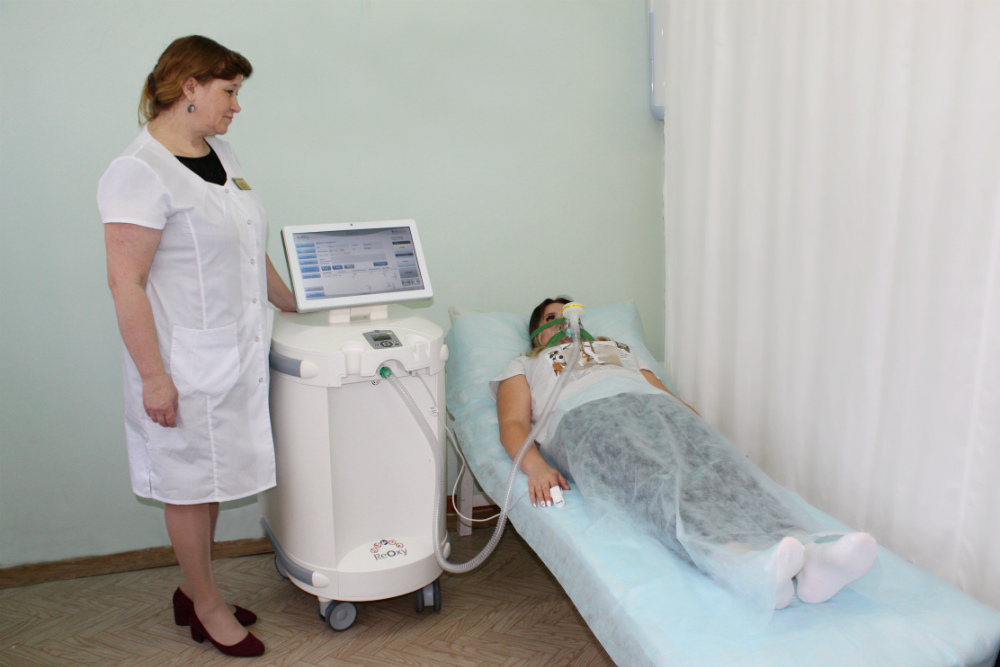
Врачи медицинского центра «Сергиевские минеральные воды» обладают большим опытом работы в реабилитации пациентов после коронавирусной инфекции и перенесших пневмонии.
В 2020 году наши врачи направлялись в г. Москва в ФГБУЗ «Центральная медико-санитарная часть №21, ФГБУ Федеральный клинический центр высоких медицинских технологий, ФГБУ Федеральный центр мозга и нейротехнологий ФМБА России для оказания своевременной медицинской помощи коллегам в борьбе с новой коронавирусной инфекцией Covid 19.
За время действия программы «Реабилитация после Covid-19, вирусных и инфекционных пневмоний» с ноября 2020 года восстановительное лечение в медицинском центре «Сергиевские минеральные воды» успешно прошли 939 пациентов.
Лечебные программы
Преимущества санатория «Урал»
- программы реабилитации после пневмонии разработаны опытными врачами высшей категории;
- используются современные методики лечения и профилактики;
- обеспечивается полное соблюдение эпидемиологической безопасности наших пациентов;
- предоставляются комфортные условия проживания и питания;
- проводится регулярная дезинфекция помещений;
- обеспечивается индивидуальный подход к потребностям каждого пациента;
- предлагаем программы полезного и увлекательного досуга с соблюдением норм противоэпидемической безопасности.
Вирусная пневмония – это большой стресс для организма. Чем раньше начать реабилитационную программу, тем меньше риск долгосрочных последствий. Восстановительные методики в нашем санатории под руководством врачей помогут быстро укрепить иммунитет и вернуться к полноценному образу жизни.
Реабилитация после коронавируса и пневмонии

Восстановление работоспособности, социальной адаптации, функции дыхания и сердечно-сосудистой системы после перенесенной коронавирусной инфекции, в том числе пневмонии, профилактика развития пневмофиброза и дыхательной недостаточности. Коррекция астенического синдрома (упадка сил).
Для кого программа:
Программа предназначена для пациентов, перенесших пневмонию, в том числе инфекцию COVID-19. Мы принимаем на реабилитацию пациентов, имеющих не менее двух отрицательных теста ПЦР (мазок) с интервалом не менее суток и отчетливую клиническую динамику, свидетельствующую о выздоровлении (нормализация температуры тела, отсутствие проявления инфекции: насморка, чихания, заложенности носа, боли в горле, изменений обоняния и вкуса, и т.д.). Если от последнего отрицательного ПЦР при выздоровлении до момента приезда к нам прошло больше месяца, необходимо выполнить анализ ПЦР повторно.
Суть программы:
Выполнение комплекса реабилитационных мероприятий, направленных на восстановление функции легких, нормализацию дыхательных объемов, профилактику развития легочного фиброза, а также укрепление иммунитета и снижение рисков повторных заболеваний и осложнений
После выписки из стационара лечение не заканчивается!
В самом деле, даже если анализы показывают отсутствие инфекционного агента, в том числе коронавируса, это еще не означает, что процесс восстановления дыхательной и сердечно-сосудистой систем произошел полностью. Реабилитация после covid-19 в этом случае только начинается
Большинство пациентов испытывают дискомфорт со стороны дыхательной системы:
• одышку при физической нагрузке, которая мешает выполнению привычных видов деятельности, снижает качество жизни.
• упадок сил, общую слабость, астению, вялость, потливость, снижение умственной работоспособности, трудность концентрации, проблемы со сном,
• утомляемость, плохую переносимость ранее выполнимых объемов физической нагрузки, уменьшение силы отдельных мышечных групп
• похудание, потерю аппетита, или наоборот, набор веса за счет жировых отложений после длительного периода вынужденной гиподинамии;
• ухудшение работы пищеварительного тракта: запоры, поносы, подташнивание, повышенное газообразование;
• боли в мышцах, жжение или покалывание в коже;
• другие разнообразные проявления.
Длительное бездействие ведет к атрофии мышечных клеток, а это способствует ограничению дыхательных движений и усугублению нарушения вентиляции. Так замыкается порочный круг гиповентиляции, происходит хронизация процесса.
Важно: в настоящее время установлено, что описанные негативные проявления могут сохраняться значительно дольше!
Все это требует активной курсовой реабилитации для возвращения к нормальной жизни.

Дело не только в коронавирусной пневомнии
За формирование этих и других болезненных проявлений «отвечает» не только сам вирус как таковой, даже если это тот самый covid-19. Свой вклад вносят также:
• присоединившаяся возможная бактериальная инфекция,
• длительный период обездвиживания, чреватый набором веса, снижением иммунитета и т.д.,
• прием специфических лекарственных средств, в том числе, антибиотиков, оказывающих неблагоприятное влияние на иммунитет и микрофлору кишечника, как следствие, открываются ворота для последующих инфекций,
• стресс, тревога, депрессия, нервно-психологическое перенапряжение, страх за себя, близких, семью, работу и т.д.,
• последствия интубации и ИВЛ (в случае, если была),
• последствия тромбозов в случае covid-пневмонии,
• реакция легочной ткани в ответ на воспаление с формированием пневмофиброза – разрастания соединительной ткани, которая не выполняет функции газообмена, все это может привести к дыхательной недостаточности.
Лонгковид и постковид
В настоящее время среди ученых и врачей есть понимание того, что длительность болезненных проявлений после перенесенного ковида (коронавирусной инфекции) в острой форме может быть значительно длиннее, чем, например, после гриппа и других респираторных инфекций, даже протекающих в тяжелой форме. Этот период может занимать от нескольких недель до нескольких месяцев. Также особенностью коронавирусной инфекции является то, что интенсивность и длительность периода «постковида» не всегда зависит от тяжести острой фазы: восстановление может быть длительным даже в том случае, если болезнь протекала относительно легко.
Есть гипотеза о так называемом «лонгковиде»: предполагается, что у части пациентов вирус может длительно оставаться в организме (например, в макрофагах: клетках, обеспечивающих неспецифическую защиту и участвующих в иммунных реакациях). Такой человек, скорее всего, не заразен для окружающих, но сохраняются условия для длительного вирусного поражения органов и тканей. Кроме того, возможно, если вирус активизируется, это может выглядеть как повторное заражение ковидом, хотя это как бы «обострение» тлеющего процесса.
Под термином «постковид» подразумевается длительная цепочка патологических реакций со стороны нервной, сердечно-сосудистой, пищеварительной систем, соединительной ткани, вызванная коронавирусной инфекцией, хотя сам вирус в организме не определяется. Возникают миокардиты, невропатии, нарушения памяти и мыслительной концентрации, упорные миалгии, поносы/запоры, и т.д., и все это, как правило, на фоне снижения общей работоспособности.
Выход – это реабилитация
Участники программы:
Лечащий врач (терапевт либо кардиолог, реабилитолог), врач-диетолог, психотерапевт (по показаниям), врач и инструкторы ЛФК, врач функциональной диагностики, врач лабораторной диагностики, медицинские сестры постовые и отделения физиотерапии.
Содержание программы:
А. Обследование
- Клинический анализ крови
- ЭКГ
- Суточный монитор ЭКГ (по показаниям)
- Функция внешнего дыхания (ФВД)
- Проба с физической нагрузкой (тест с 6-минутной ходьбой)
- Биохимический анализ крови (креатинин, АЛТ, АСТ, липидный спектр, глюкоза), гликолизированный гемоглобин (для пациентов с СД)
- МНО (при фибрилляции предсердий (мерцательной аритмии) и исходных нарушениях
- Тестирование в динамике (дважды) по шкале астенизации, госпитальной шкале тревоги и депрессии, шкале старческой астении, шкале Frax (риск остеопороза), ВАШ одышки.
Б. Лечение
- Оптимальная медикаментозная терапия (в том числе сопутствующих сердечнососудистых заболеваний).
- Физическая реабилитация (восстановление физической работоспособности, тренировка дыхательной мускулатуры, специальная дыхательная гимнастика ), направленная на:
- повышение эластичности легочной ткани, увеличение жизненной емкости легких и с целью предотвращения прогрессирования фиброза легких и развития дыхательной недостаточности
- постепенное восстановление работы скелетной мускулатуры после периода вынужденной гиподинамии как вследствие ИВЛ, так и ограничения физической активности, связанной с соблюдением режима самоизоляции.
- Физиотерапевтические процедуры по назначению врача улучшают кровообращение, способствуют рассасыванию застойных очагов.
- Психологическая поддержка, при необходимости, медикаментозная коррекция.
- Динамическое врачебное наблюдение.
- Информационная поддержка и обучение, коррекция факторов риска.
Путевка реабилитации после пневмонии не предусматривает однозначного предварительного определения количества и состава процедур, так как эти параметры могут быть определены только лечащим врачом на основе тщательной оценки состояния здоровья пациента с учетом длительности курса реабилитации, наличия показаний и индивидуальных противопоказаний к отдельным процедурам, рисков и т.д.
Новая лечебная программа «Бронхолёгочная реабилитация»
Заболевания бронхолёгочной системы занимают около 40–50 процентов всех болезней современного человека, и сейчас проблема реабилитации дыхательной системы наиболее актуальна для того, чтобы избежать нежелательных последствий перенесённых пневмоний, в том числе после коронавируса (COVID-19).
К бронхолёгочным заболеваниям относятся не только такие серьёзные, как пневмония, бронхиальная астма, эмфизема легких, но и, на первый взгляд, «безобидные» бронхиты, трахеиты, ларингиты.
Лечение бронхолегочных заболеваний - это долгий, кропотливый процесс, требующий комплексного подхода, поэтому очень важно следить за состоянием органов дыхания и вовремя их лечить, даже если это обыкновенное простудное заболевание.
В санатории «Виктория» гостю, приехавшему на программу «Бронхолёгочная реабилитация», на первом этапе будет предложено провести лабораторно-диагностический блок, состоящий из лабораторной диагностики, пульсоксиметрии, исследования функций внешнего дыхания, а также оценки состояния бронхо-легочной и сердечно-сосудистой системы.
Далее врач составит индивидуальную схему лечения, учитывая особенности организма.
Также реабилитация направлена на профилактику обострений хронических форм заболеваний лёгких, улучшение общего физического и психологического состояния человека в целом.
Видео отзывы о программе
Читайте также:



