Как сходить по маленькому после кс
Дизурия – комплекс расстройств мочеиспускания у детей обоих полов. Патологии наиболее подвержены нижние мочевые пути (уретра, мочевой пузырь, предстательная железа).
Общие сведения о заболевании
Эта болезнь чаще является сигналом о том, что у ребенка имеется воспалительно-инфекционный процесс в системе мочеиспускания. Проявляться он может в разных формах: болезненности, частых позывах и др. Заболевание чаще поражает мальчиков. Источник:
Т.В. Сергеева, Н.Н. Картамышева, А.Г. Тимофеева
Практические советы нефролога
// Педиатрическая фармакология, 2008, т.5, №2, с.103-107
У девочек, помимо инфекции, дизурия вызывается вагинитом, неспецифическим воспалением. Для постановки диагноза важно определить, болезнь проявляется в процессе мочеиспускания или после него, когда происходит контакт мочи с влагалищем.
Заболевание может быть временным или хроническим, сопровождающимся обострениями.
Причины появления патологии:
- нарушенная иннервация мочевого пузыря из-за других заболеваний;
- неврологические нарушения;
- болезни органов мочевыводящей системы;
- инфекции;
- сахарный либо несахарный диабет;
- нарушение функции почек, камни в них.
Симптомы
- задержка мочеиспускания, спровоцированная непроходимостью мочевыводящих путей и органов;
- недержание мочи (особенно ночью);
- отсутствие возможности удержать мочу при позыве;
- быстрое, болезненное мочеиспускание небольшими частями. Источник:
А.Н. Цыгин
Инфекция мочевыводящих путей у детей
// Педиатрическая фармакология, 2010, т.7, №6, с.39-42
Классификация дизурии
Основные группы патологий при дизурии
Поллакиурия (мочеиспускание учащено)
В норме ребенок мочится 5-6 раз в дневное время и 1-2 раза ночью. При поллакиурии это происходит гораздо чаще. Частое выделение мочи может быть ночью либо днем. Ночное проявление чаще свидетельствует о патологии в предстательной железе. Дневная поллакиурия – первый признак камня в мочевом пузыре. Если учащенное мочеиспускание наблюдается днем и ночью, то сначала предполагают цистит
Болезни подвержены не только дети, а люди всех возрастов. Недержание может быть ночным (энурез), дневным. Существует широкий ряд патологий, которые могут приводить к недержанию, однако самая частая причина – неправильное функционирование сфинктера уретры (мышцы, регулирующей выход мочи из мочеиспускательного канала. Источник:
Гусарова, У.Н. Клочкова, Н.В. Мазурова, Т.В. Свиридова
Современный взгляд на проблему ночного недержания мочи у детей
// Вопросы современной педиатрии, 2012, т.11, №3, с.116-119
Задержка мочеиспускания (ишурия)
В результате патологии в мочевом пузыре присутствует большой объем остаточной мочи, что ведет к интоксикации его стенок и организма в целом. Ребенок при такой форме болезни испытывает позывы, но не может помочиться. Состояние очень часто возникает при цистите – в этом случае мочеиспускание причиняет боль, которой дети боятся, в результате чего не могут помочиться.
Затрудненный процесс мочеиспускания (стангурия)
Вызывается при наличии препятствия в органах мочеиспускания (например, камень в мочеиспускательном канале). Ребенок, чтобы помочиться, вынужден сильно напрягать брюшные мышцы. Это помогает на первых стадиях дизурии, но впоследствии сил уже не хватает. Формируется большой остаток мочи.
Подробнее о разновидностях недержания
Виды недержания мочи у детей
Недержание ввиду стресса
Неконтролируемое выделение мочи происходит при чихании, кашле, сильном и резком физическом напряжении, испуге и др. Главная причина – слабый сфинктер уретры, повышенное давление внутри мочевого пузыря.
Возникает вследствие воспалительных процессов в предстательной железе, мочевом пузыре, повышенной активности гладкой мускулатуры мочевого пузыря.
Чаще всего причиной служит слабый рефлекс наполненности мочевого пузыря. Самый частый вид дизурии в детском возрасте, который самоизлечивается по мере взросления.
Недержание, вызванное переполненностью мочевого пузыря
Моча вытекает неконтролируемо ввиду избыточного растяжения мочевого пузыря, регулировать процесс самостоятельно ребенок не может. Моча выделяется постоянно, по каплям. Причин множество: от травмирования либо компрессии спинного мозга в поясничном отделе, диабетической нейропатии до дисбаланса в показателях давления мочевого пузыря и уретры.
Методы диагностики
Предварительный диагноз ставится на основе наблюдений родителей или жалоб ребенка. Затем для его подтверждения могут проводиться:
- посев мочи для определения бактерицидной флоры;
- анализы крови и мочи;
- УЗИ органов малого таза и брюшной полости;
- в редких случаях – рентгенография;
- цистоскопия;
- суточное наблюдение за объемом и временем выделения мочи.
Девочкам в ряде случаев показано посетить детского гинеколога для осмотра и взятия мазка.
Лечение патологии
Дизурия излечивается тогда, когда исчезает основная причина ее появления. Энурез проходит по мере взросления.
Тактика лечения определяется детским урологом на основании проведенной диагностики. В большинстве случаев состояние ребенка стабилизируется путем нормализации режима питья, применения специальной диеты.
Если дизурия вызвана перенесенной инфекцией или переохлаждением (а это самые частые причины у детей), то терапия не займет много времени.
Главное здесь – вовремя обратиться к врачу и ни в коем случае не применять народные методы и другие приемы самолечения. Специалист назначает ребенку препараты в индивидуальной дозировке и определяет длительность курса.
Если дизурия является следствием опухолей, то нужно хирургическое вмешательство.
Методы профилактики:
- исключить переохлаждения;
- приучить ребенка к ежедневным зарядкам и активному образу жизни, чтобы в органах не возникало застойных явлений ввиду постоянного просмотра телевизора, игр за компьютером и др.;
- контролировать массу тела ребенка;
- своевременно лечить инфекции и воспаления;
- для предупреждения рецидива точно соблюдать рекомендации врача и четко по схеме принимать прописанные препараты.
Мы находим подход к каждому пациенту, действуем деликатно и обходительно. Если потребуется хирургическое вмешательство и госпитализация, то мы гарантируем короткий реабилитационный период в уютной палате под круглосуточным наблюдением медицинского персонала.
Позвоните нам при обнаружении малейших проблем мочеиспускания у вашего ребенка. Не затягивайте с обращением к врачу, ведь все виды дизурии – это мучительные состояния, которые очень сильно снижают качество жизни.
Источники:
- Т.В. Сергеева, Н.Н. Картамышева, А.Г. Тимофеева. Практические советы нефролога // Педиатрическая фармакология, 2008, т.5, №2, с.103-107.
- А.Н. Цыгин. Инфекция мочевыводящих путей у детей // Педиатрическая фармакология, 2010, т.7, №6, с.39-42.
- Т.Н. Гусарова, У.Н. Клочкова, Н.В. Мазурова, Т.В. Свиридова. Современный взгляд на проблему ночного недержания мочи у детей // Вопросы современной педиатрии, 2012, т.11, №3, с.116-119.
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Восстановление после родов длится от 6 недель до 12 месяцев. Послеродовой период можно считать завершенным только после того, как все органы и системы женского организма вернутся в дородовое состояние. Большинство врачей-акушеров считают, что на нормализацию здоровья матери нужно около 8 недель, но в последнее время все больше специалистов склоняются к мнению, что для полного восстановления после родов необходим год.
Какие процедуры подразумевает послеродовое наблюдение
- Возможность быстро связаться с врачом в экстренных ситуациях: кровотечения, боли, повышение температуры.
- Плановые осмотры матери и ребенка акушером-гинекологом и другими специалистами.
- УЗИ и другие манипуляции, необходимые для диагностики и лечения.
- Открытое обсуждение вопросов, которые могут возникнуть у мамы в первые месяцы после родов.
Цель послеродового наблюдения – квалифицированная поддержка матери по вопросам собственного здоровья и состояния малыша, своевременная врачебная помощь. Это касается не только физических показателей, но также психологического, эмоционального самоощущения. Поэтому первый визит к акушеру-гинекологу после выписки из родильного дома планируют через 2-3 недели.
Как и почему изменилась медицинская поддержка матерей
Всемирная организация здравоохранения и Американская коллегия акушеров и гинекологов все чаще поднимают вопрос важности грамотного медицинского наблюдения за женщиной в послеродовом периоде. Специалисты настаивают на пересмотре врачебной поддержки матерей: это должен быть процесс, а не событие. Поэтому современное медобслуживание существенно отличается от того, которое получали наши матери и бабушки.
Долгое время считалось, что визита к акушеру-гинекологу раз в 6 недель достаточно. Для экстренных ситуаций была предусмотрена телефонная связь с лечащим врачом. Экстренными признавались ситуации, угрожающие жизни матери: кровотечения, которые невозможно остановить, сильные боли в животе и прочее. Если женщина сталкивалась с такой ситуацией, ей предлагалось набрать врача и согласовать с ним дальнейшие действия: возможно, специалист порекомендует госпитализацию.
Сейчас специалисты настаивают, что вопросы послеродового наблюдения нужно обсуждать еще до родов. Образ жизни, график матери сильно изменится после появления малыша, она должна быть готова к этому. Многих проблем можно избежать, если предупредить о них заранее или хотя бы оговорить вероятность их появления: молодые мамы часто замалчивают тревожные симптомы, которые испытывают, потому что не считают их существенными или думают, будто не стоит лишний раз жаловаться.
Акушер-гинеколог должен подготовить роженицу к родительству, объяснить азы заботы о собственном здоровье и здоровье малыша. Пациентка должна заранее понимать, к какому врачу обращаться после родов, в каких ситуациях это необходимо.
Что должен включать первый осмотр врачом после родов
Как проходит второй плановый визит к акушеру-гинекологу
Первое посещение молодой матерью врача планируют на 2-3 неделю после появления ребенка на свет, а второй плановый осмотр рекомендуют проводить не позже 8 недели. Если сразу после выписки из роддома назначать развернутую диагностику нецелесообразно, то во время второго приема специалист может рекомендовать УЗИ органов малого таза и молочных желез, мазок на онкоцитологию, кольпоскопию. Разумеется, все это врач назначает после гинекологического осмотра.
Интимная жизнь после родов восстанавливается как раз с 8 недели, поэтому акушер-гинеколог обсуждает с пациенткой вопросы контрацепции и планирования возможной следующей беременности. Может показаться, что еще рано говорить о других детях. Очень велика вероятность наступления беременности в первом овуляторном цикле. То есть можно забеременеть еще до того, как наступит первая менструация после родов. Причем, это возможно, даже если были сложности с наступлением данной беременности. Женский организм еще может быть не готов физически выносить последующую беременность или пара пока не готова психологически.
Однако если родители планируют второго малыша, им следует понимать, что слишком длинный или короткий интервал между родами может быть связан с дополнительными рисками.
С интимной жизнью также могут возникнуть трудности, с которыми пациентка раньше не сталкивалась: например, сухость слизистых оболочек. Акушер-гинеколог должен обсудить этот вопрос с пациенткой, дать рекомендации по использованию средств, устраняющих проблемы интимной жизни после родов.
В последующие месяцы с телом женщины будут происходить перемены: растяжки побледнеют, могут начать выпадать волосы, появится временное недержание мочи. Задача врача – предупредить пациентку, чтобы естественные процессы не вызывали у нее паники, не приводили к стрессу. Многие матери ожидают быстрого восстановления и снижения веса, но это скорее исключение, чем правило, и специалист должен подготовить к этому женщину. Акушер-гинеколог даст рекомендации по скорейшему восстановлению.
Отдельный большой вопрос – физические упражнения. Матери иногда стремятся как можно быстрее вернуть дородовый вес или восстановить график спортивных нагрузок, которого придерживались раньше. Врачу следует давать рекомендации на этот счет, исходя из состояния пациентки, особенностей ее организма. Но в любом случае акушер-гинеколог должен донести мысль, что пока организм не восстановится полностью, физические нагрузки должны быть щадящими, строго дозированными.
Кто нуждается в особом внимании
Особое внимание уделяют матерям, которые испытывали осложнения во время вынашивания младенца. Они находятся в группе риска по послеродовым осложнениям и могут требовать дополнительного лечения после родов. К осложнениям относятся, в том числе, нарушения функции щитовидной железы, профилактика тромбоэмболических осложнений у женщин с генетической тромбофилией и послеродовая депрессия. Такие пациентки требуют дополнительного контроля клинических показателей, назначения лекарств, консультации узких специалистов, например, эндокринолога или психотерапевта.
Третий и четвертый плановый осмотры у гинеколога-акушера
Через 6-8 месяцев мама с ребенком проходят третий плановый осмотр. Даже если пациентка чувствует себя хорошо и ребенок после родов нормально развивается, следует прийти на прием к врачу, чтобы оценить состояние шейки матки (требуется ли лечение шейки матки после родов, чтобы обсудить восстановление менструального цикла, вопросы конрацепции и планирования последующей беременности.
Четвертый плановый визит назначен на 12 месяц после появления малыша на свет. Кроме консультации у акушера-гинеколога, нужно УЗИ молочных желез и органов малого таза. По результатам анализов можно судить, насколько организм пришел в норму.
Если артроз прогрессирует, врачи часто назначают операцию – артроскопию. Специальный эндоскопический инструмент, оснащенный видеокамерой, вводится внутрь сустава и выводит на монитор изображение с многократным увеличением. Процедура выполняется под наркозом, дает пациенту хорошие прогнозы, однако требует серьезного, очень ответственного отношения в период восстановления. Каких рекомендаций необходимо придерживаться, чтобы избежать осложнений в виде спаек, контрактур и рецидивов?

Не так страшна артроскопия коленного сустава, как реабилитация после нее
Что происходит во время раннего восстановительного периода
После окончания операции до удаления дренажной трубки проходит 2-3 дня. Это и есть ранний восстановительный период, в течение которого:
- вводят обезболивающие и антибактериальные препараты;
- на область разреза накладывают асептическую повязку;
- прикладывают пузырь со льдом;
- рекомендуют использовать специальный бандаж или эластичный бинт для иммобилизации, чтобы предотвратить отек.
Любые нагрузки на колено противопоказаны. На этом этапе лечения артроза или остеоартроза важно соблюдать постельный режим. Кровать должна быть такой, чтобы прооперированная нога занимала устойчивое положение. Нагрузки на конечность необходимо строго дозировать – по рекомендации лечащего врача.

Ортез и костыли – обязательные спутники пациента в раннем восстановительном периоде
Упражнения для восстановления функций коленного сустава
Уже в раннем восстановительном периоде и по его окончании пациенту назначают упражнения для укрепления мышц вокруг прооперированного сустава. Выполнять их следует под контролем инструктора, постепенно увеличивая интенсивность и продолжительность.
На вторые сутки после операции разрешены легкие вращения в голеностопе. Чуть позже – по согласованию с врачом и инструктором по ЛФК (как правило, в течение 3-7 дней после операции) – пациент выполняет такие упражнения:
- Сгибание ног в коленях в положении лежа на спине так, чтобы действие не причиняло боли.
- В положении лежа на животе придавливание ногой валика, уложенного под стопу.
- Подъем выпрямленной ноги на 30 см и удержание ее на весу в течение 5 секунд.
- Сгибание ног в коленях лежа на спине с напряжением ягодичных мышц.
- В положении стоя боком у стены – подъем выпрямленной конечности на 45° над поверхностью пола (затем аналогичное действие, но со стопой, развернутой наружу).
Через неделю после артроскопии рекомендуют уже другой, более интенсивный комплекс упражнений, где большинство действий выполняются в положении стоя. Если состояние сустава позволяет, можно подключить велотренажер или беговую дорожку.
В разные периоды после артроскопии коленного сустава выполняют разные упражнения.
В первую неделю после операции:
С первой по четвертую неделю:
С пятой недели до конца второго месяца:
Медикаментозное лечение артроза после артроскопии
Артроскопия не приводит к моментальному выздоровлению, поэтому в период восстановления необходима медикаментозная помощь. Пациенту прописывают нестероидные противовоспалительные средства для предупреждения осложнений. Не обойтись также и без приема хондропротекторов, например препарата Структум, Доны или Эльбоны.

Через две недели после артроскопии можно восстанавливаться на беговой дорожке
Как наладить режим питания
После хирургического лечения остеоартроза колена очень важно получать с пищей вещества, направленные на укрепление прооперированных тканей. Организм не должен испытывать дефицита в белке, жирных кислотах Омега-3, сере и селене. Поэтому в этот период в рацион рекомендуют включать:
- творог и кисломолочные продукты;
- сыры;
- сгущенное молоко;
- яичный желток;
- сухофрукты;
- морские водоросли, креветки, мидии, морепродукты;
- бульон, заливное, холодец;
- компоты, морсы, фруктовые желе и мармелады;
- минеральную воду.

Правильная диета поможет избавиться от лишнего веса
Можно ли всего этого избежать?
Физические и химические характеристики кала могут многое рассказать о состоянии здоровья человека, в частности, о работе его пищеварительного тракта. При однообразном образе жизни и питания стул стабилен, имеет почти одинаковый цвет, оттенок которого меняется незначительно. Резкая смена окраса требует внимания, поскольку может сигнализировать о серьезных нарушениях в организме. Особенно насторожиться стоит, если кал поменял цвет на черный. В ряде случаев такой окрас связан с серьезными патологиями пищеварительного тракта. Промедление с их лечением может стоить человеку жизни.
Каким должен быть кал здорового человека?
Каловые массы формируются из химуса (пищевого комка) в результате его ферментативной обработки. Качество преобразования и усвоения еды зависит от активности пищеварения, которое включает множество факторов (активность секреции органов ЖКТ, моторика, состав рациона). Образование стула завершается в кишечнике. После полной обработки каловые массы покидают организм в виде оформленных элементов различных оттенков коричневого (от желтоватого до темно-коричневого). В норме стул должен быть регулярным и ежедневным (от 2 раз в день до 1 раза в 2 дня).
При изменении рациона и режима питания, избытке отдельных категорий продуктов, употреблении экзотической еды параметры кала меняются. Возможно изменение цвета, консистенции, запаха, появление небольшого количества непереваренных частиц, что считается нормой. Эти явления обусловлены особенностями пищеварения отдельных продуктов.
Серьезные изменения цвета и консистенции могут свидетельствовать о сбоях в работе желудочно-кишечного тракта, недостаточной выработке пищеварительных соков (соляной кислоты, панкреатического сока, желчи), дисбалансе микрофлоры кишечника. Установить причины помогает обследование, назначенное гастроэнтерологом, в первую очередь много информации предоставляет копрограмма (развернутый анализ кала).
Слишком темные каловые массы — это отклонение от физиологической нормы. Симптом требует пристального внимания и детального изучения вопроса, почему кал имеет черный цвет. Важно в кратчайшие сроки исключить опасные для жизни причины.
Возможные причины появления черного стула?
Основные причины изменения цвета кала, следующие:
- употребление специфических продуктов;
- прием лекарственных препаратов;
- побочные эффекты некоторых медикаментов;
- развитие заболеваний желудочно-кишечного тракта.
Ниже рассмотрим особенности проявления симптома при каждой из перечисленных причин.
Как меняет цвет кала еда

Первым делом стоит рассмотреть, в каких случаях черный цвет кала не является опасным симптомом. Потемнение экскрементов чаще всего связано с употреблением особых видов пищи, которые либо прямо окрашивают стул, либо меняют свои свойства в процессе переваривания. Каловые массы могут стать непривычно темными после употребления следующих продуктов:
- столовая свекла;
- темные ягоды (ежевика, смородина, черника);
- чернослив;
- виноград;
- крепкий кофе и чай;
- гранат;
- томаты;
- мясо слабой и средней прожарки;
- печень.
На фоне употребления перечисленных продуктов потемнение стула наблюдается спустя 1-2 дня. Симптом сохраняется 1-3 суток. После исключения продукта кал приобретает обычный цвет.
Как правило, почернение фекалий не сопровождается резким изменением консистенции стула, экскременты остаются оформленными. При обильном употреблении продуктов-провокаторов может развиваться послабляющий эффект или запор. Если темный окрас стула связан с присутствием в меню специфических продуктов или блюд, общее состояние пациента не меняется и других жалоб не возникает.
Какие медикаменты могут изменить цвет стула
Спровоцировать изменение цвета стула, вплоть до полностью черного, способны некоторые медикаменты. Дело в том, что в процессе продвижения по пищеварительному тракту, лекарственные препараты подвергаются воздействию пищеварительных соков. Это может сказаться на свойствах фармакологически активных веществ. Почернение стула наблюдается при приеме препаратов следующих групп:
- противоанемические (средства на основе железа);
- обволакивающих (препараты висмута, например Де-Нол);
- витаминно-минеральные комплексы (с железом в составе).
Если симптом спровоцирован лекарственным препаратом, беспокоиться не о чем. Вскоре после отмены медикамента кал приобретает привычную окраску. Желательно прочитать инструкцию и убедиться в способности средства изменять цвет экскрементов. Нужно учитывать, что никаких проявлений (кроме симптомов основного заболевания) быть не должно.
Придать фекалиям черную окраску способен активированный уголь и препараты на его основе. Окрашивание обусловлено выведением из организма вещества в неизмененном виде. Как правило, через день после отмены препарата цвет кала становится нормальным.
Побочные эффекты лекарств
Причиной выделения черного кала может быть прием медикаментов, способных спровоцировать внутреннее кровотечение. К таковым относят:
- нестероидные противовоспалительные средства;
- антиагреганты на основе ацетилсалициловой кислоты;
- некоторые антибиотики.
В данном случае могут меняться другие физические характеристики стула (консистенция, частота), а также общее самочувствие пациента. Признаками внутренних кровопотерь являются слабость, сонливость, бледность кожных покровов, тошнота, рвота, снижение аппетита и пр.
Если в недавнем времени человек принимал препараты из перечисленных групп, и стул внезапно потемнел, необходимо в ближайшее время обратиться к врачу. С целью диагностики внутреннего кровотечения будет назначено дополнительное обследование, т.к. такая ситуация требует оказания экстренной помощи.
При каких заболеваниях чернеет кал
Наиболее опасным вариантом является черный кал, как симптом развивающегося заболевания. Он указывает на внутреннее кровотечение на уровне пищевода, желудка или начальных отделов толстого кишечника. Гораздо реже кровь попадает в пищеварительный тракт при заболеваниях ЛОР-органов и респираторной системы. Клиника обусловлена преобразованием гемоглобина крови в гемин под действием соляной кислоты желудка. Черный кал у человека говорит о довольно массивной кровопотере (более 60 мл), поэтому обращение к врачу обязательно.
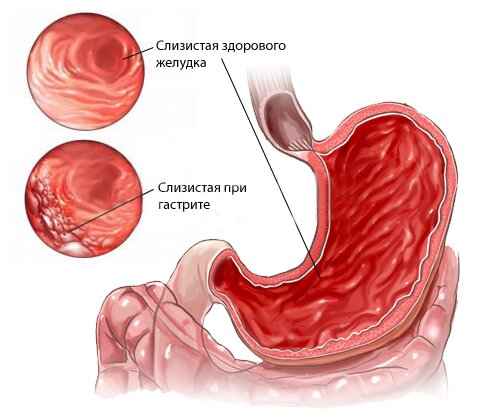
Стул при кровотечении меняет не только цвет, но и консистенцию. Экскременты становятся неоформленными, вязкими и липкими, напоминая деготь. Симптом может сопровождать следующие патологии:
- острый эрозивный эзофагит;
- узелковый периартериит;
- разрыв аневризмы аорты в просвет тонкого кишечника;
- гастрит;
- язвенная болезнь желудка и 12-перстной кишки;
- синдром Меллори-Вейса;
- опухоли желудка;
- геморрагическая лихорадка;
- брюшной тиф;
- лихорадка Денге;
- гемофилия;
- тромбоцитопения;
- анкилостомидоз;
- гистоплазмоз;
- цирроз печени;
- острый лимфобластный лейкоз и пр.
Опасные формы внутренних кровотечений сопровождаются тошнотой и рвотой (с алым или кофейным цветом масс), общей слабостью, снижением артериального давления, частоты пульса. Внутренним кровотечениям при инфекционных заболеваниях сопутствует повышение температуры тела, потливость, озноб.
При наличии одного из перечисленных заболеваний или сочетании черного стула с общим ухудшениям состояния, необходимо незамедлительно обратиться за помощью в медицинское учреждение.
Черный кал у ребенка – норма или патология?
Заболевания, которые провоцируют внутренние кровотечения, крайне редко диагностируют у детей. На серьезные проблемы со здоровьем указывает присутствие и других симптомов (лихорадка, боль в животе, слабость, рвота и пр.) В таких ситуациях следует без промедления обращаться за медицинской помощью.
В большинстве случаев потемнение детского стула обусловлено особенностями питания или применением лекарственных препаратов. Из-за сниженной активности ферментов возможно неполное переваривание отдельных продуктов и изменение их цвета в результате взаимодействия с пищеварительными соками. Примером может быть тревога родителей по поводу небольших черных волокон в кале, которые часто принимают за паразитов. На самом деле это частицы банана, которые не полностью переварились.
Черный, с зеленоватым оттенком стул у новорожденных является нормой. Это меконий или содержимое кишечника, которое образовалось в процессе внутриутробного развития. С началом употребления материнского молока или детской смеси, фекалии приобретают характерный для грудничкового возраста окрас (горчичный, светло-коричневый или желтоватый).
Не стоит беспокоиться по поводу цвета стула в случаях, если ребенок принимает поливитаминный комплекс или препараты железа. Изменение окраса кала в данной ситуации также является нормой.
Черный стул при беременности

Темный стул у беременной женщины может возникать на фоне лечения анемии препаратами железа или изменений в меню. Это абсолютно нормально и не несет угрозы здоровью матери или малыша.
При появлении черных фекалий следует насторожиться, если в анамнезе девушки есть заболевания пищеварительного тракта, печени или крови. Беременность в разы повышает нагрузку на женский организм, что может приводить к обострению хронических патологий. При внезапном почернении кала в сочетании с неудовлетворительным самочувствием необходимо обратиться к акушеру-гинекологу, который наблюдает за течением гестационного процесса.
Что делать, если почернел кал?
Оформленный черный кал у взрослого или ребенка не должен быть поводом для паники. С этим явлением можно разобраться самостоятельно в несколько этапов:
- Нужно проанализировать состояние человека на данный момент. Если есть тревожные симптомы — вызвать скорую помощь или доставить в больницу собственными силами.
- Если пациент остается дома, необходимо спросить его или вспомнить самостоятельно особенности самочувствия в последние несколько недель (были ли какие-то симптомы, обнаружены ли заболевания, проводилось ли лечение медикаментами). Если ответ утвердительный, необходимо обратиться в клинику. Если человек чувствовал и чувствует себя нормально, можно перейти к следующему шагу.
- Уточнить, какие медикаменты пациент принимает на регулярной основе или принимал в последнее время. В случае употребления препаратов, способных спровоцировать внутреннее кровотечение, следует обратиться к врачу. Если человек не употреблял никаких лекарств, можно перейти к следующему этапу.
- Проанализировать рацион пациента за последние 2-3 дня (были ли изменения в рационе, вводились ли необычные блюда, специи, напитки, употреблялись ли продукты из списка специфических). Если связь с питанием подтвердилась, необходимо исключить провоцирующий продукт и ожидать нормализации стула в течение 1-3 дней.
Когда нужно срочно обратиться к врачу?
На фоне черного стула нельзя игнорировать следующие симптомы:
- интенсивный кашель;
- носовые кровотечения;
- боли в области грудной клетки;
- боли в животе;
- снижение давления;
- замедление сердечного ритма;
- тошнота, рвота;
- потеря сознания;
- слабость;
- быстрая утомляемость при выполнении привычных действий;
- повышение температуры тела;
- потливость;
- бледность кожных покровов.
При наличии одного или нескольких из перечисленных признаков, откладывать визит к врачу недопустимо.
Какое обследование нужно пройти при черном стуле?
С проблемой необычного цвета фекалий следует обращаться к гастроэнтерологу. В тяжелых ситуациях нужна помощь хирурга. При подозрении на внутреннее кровотечение, обследование включает следующие процедуры:
- анализ крови (обычно назначают общий клинический, а также анализ на свертываемость);
- анализ каловых масс (проводят тест на скрытую кровь, копрограмму, а также бактериологический анализ);
- эндоскопия (эзофагогастродуоденоскопия и колоноскопия позволяют не только определить расположение кровотечения, но также купировать его, взять фрагменты тканей для гистологического анализа);
- рентгенография / МРТ с контрастным усилением (позволяет выявить локализацию кровоточащего дефекта).
В персональном порядке перечень диагностических процедур может быть дополнен.
Куда обращаться по поводу черного стула?
Читайте также:


